
Opredelitev
– Izkašljevanje krvi iz spodnjih dihalnih poti
– Redek, a resen simptom pri pediatričnih bolnikih
– Lahko sega od blagih, samoojačujočih se epizod do življenjsko nevarne pljučne krvavitve, ki zahteva nujno posredovanje.
– Veliko redkejši kot pri odraslih
– pogosto znak resne osnovne bolezni, vključno z okužbami, prirojenimi anomalijami, vaskularnimi malformacijami ali avtoimunskimi boleznimi
Hemoptiza v pediatrični revmatologiji
Akutna hemoptiza v primerjavi s kronično hemoptizo
Akutna hemoptiza
– Nenaden pojav, običajno traja nekaj ur do dni
– Pogosto povezana z akutnim vnetjem ali nenadnim poslabšanjem osnovne bolezni
– Pri otrocih je verjetnost, da bo huda in hitro napreduje, večja, zlasti pri pljučno-ledvičnih sindromih
– Vzroki:
o Difuzna alveolarna krvavitev (DAH): huda manifestacija sistemskega lupusa eritematoznega (SLE), ANCA-povezane vaskulitise (AAV) in Goodpasturejevega sindroma (GPS)
o IgA vaskulitis (prej Henoch Schönlein purpura): izredno redka vzročna pljučna krvavitev, vendar je lahko povezana s hudo prizadetostjo ledvic
o Akutni izbruhi ANCA-asociiranega vaskulitisa (AAV) ali lupusne pljučnice.
Kronična hemoptiza
– Vztrajno ali ponavljajoče se krvavo obarvano izpljuvanje v obdobju od tednov do mesecev
– Verjetneje zaradi kronične vnetne pljučne bolezni, ponavljajoče se alveolarne krvavitve ali genetske motnje
– Pediatrični bolniki ne poročajo vedno o blagi hemoptizi, kar zavira diagnozo
– Vzroki:
o COPA sindrom: monogena avtoimunska motnja, ki se pri otrocih kaže z ponavljajočim se alveolarnim krvavitvami in intersticialno pljučno boleznijo.
o Idiopatska pljučna hemosideroza (IPH): kronični vzrok ponavljajočega se alveolarnega krvavitve, ki vodi do odlaganja železa, anemije in pljučne fibroze
o Ponavljajoče se alveolarno krvavitev, povezano z vaskulitisom, zlasti pri ponavljajočem se AAV.
Idiopatska pljučna hemosideroza (IPH)
– Redka pediatrična motnja, za katero je značilna ponavljajoča se difuzna alveolarna krvavitev
– Etiologija ostaja neznana, vendar so nekateri primeri povezani z avtoimunskimi procesi
– Klinična triada: ponavljajoča se hemoptiza, anemija zaradi pomanjkanja železa, difuzni pljučni infiltrati
– Diagnoza:
o Visokoločljivostna računalniška tomografija (HRCT): kaže difuzne motnje v pljučih in odlaganje hemosiderina
o Bronhoalveolarna lavaza (BAL): prisotnost makrofagov, obremenjenih s hemosiderinom
o Pljučna biopsija: koristna v atipičnih primerih
– Zdravljenje
o Prva linija: kortikosteroidi za zmanjšanje vnetja
o Imunosupresivi: Rituximab ali azatioprin v refraktarnih primerih
o Podporna nega
COPA sindrom
– Monogena avtoimunska motnja, ki jo povzročajo mutacije v genu COPA (avtosomno dominantna)
– Klinična slika: ponavljajoče se alveolarno krvavitev, intersticialna pljučna bolezen, artritis in prizadetost ledvic
– Pogosto se pojavi v otroštvu, simptomi pa se pojavijo že v dojenčkovem obdobju
– Diagnoza
o Genetsko testiranje za mutacije COPA.
o HRCT: kaže intersticialno pljučno bolezen in motnje v pljučih
o BAL: makrofagi, nasičeni s hemosiderinom
– Zdravljenje
o Prva linija: kortikosteroidi za zmanjšanje vnetja
o Imunosupresivi (rituximab, ciklofosfamid)
o Biološka zdravila, usmerjena proti IL-6 ali TNF-α
IgA vaskulitis (glej ločeno poglavje)
– Najpogostejši pediatrični vaskulitis, vendar redko povzroča pljučno krvavitev
Sistemski lupus eritematozus in difuzna alveolarna krvavitev (glej ločeno poglavje)
– Pediatrični SLE se pogosto kaže z bolj resnim vplivom na organe kot SLE, ki se pojavi pri odraslih.
– Difuzna alveolarna krvavitev (DAH) je redka, vendar življenjsko nevarna.
– Dejavniki tveganja:
o Visoka aktivnost bolezni (SLEDAI ocena).
o Lupusni nefritis.
o Prisotnost antifosfolipidnih protiteles.
– Diagnoza SLE:
o ANA (titer ≥1:80) – obvezno
o Klinična merila (konstitucionalna, hematološka, nevropsihiatrična, mukokutana, serozna, mišično-skeletna, renalna)
o Imunološka merila
– Diagnoza DAH:
o HRCT: difuzne motnje v pljučih in alveolarna konsolidacija.
o BAL: hemoragična tekočina z makrofagi, obremenjenimi s hemosiderinom
– Zdravljenje
o Visoki odmerki kortikosteroidov
o Ciklofosfamid ali rituximab
o Plazmafereza v hudih primerih
ANCA-povezana vaskulitis pri otrocih (glej ločeno poglavje)
– Vključuje granulomatozo s poliangiitisom (GPA), mikroskopsko poliangiitisom (MPA) in eozinofilno granulomatozo s poliangiitisom (EGPA)
– Pediatrični AAV je agresiven, pogosto se kaže z hitro progresivnim glomerulonefritisom (RPGN) in alveolarno krvavitvijo
– Diagnoza:
o ANCA serologija (PR3/MPO protitelesa).
o Ledvična biopsija: kaže pauci-imunsko nekrotizirajočo glomerulonefritis
o Po potrebi biopsija pljuč
– Zdravljenje
o Indukcijska terapija: kortikosteroidi + ciklofosfamid ali rituximab.
o Vzdrževanje: Azatioprin, mikofenolat mofetil (MMF) ali rituximab
o Plazmafereza v hudih primerih
Goodpasturejev sindrom (GPS) pri otrocih
– Izredno redek v pediatriji.
– Povzročajo ga protitelesa proti glomerularni bazalni membrani (GBM), ki vodijo do alveolarne krvavitve in hitro napredujoče glomerulonefritis.
– Diagnoza:
o Testiranje protiteles proti GBM.
o Biopsija ledvic.
– Zdravljenje
o Plazmafereza
o Kortikosteroidi + ciklofosfamid.
Zaključek
– Pediatrična hemoptiza zaradi avtoimunskih bolezni je redka, vendar življenjsko nevarna.
– Treba je izključiti pogostejše vzroke hemoptize.
– Pljučno-ledvične sindrome (AAV, GPS, COPA, SLE) je treba takoj prepoznati in agresivno zdraviti
– Zgodnja diagnoza in imunosupresivna terapija sta ključnega pomena za izboljšanje izidov.
– Prihodnje smernice vključujejo ciljno usmerjene biološke terapije in genetsko presejanje za monogene vzroke, kot je COPA sindrom
Diferencialna diagnoza hemoptize pri otrocih:
– Infekcijske vzroke
o Bakterijska pljučnica (npr. Staphylococcus aureus, Streptococcus pneumoniae, Klebsiella)
o Tuberkuloza (TB) – primarna ali reaktivirana TB
o Glivične okužbe (npr. aspergiloza, histoplazmoza, mukormikoza)
o Virusna pljučnica (npr. gripa, RSV, adenovirus)
o Parazitske okužbe (npr. hidatidna bolezen, paragonimija v endemičnih območjih)
– Avtoimunske in vaskulitične vzroke
o Primarni sistemski vaskulitis
▪ ANCA-povezana vaskulitis (granulomatoza s poliangiitisom, mikroskopska poliangiitis)
▪ IgA vaskulitis – redka pljučna prizadetost
o Sistemski lupus eritematozus (SLE) – difuzna alveolarna krvavitev, lupusna pljučnica
o Goodpasturejev sindrom (anti-GBM bolezen) – pljučna krvavitev in glomerulonefritis
o Idiopatska pljučna hemosideroza (IPH) – ponavljajoča se alveolarna krvavitev brez sistemskih bolezni
o COPA sindrom – monogena motnja z alveolarno krvavitvijo, artritisom in ledvično boleznijo
– Kardiovaskularni vzroki
o Prirojena srčna bolezen, pljučne arteriovenozne malformacije (AVM) – dedna hemoragična telangiektazija (HHT), pljučna hipertenzija
– Anomalije dihalnih poti in strukturne anomalije
o Aspiracija tujka, bronhiektaza, traheobronhialne malformacije, neoplazma (redko)
– Travme in iatrogeni vzroki
– Hematološke in koagulacijske motnje
o Trombocitopenija, hemofilija, koagulopatija (npr. sindromi diseminirane intravaskularne koagulacije)
– Okoljski in toksični vzroki
Difuzna alveolarna krvavitev zaradi vaskulitisa
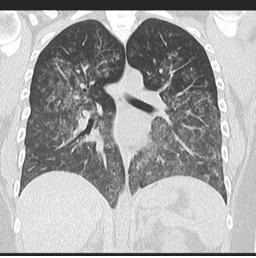
Vir: radiopaedia.org
Besedilo je pripravila Nikol Husáková (nikol.husakova@vfn.cz) na podlagi naslednjih virov:
- Laya BF, Concepcion NF. Hemoptysis in children: Imaging evaluation. Pediatr Radiol. 2007;37(12):1211–1223. doi:10.1007/s00247-007-0609-6
- Weiss PF. Pediatric vasculitis. Pediatr Clin North Am. 2012;59(2):407–423. doi:10.1016/j.pcl.2012.03.005
- Kitching AR, Anders HJ, Basu N, Brouwer E, Gordon J, Jayne DR, et al. ANCA-associated vasculitis. Nat Rev Dis Primers. 2020;6(1):71. doi:10.1038/s41572-020-0204-y
- Tanaka C, Benseler SM. Systemic lupus erythematosus in children and adolescents. Pediatr Clin North Am. 2017;64(2):339–361. doi:10.1016/j.pcl.2016.11.008
- Green RJ, Ruoss SJ, Kraft SA, Berry GJ, Raffin TA. Idiopathic pulmonary hemosiderosis in children: Diagnostic criteria, management, and outcome. Eur Respir J. 2001;17(3):496–501. doi:10.1183/09031936.01.17304960
- Griese M, Kabra SK, Tan HL. Pulmonary hemorrhage in children: Diagnostic workup and therapeutic approaches. Paediatr Respir Rev. 2011;12(3):231–238. doi:10.1016/j.prrv.2011.03.005








