Sistemski eritematozni lupus (SLE)
Sistemski eritematozni lupus (SLE) je kronična avtoimunska bolezen, za katero so značilni večsistemsko vnetje, sekundarni vaskulitis in tvorba avtoprotiteles. Bolezen prizadene predvsem ženske v rodni dobi, lahko pa se pojavi tudi pri otrocih in moških. Približno 10 % bolnikov ima pozitivno družinsko anamnezo.
Epidemiologija
SLE je v otroštvu redka bolezen, z letno incidenco 0,3–2,5 na 100.000 otrok, mlajših od 18 let, in prevalenco 1,1–9,7 na 100.000 otrok. Pri odraslih je incidenca 1–25 na 100.000. Bolezen je pogostejša pri afroameriški in azijski populaciji. Razmerje med spoloma je 5:1 v otroštvu in do 9:1 pri odraslih.
Etiologija in patogeneza
SLE se razvije na osnovi genetske predispozicije, hormonskih vplivov in okoljskih dejavnikov, ki povzročijo moteno imunološko toleranco.
Diagnoza
Diagnoza SLE temelji na kliničnih znakih in laboratorijskih preiskavah. Klasifikacijska merila vključujejo kombinacijo kliničnih in imunoloških značilnosti. Za postavitev diagnoze mora bolnik izpolnjevati vsaj štiri merila, od katerih sta vsaj eno klinično in eno imunološko, ali pa imeti histološko potrjen lupusni nefritis v prisotnosti avtoprotiteles (antinuklearnih ali anti–dvojnoverižne DNA) (glej tabelo Klasifikacijska merila za SLE: SLICC 2012).
Klinične manifestacije
Klinične manifestacije SLE se lahko gibljejo od blagih do hudih in so na začetku pogosto neopazne. Značilnost bolezni je občasno prizadetost različnih organskih sistemov v različnih časovnih zaporedjih v obdobju mesecev ali celo let.
- Nespecifične manifestacije: Pogosto prisotne ob začetku bolezni; nizka do visoka vročina, izguba telesne teže, izguba apetita, utrujenost, generalizirana limfadenopatija.
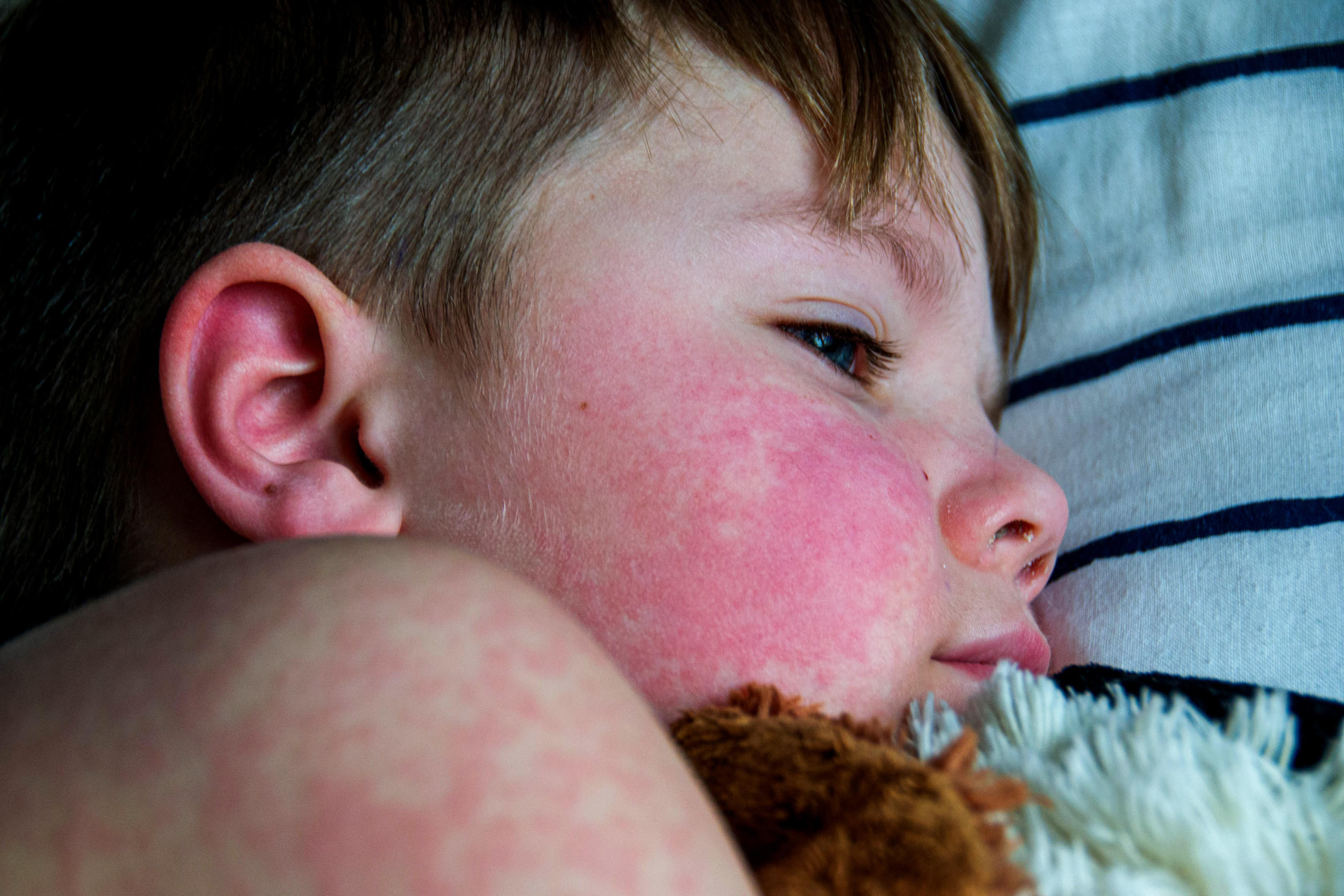
- Kožne: Metuljasti izpuščaj (image), fotosenzitivnost (image), razjede, diskoidni izpuščaj, lupusni panikulitis, pernio lupus (image)
- Sluznične: Razjede v ustih (image) in nosu
- Mišično-skeletne: Simetrični neerozivni poliartritis, mialgija, proksimalna mišična oslabelost, aseptična nekroza kosti
- Ledvične: Lupusni nefritis (proteinurija, hematurija, eritrocitni valji).
- Nevropsihiatrične: Prizadenejo 20–50 % otrok. Glavoboli, napadi, akutna zmedenost, nevropatije, mielitis, diskinezije (horeja, tremor, parkinsonizem), depresija. Normalen MRI možganov ne izključuje nevropsihiatričnega lupusa.
- Hematološke: Hemolitična anemija, levkopenija, trombocitopenija, povečano tveganje za venske in arterijske tromboze ter trombembolične zaplete v prisotnosti antifosfolipidnih protiteles.
- Kardiovaskularne: Perikarditis, miokarditis, srčni infarkt.
- Pljučne: Pleuritis, akutni in kronični pnevmonitis, pljučna hipertenzija, akutna pljučna krvavitev do življenjsko nevarne apopleksije.
- Gastrointestinalne: Huda bolečina v trebuhu je lahko znak življenjsko nevarnih zapletov, kot so peritonitis, vaskulitis ali pankreatitis. Bolečina v trebuhu s drisko in hipoalbuminemijo lahko nakazuje enteropatijo z izgubo beljakovin.
- Očesne: Retinalni vaskulitis, subretinalni edem, optični nevritis.
- Endokrinopatije: Avtoimunski tiroiditis, s steroidi povzročena sladkorna bolezen, zapozneli začetek pubertete.
- Sindrom aktivacije makrofagov
| SLICC 2012 – Klasifikacijska merila za sistemski eritematozni lupusZa diagnozo SLE morata biti prisotna vsaj eno klinično in eno imunološko merilo, skupaj najmanj štiri merila, ali histološko potrjen lupusni nefritis v prisotnosti pozitivnih ANA ali anti–dsDNA protiteles. | |
| Klinična merila | Imunološka merila |
| Akutni kožni lupus | ANA |
| Kronični kožni lupus | Anti-DNA protitelesa |
| Razjede v ustih ali nosu | Anti-Sm protitelesa |
| Nez brazgotinsko izpadanje las | Antifosfolipidna protitelesa |
| Artritis | Znižan komplement (C3, C4, CH50) |
| Serositis | Pozitiven neposredni Coombsov test |
| Ledvična prizadetost | |
| Nevrološka prizadetost | |
| Hemolitična anemija | |
| Levkopenija | |
| Trombocitopenija | |
Laboratorijska diagnostika
- Osnovne preiskave: Popolna krvna slika (anemija, levkopenija, trombocitopenija), ESR (povišan), CRP (običajno normalen; če je povišan, je treba pomisliti na okužbo), testi delovanja ledvic in jeter, analiza urina (proteinurija, hematurija, znižana glomerularna filtracija).
- Imunološke preiskave: ANA (pozitiven pri večini bolnikov), anti-dsDNA (specifičen za SLE), anti-Sm (specifičen, vendar nizke občutljivosti), antifosfolipidna protitelesa (pri sumu na antifosfolipidni sindrom, APS), znižane ravni komplementa (C3, C4, CH50).
Diferencialna diagnostika
Primeri, v katerih je treba pomisliti na SLE:
- Pri mladostnicah z artritisom, vročino in fotosenzitivnim izpuščajem.
- V primeru idiopatske trombocitopenične purpure (ITP) s pozitivnim ANA.
- Pri nepojasnjeni venski trombozi.
- Pri bolnikih s koreo ali drugim diskinetičnim sindromom.
- Pri mladostnicah s hiperbilirubinemijo je treba razmisliti o hemolitični anemiji, povezani s SLE.
Zdravljenje
Nefarmakološko
- Zaščita pred UV-sevanjem.
- Preprečevanje okužb (cepljenje, ustrezno zdravljenje).
- Zmanjšanje stresa, dovolj počitka, uravnotežena prehrana
Farmakološko
- Hidroksiklorokin: Osnovno zdravljenje za vse bolnike, z protivnetnim in vazkuloprotektivnim učinkom.
- Imunosupresivna terapija: Kortikosteroidi, azatioprin, mikofenolat mofetil, ciklofosfamid, zdravljenje z deplecijo B-celic.
- Simptomatsko zdravljenje
- Antikoagulacija: Pri antifosfolipidnem sindromu.
- ACE-inhibitorji: Zdravljenje, ki ščiti ledvice pri proteinuriji.
- Podporno zdravljenje: npr. preprečevanje osteoporoze, povzročene z glukokortikoidi.
Prognoza
SLE je kronična bolezen z relapsnim potekom. Glavna dejavnika, ki vplivata na prognozo, sta lupusni nefritis in morebitni infekcijski zapleti; dolgoročno imajo pomembno vlogo tudi kardiovaskularni zapleti. Zgodnja diagnoza in ustrezno zdravljenje pomembno izboljšata prognozo in kakovost življenja bolnikov.
Juvenilni dermatomiozitis (JDM)
Uvod
Juvenilni dermatomiozitis (JDM) je redka avtoimunska bolezen neznane etiologije. Na njen razvoj vplivajo genetski dejavniki, infekcijski sprožilci in UV-sevanje. Približno 70 % bolnikov ima protitelesa, specifična za miozitis (MSA), kot so anti-NXP2 ali anti-TIF-1γ, ali protitelesa, povezana z miozitisom (MAA), ki se pojavljajo tudi pri drugih sistemskih boleznih.
Klinična slika
Diagnoza JDM temelji na kombinaciji kliničnih meril, laboratorijskih izvidov in dodatnih preiskav; ne obstaja noben en sam specifičen laboratorijski test.
Sistemske manifestacije Do 60 % bolnikov ima splošne simptome, kot so utrujenost, šibkost, vročina, izguba apetita, izguba telesne teže in spremembe vedenja (razdražljivost, depresija).
Kožne manifestacijes Prisotne so pri 100 % bolnikov, v 73–100 % primerov že ob prvem pojavu bolezni. Značilne lezije vključujejo heliotropni izpuščaj (vijoličasto obarvanje vek – image), malarni izpuščaj, ki sega čez nosni koren, Gottronove papule na ekstenzornih površinah sklepov (image) in teleangiektazije na vekah. Pri hudih oblikah se lahko pojavijo ulceracije.
Vpletenost mišic Prizadetost prečno progastih mišic se pojavi pri 80–100 % bolnikov (manjka pri amiopatski obliki JDM). Značilna je simetrična šibkost proksimalnih mišic zgornjih in spodnjih okončin, upogibalk vratu in trebušnih mišic. Pogoste težave vključujejo težavno vstajanje s stola (Gowersov znak), utrujenost in okornost.
Vpletenost drugih organov
- Sklepi: Simetrični poliartritis (6–42 % bolnikov), jutranja okorelost, kontrakture.
- Distrofična kalcinoza: Odlaganje kalcija v podkožju in fascijah, pogosto povezano s protitelesi proti NXP2. (image)
- Gastrointestinalni trakt: Tveganje za ishemijo črevesne stene in perforacijo, ulceracije ustne sluznice.
- Pljuča: Intersticijska pljučnica s tveganjem za pljučno hipertenzijo.
- Miokard: Srčna prizadetost je pri otrocih redka.
Diagnoza
Diagnoza JDM temelji na kliničnih in laboratorijskih znakih. Nova klasifikacijska merila (Klasifikacijska merila za idiopatske vnetne miopatije: EULAR/ACR, 2017) razvrščajo bolnike v tri skupine glede na verjetnost bolezni. Rezultat je mogoče enostavno izračunati z uporabo spletnega kalkulatorja: IIM calculator – English version.
Laboratorijske preiskave
- Vnetna aktivnost: Običajno ni izrazito povišana – ESR in CRP sta lahko normalna ali le rahlo povišana.
- Krvna slika: Običajno v mejah normale, lahko pa se pojavijo levkopenija, Coombs-pozitivna anemija ali trombocitopenija (zlasti pri prekrivnem sindromu s sistemskim lupusom).
- Imunofenotipizacija: Povečano število CD20+ B-limfocitov.
- Biokemija: Povišani mišični encimi (ALT, AST, LD, CK), zvišan mioglobin, povišan von Willebrandov faktor (marker vaskulopatije).
- Imunologija: Pozitivna antinuklearna protitelesa (ANA), protitelesa specifična za miozitis (anti-Jo1, anti-Mi2, anti-SRP, anti-NXP2, anti-MDA5) in protitelesa povezana z drugimi sistemskimi boleznimi (anti-dsDNA, anti-Sm, anti-SSA, anti-SSB, anti-U1-RNP). Nekatera protitelesa korelirajo s specifičnimi kliničnimi manifestacijami, kot sta pljučna prizadetost ali kalcinoza.
Slikovne in funkcionalne preiskave
- Ocena mišične moči: S standardiziranimi testi, kot sta CMAS (Childhood Myositis Assessment Scale) in MMT8 (Manual Muscle Test).
- Magnetna resonanca (MRI) mišic: Omogoča prikaz vnetnih sprememb. MRI se uporablja za spremljanje učinka zdravljenja in izbiro ustrezne mišice za biopsijo.
- Kapilaroskopija nohtnih gub: Odkrije zmanjšanje števila kapilar, njihove strukturne spremembe in dezorganizacijo. Najdbe korelirajo z aktivnostjo bolezni.
- Kardiološka ocena: EKG, ehokardiografija in rentgensko slikanje prsnega koša lahko pomagajo pri sumu na srčno ali pljučno prizadetost.
- Biopsija mišic: Izvede se ciljno iz mišice z največjo prizadetostjo glede na MRI; pomaga pri oceni prognoze.
- Pljučne funkcijske preiskave: Spirometrija in difuzijska kapaciteta pljuč pomagata odkriti morebitne respiratorne zaplete.
- CT pljuč (HRCT): Omogoča objektivno oceno prisotnosti in obsega intersticijske pljučne bolezni.
Diferencialna diagnostika
Pomembno je razlikovati JDM od drugih bolezni s podobnimi simptomi:
- Kožne bolezni: Luskavica (drugačna mikroangiopatija pri pregledu nohtnih gub).
- Nevromišične bolezni: Duchennova in Beckerjeva mišična distrofija ter druge dedne miopatije, presnovne miopatije (Pompejeva bolezen, motnje β-oksidacije maščobnih kislin).
- Revmatološke bolezni: Juvenilni idiopatski artritis, sistemska skleroderma, sistemski lupus eritematozus, mešana bolezen vezivnega tkiva.
- Endokrinopatije: Hipotiroidizem, hipertirodizem.
- Infekcijski miozitis: Virusi (gripa, coxsackie), bakterijski piomiozitis, trihineloza.
Situacije, v katerih je treba pomisliti na JDM
- Pri vsakem otroku s proksimalno mišično oslabelostjo in minimalnimi kožnimi spremembami.
- Pri otrocih s tipičnimi kožnimi spremembami z ali brez mišične oslabelosti.
- Pri otrocih s povišanimi markerji mišične prizadetosti brez očitne mišične šibkosti in z minimalnimi ali odsotnimi kožnimi spremembami
Zdravljenje
Nefarmakološko
- Zaščita pred UV-sevanjem.
- Rehabilitacija, usmerjena v odpravo kontraktur in krepitev mišic.
- Preprečevanje aspiracije pri motnjah požiranja.
Farmakološko
- Imunosupresivna terapija: Kortikosteroidi, metotreksat, ciklosporin A.
- Imunomodulatorna terapija: Intravenski imunoglobulini (IVIG).
- Biološka terapija: Namenjena odpornim primerom (blokatorji TNF-α, anti-CD20).
Prognoza
Zaradi zgodnjega in agresivnega imunosupresivnega zdravljenja se je smrtnost JDM zmanjšala na 1–2 %. Kljub temu ostaja dolgoročna obolevnost visoka in le 30 % bolnikov doseže remisijo brez potrebe po nadaljnjem zdravljenju. Pojavnost kardiomiopatije in intersticijske pljučne bolezni je nižja kot pri odraslih z dermatomiozitisom. Za razliko od odraslih JDM ni povezan z malignostmi. Zgodnja diagnoza in pravočasno zdravljenje sta ključnega pomena za prognozo bolnikov z JDM.
Besedilo pripravil Prokop Šeferna (prokop.seferna@vfn.cz), predvsem na podlagi knjige Dětská revmatologie v praxi, poglavji 18 Idiopatické zápalové myopatie (Tomáš Dallos, dallos@nudch.eu) in 20 Juvenilní systémový lupus erythematosus (Hana Malcová – Hana.Malcova@fnmotol.cz, Veronika Vargová – veronika.vargova@upjs.sk).









