
Uvod
Kronična ponavljajoča se multifokalna osteomielitis (CRMO) je del spektra bolezni, za katere je značilno kronično nebakterijsko vnetje kosti, in je zaradi domnevne genetske predispozicije in vpletenih imunskih mehanizmov uvrščena med avtoimunske bolezni.
Epidemiologija
To je redka bolezen, katere natančna incidenca ni znana. Pogosteje se pojavlja v otroštvu kot v odraslosti (v starosti 7–12 let, 2–4-krat pogosteje pri deklicah). Pri mlajših otrocih je treba upoštevati tudi izredno redko genetsko pogojeno osteitis (npr. kot del DIRA sindroma). Pri odraslih je pogosteje povezana s kožnimi manifestacijami (npr. SAPHO sindrom – sinovitis, akne, pustuloza, hiperostoza, osteitis).
Etiopatogeneza
Natančna etiologija ni znana, domneva pa se, da je vključena genetsko pogojena komponenta. Patogeneza osteitisa verjetno vključuje nenormalni odziv nevtrofilnih levkocitov in povečano proizvodnjo IL-1β (neodvisno od inflammasoma). CRMO je etiopatogenetsko podoben drugim boleznim: spondiloartropatiji (lahko se razvije v njo), luskavici, palmoplantarni pustulozi in kroničnemu vnetju črevesja.
Klinična slika
Klinična slika ima kronični ali, pogosteje, nihajoč potek, pri čemer se aktivnost izmenjuje z remisijo. Ni potrjenih diagnostičnih meril, diagnostičnih biomarkerjev ali natančne definicije neaktivne bolezni/remisije. Gre za diagnozo po izključitvi, ki temelji na kliničnih manifestacijah, slikovnih preiskavah in morebitni kostni biopsiji.
Glavni klinični simptomi vključujejo lokalizirano bolečino v kosteh, ki jo včasih spremlja oteklina sosednjih mehkih tkiv in povišana telesna temperatura. Sinovitis se lahko pojavi distalno od prizadetih kosti.
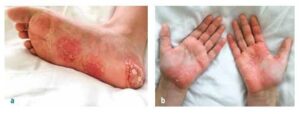
Drugi simptomi vključujejo palmoplantarno pustulozo v približno 25 % primerov (glej sliko 1), pri mladostnikih in mladih odraslih pa se lahko pojavi huda pustularna akne (SAPHO sindrom).
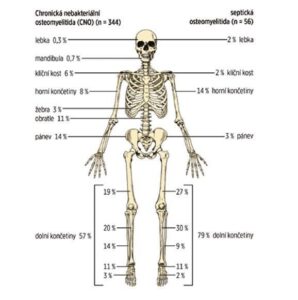
Najpogosteje prizadete kosti so metafize dolgih kosti, ključnica, telesa vretenc in medenica (glej sliko 2). Število kostnih lezij je različno (včasih je prisotna le ena lezija, pogosteje pa več lezij). Včasih se tudi asimptomatske lezije odkrijejo s kostno scintigrafijo ali magnetno resonanco celotnega telesa (WB MRI).
Preiskave
Osnovni pregledi vključujejo laboratorijske teste, slikovne metode in kostno biopsijo.
Laboratorijski testi lahko pokažejo znake vnetne aktivnosti (FW, CRP, levkocitoza) ali pa tudi ne. Morda tudi ni povezave z HLA B27.
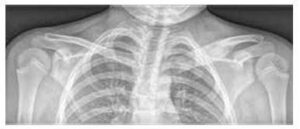
Osnovni pregled je rentgenska slika simptomatskih območij (glej sliko 3), dopolnjena z magnetno resonanco in/ali računalniško tomografijo.
Optimalna slikovna tehnika je magnetna resonanca celotnega telesa (WB MRI), ki odkrije asimptomatske lezije in pokaže ekstraosno vpletenost (miozitis, sinovitis).
Drugi pregledi vključujejo kostno scintigrafijo, ki prikaže radiofarmacevtsko sredstvo v sorazmerju z intenzivnostjo metabolizma in prekrvavitve.
Kostno biopsijo predpišemo predvsem pri monofokalnih procesih ali atipičnih boleznih, da izključimo druge (tumorske, infekcijske) etiologije. Primerno mesto izberemo na podlagi ugotovitev slikovnih metod. Tipične ugotovitve so odvisne od trajanja lezije.
Diferencialna diagnoza
Diferencialna diagnoza vključuje infekcijski osteomielitis (bakterijski, mikobakterijski, glivični), kostne tumorje in metastaze (primarni intraosni limfom, osteosarkom, Ewingov sarkom, levkemija, nevroblastom), benignih kostnih lezij (osteoidni osteom in osteoblastom), Langerhansove celice histiocitoze, Rosai-Dorfmanove bolezni, psoriatičnega artritisa, spondiloartropatije in hipofosfatasije.
Zdravljenje
Nesteroidna protivnetna zdravila so prva izbira pri zdravljenju. Če niso dovolj učinkovita, dodamo kortikosteroidno terapijo (kratkotrajno, med poslabšanji), bisfosfonate (zlasti pamidronat, priporočljiv predvsem pri prizadetosti hrbtenice) in biološko zdravljenje (zlasti blokado TNF-α).
Prognoza
Prognoza je spremenljiva; bolezen običajno napreduje z začasnimi poslabšanji in remisijami različne dolžine. Prizadetost hrbtenice je najresnejši prognostični dejavnik.
Dodatek: slike
Slika št. 1
Palmoplantarna pustuloza pri bolniku s CRMO
Slika št. 2
Primerjava porazdelitve kostnih lezij na MRI pri otrocih s CRMO in septičnim osteomielitisom (po Schnabel et al., 2016)
Slika št. 3
Povečanje in osteolitične lezije medialnega konca leve ključnice in edem mehkega tkiva na rentgenski sliki
Septični artritis in osteomielitis
Uvod
Septični artritis in osteomielitis sta AKUTNI STANJI v pediatrični revmatologiji zaradi tveganja za septične zaplete in nepopravljivo poškodbo sklepa ali kosti. Vključujeta prisotnost živih bakterij v sklepni votlini (septični artritis) ali kosti (osteomielitis). Lahko se pojavita ločeno ali skupaj. Klinična slika je odvisna od starosti otroka in virulence mikroorganizma.
Epidemiologija in etiopatogeneza
Najpogosteje prizadene majhne otroke med 2. in 5. letom starosti. Skupna incidenca je 10–20 primerov na 100.000 otrok na leto. Najpogosteje nastane zaradi hematogenega širjenja iz drugega žarišča (dihalne poti, področje ušes, nosu in grla, kožna okužba) in neposrednega prenosa (npr. globoka trnina, poškodba, operacija).
Najpogostejši povzročitelji okužb sklepov in kosti pri otrocih
| Starost | Mikroorganizem |
| < 12 mesecev | Staphylococcus aureus Novorojenčki: streptokoki skupine B, G-palčke |
| 1–5 let | Staphylococcus aureus, streptokoki skupine A, pneumokoki, Haemophilus influenzae, Kingella kingae |
| 5–12 let | Staphylococcus aureus, streptokoki skupine A |
| 12–18 let | Staphylococcus aureus, pneumokoki, streptokoki skupine A, Neisseria gonorrhoeae |
| pri srpastocelični anemiji, imunskih pomanjkljivostih Salmonella |
Septični artritis se pojavi v 50 % primerov v dveh letih starosti, v 75 % primerov pa prizadene sklepe spodnjih okončin (koleno > kolk > gleženj) (glej sliko 4). Osteomielitis je najpogosteje lokaliziran v metafizi.
Dejavniki za klinično napoved septičnega artritisa (prilagojeno po Kocher et al., 1999) vključujejo zvišano telesno temperaturo (> 38,5 °C), nezmožnost stoječega položaja ali bolečine med pasivnim gibanjem sklepov, FW > 40 mm/h in število levkocitov (> 12 x 109). Več dejavnikov je prisotnih, večja je verjetnost bolezni.
Klinična slika – tipični simptomi
Tipična klinična slika vključuje akutni začetek in hitro napredovanje (v nekaj urah do dneh) s splošnimi simptomi (povišana telesna temperatura, utrujenost).
Vedno je potrebno celovito klinično pregledovanje (celotnega mišično-skeletnega sistema). Običajno je prizadeta ena lokacija. V primerih multifokalne prizadetosti je treba upoštevati imunsko pomanjkljivost; v primerih prizadetosti več vretenc je treba sumiti na tuberkulozo in metastaze.
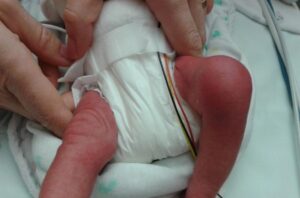
Pri otrocih z nenadnim pojavom zvišane telesne temperature, nepojasnjenim šepanjem in/ali nenormalno držo okončin, zavračanjem uporabe okončine, omejenim obsegom gibanja, bolečino v mišično-skeletnem sistemu ± lokalizirano občutljivostjo sklepa ali kosti ter oteklino z rdečico (glej sliko 4) upoštevamo okužbo kosti ali sklepa. POZOR: majhni otroci ne morejo natančno lokalizirati bolečine (npr. bolečina se prenaša iz kolka v koleno).
Klinična slika – posebne situacije
Posebne situacije vključujejo okužbe pri novorojenčkih in dojenčkih, specifične okužbe, subakutni in kronični osteomielitis, spondilodiskitis in gnojni sakroileitis.
Pri novorojenčkih in dojenčkih se vsaka okužba na splošno kaže s splošnimi simptomi (npr. nestabilna temperatura, motnje srčnega ritma, motnje krvnega obtoka, tahipneja, sprememba splošnega stanja itd.), lokalni znaki pa so na začetku lahko slabo izraženi (npr. pri okužbi kolčnega sklepa je lahko prisotna le boleča abdukcija med menjavo plenic). Če pri kliničnem pregledu v tej starostni skupini opazimo bolečine ali otekline v sklepih ali kosteh, moramo izključiti zlome ali gnojno vnetje. Reaktivni artritis je redko prisoten pri otrocih, mlajših od 1 leta, in je pogosto piogeno vnetje. Uničenje tkiva zaradi vnetja je obsežnejše kot pri starejših otrocih, zato sta osteomielitis in septični artritis vključena v diferencialno diagnozo majhnih dojenčkov z neznanimi okužbami.
Med specifičnimi povzročitelji so Mycobacterium tuberculosis ali sev BCG (blažji potek). Simptomi se pojavljajo postopoma, prevladujejo utrujenost, izguba telesne teže in nočno znojenje. Najpogosteje so prizadeti hrbtenica (z uničenjem hrbtenjače in paraplegijo), sakroiliakalni sklep, kolk, koleno in gleženj. Tipični so paravertebralni absces in njegovo dreniranje v medenico. Potrebno je pregledovanje in zdravljenje v specializirani ustanovi.
Subakutni in kronični osteomielitis se običajno pojavi, ko so bakterije manj virulentne, imunski sistem posameznika je močnejši ali se uporabljajo antibiotiki. Zdravljenje obsega eksokleacijo pod antibiotsko zaščito.
Spondilodiskitis je akutno gnojno vnetje vretenc in medvretenčnih diskov. Simptomi vključujejo zvišano telesno temperaturo, utrujenost, bolečine v hrbtu in pogosto tudi bolečine v trebuhu. Zdravljenje poteka z antibiotiki, imobilizacijo in kirurškim posegom v primeru nastanka abscesa.
Gnojni sakroileitis povzroča bolečine v hrbtu, trebuhu, kolku in stegnu. Zdravljenje je enako kot pri spondilodiskitisu.
Preiskave
Osnovni pregledi vključujejo laboratorijske in slikovne metode.
Laboratorijski testi pokažejo nespecifične vnetne markerje (↑FW, ↑CRP, nevtrofilna levkocitoza s premikom). Pomembno je, da se pred začetkom zdravljenja z antibiotiki ugotovi povzročitelj okužbe.
1. Ponovljena krvna kultura (tri dni zapored)
2. Neposredna kultura iz izliva ali tkiva (CAVE – negativen rezultat ne izključuje septičnega izvora – sinovialna tekočina zavira rast bakterij v kulturah)
3. Odkrivanje bakterijske DNK s PCR (t. i. panbakterijska 16S rRNA)
4. Mikroskopija izcedka: barvanje po Gramu (stopnja odkritja približno 70 %), citologija (> 50.000 levkocitov/μl z > 90 % nevtrofilcev), makroskopsko gnojno
Med slikovne metode spadajo navadni rentgen, sonografija sklepov, računalniška tomografija, magnetna resonanca in kostna scintigrafija. Pri rentgenskem in sonografskem pregledu okončin je splošno pravilo, da se za stransko primerjavo slika tako prizadeto kot tudi kontralateralno območje. Za indikacijo in interpretacijo nadaljnjih slikovnih preiskav je odgovoren otroški ortoped ali kirurg.
Diferencialna diagnoza
Diferencialna diagnoza septičnih procesov v kosteh ali sklepih vključuje druge akutne artritise (parainfekciozne in postinfekciozne), Lymeov artritis, kronično ponavljajočo se multifokalno osteomielitis, kostne tumorje, akutno levkemijo in sistemsko obliko JIA.
Zdravljenje
Zdravljenje je kompleksno in multidisciplinarno (pediater, ortopedski kirurg, mikrobiolog/specialist za infekcijske bolezni in morebiti fizioterapevt in protetik). Sprva je potrebna hospitalizacija v kirurški ali ortopedska ustanovi.
Antibiotiki se dajejo takoj po odvzemu vzorcev za kulturo, brez čakanja na rezultate. Zdravljenje se začne empirično, ob upoštevanju starosti pacienta in drugih osnovnih podatkov, vedno pa je usmerjeno predvsem v stafilokokno okužbo. Zdravljenje se vedno začne intravensko (vsaj en teden), nato pa se po zmanjšanju CRP, normalizaciji krvne slike in znakih izboljšanja kliničnih simptomov (povišana telesna temperatura, bolečina, omejena gibljivost) preide na peroralno dajanje.
Trajanje zdravljenja je individualno, običajno tri do štiri tedne za septični artritis in dlje za osteomielitis.
Zdravljenje poteka v mirovanju z imobilizacijo prizadetega sklepa. Po obvladovanju akutne okužbe sledi nežna mobilizacija. Vrnitev k polni aktivnosti je odvisna od resnosti stanja in običajno traja od nekaj tednov do nekaj mesecev.
Zapleti in prognoza
Odvisno od trajanja in virulence mikroorganizmov lahko septično vnetje povzroči poškodbe hrustanca in kosti s številnimi trajnimi posledicami, vključno z uničenjem rastne plošče in upočasnjeno rastjo uda. Prognoza je slabša pri prizadetosti kolka in pri novorojenčkih. Prognoza je odvisna od zgodnjega in ustreznega zdravljenja.
Dodatek: slike
Slika št. 4
Klinični izvidi pri septičnem artritisu
Malignomi
Uvod
Do dve tretjini otrok z malignimi boleznimi se sprva pritožujejo zaradi mišično-skeletnih težav, kot so mialgija, artralgija, artritis ali bolečine v kosteh. Sistemske malignosti se lahko kažejo z artritisom in vodijo do napačne diagnoze JIA. Zdravljenje z glukokortikoidi ali imunosupresivi lahko zavleče pravilno diagnozo in s tem poslabša splošno prognozo, povzroči razvoj sindroma razpada tumorja ali poslabša odziv na kemoterapijo. Za potrditev diagnoze in zdravljenja je vedno potrebno čim prej napotiti bolnika v specializirani center za pediatrično hematologijo in onkologijo.
Najpogostejše sistemske malignosti z mišično-skeletnimi manifestacijami vključujejo levkemijo, limfome in nevroblastom. Tumorji kosti in sklepov imajo večinoma lokalne manifestacije.
Levkemija
Predstavlja 30 % vseh malignih bolezni pri otrocih, pri čemer prevladuje akutna limfoblastna levkemija (ALL), katere pojavnost je največja v dojenčkovem obdobju (podobno kot pri JIA).
Muskuloskeletne manifestacije običajno spremljajo nespecifični konstitucionalni simptomi, kot so povišana temperatura ali zvišana telesna temperatura, utrujenost, izguba apetita in izguba telesne teže. Tipična je intenzivna neprekinjena bolečina, pogosto lokalizirana v metafizi dolgih kosti, ki se lahko pojavi tudi ponoči. Če je prisotna bolečina v sklepih, njena resnost običajno znatno presega objektivne ugotovitve intenzivnosti artritisa, jutranja togost pa običajno ni prisotna.
Pregled in diagnoza:
Diagnoza vključuje kombinacijo klinične ocene, laboratorijskih testov, slikovnih metod in aspiracije kostnega mozga.
Laboratorijski testi se osredotočajo na krvno sliko in biokemične teste.
- Krvna slika: progresivna (običajno normocitna) anemija, včasih z zmanjšanjem trombocitov in levkocitov
- Krvni nanos: na začetku ALL (tako imenovana predleukemična faza) in več tednov (do mesecev) po pojavu mišično-skeletnih simptomov morda ne pokaže levkemičnih celic.
- Biokemični testi: povečani markerji celične obnove (LD, sečnina) in nespecifična vnetna aktivnost (FW, CRP)
Občutljivost in specifičnost kombinacije nenormalne krvne slike in nočnih bolečin za ALL je 85 %.
Na navadnih rentgenskih posnetkih dolgih kosti se lahko pokažejo proge v metafizi, periostalne reakcije ali sklerotične in osteolitične lezije.
Diagnozo potrdi pediatrični hematolog-onkolog na podlagi pregleda kostnega mozga.
Zdravljenje
Med diferencialno diagnozo se priporoča simptomatsko zdravljenje z analgetiki ali nesteroidnimi protivnetnimi zdravili. CAVE: ne dajajte glukokortikoidov. Če obstaja sum na ALL, je treba bolnika čim prej napotiti v specializirani pediatrični hematološko-onkološki center. Ko se začne ustrezno zdravljenje ALL, simptomi artritisa običajno izginejo.
Limfomi
To je najpogostejša generalizirana malignost pri mladostnikih. Muskuloskeletne (MSK) manifestacije so manj pogoste kot pri ALL. Lahko se pojavi bolečina v kosteh (invazija limfoma v skorjo in kostni mozeg, hipertrofična osteoartropatija, ki vodi do akutnega bolečega periostitisa), vendar je artritis manj pogost. Pri diferencialni diagnozi limfoma je treba izključiti sistemski JIA, redke kostne limfome in kronični osteomielitis. Diagnoza zahteva slikanje prsnega koša/mediastinuma (rentgen/CT), trebuha (ultrazvok/CT) in histološko preiskavo limfnih vozlov (po možnosti izrez celotnega limfnega vozla namesto biopsije).
Nevroblastom
Nevroblastom je najpogostejši solidni maligni tumor pri malih otrocih z zgodnjo generalizacijo. Je tumor v nadledvični meduli ali paravertebralnih simpatičnih ganglijih. 75 % otrok ima ob diagnozi metastaze, najpogostejši MSK-simptomi pa so bolečine v kosteh. Opozorilni znaki vključujejo bolečine v hrbtu pri majhnih otrocih/malčkih.
Preiskave pri sumu na nevroblastom vključujejo slikanje trebuha in mediastinuma (sonografija, rentgen, CT, MRI), Rentgensko slikanje kosti, scintigrafija kosti in laboratorijske preiskave (povečana FW, nevronsko specifična enolaza, feritin, LD, povečano izločanje metabolitov kateholamina v urinu – zlasti vanililmandelska kislina in homovanilinska kislina).
Primarni tumorji kosti in sklepov
Tumorji kosti (tako maligni kot benigni) se lahko kažejo kot bolečina in oteklina. Maligni tumorji so pri otrocih redki, vendar življenjsko nevarni. Zgodnja diagnoza je bistvenega pomena. Bolnike z sumom na kostne lezije je treba nemudoma napotiti v specializirani center za pediatrično onkologijo.
Opozorilni znaki malignih tumorjev so bolečina, ki se ponoči poslabša, oteklina (sprva mehkih tkiv, kasneje otipna kostna odpornost), naključne/patološke zlome na mestu lezije (5–10 %), izguba telesne teže, kaheksija in pljučne metastaze – zasoplost, bolečine v prsih in hemoptiza.
Laboratorijske preiskave lahko pokažejo povišane vnetne parametre, ALP, LD. Večina kostnih tumorjev se odkrije z navadnim rentgenskim pregledom. Vendar pa normalni rentgenski izvid ne izključuje kostnega tumorja. Sonografija se uporablja za pregledovanje razširitve mehkih tkiv in diagnosticiranje benignih lipomov, vaskularnih malformacij itd. MRI, CT, PET-CT in PET-MRI opredeljujejo obseg prizadetosti, prizadetost mehkih tkiv, stadij in odkrivanje metastaz, najpogosteje v pljučih, redkeje v bezgavkah. Biopsija je pomemben vir za histološko klasifikacijo in razvrstitev tumorja. Stopnja odvisna od histološkega razreda, obsega, prisotnosti in obsega metastaz ter določa nadaljnje zdravljenje in prognozo (CAVE: ocena izkušenega patologa ali revizija ugotovitev s strani neodvisnega »drugega bralca«).
Maligni tumorji
Pri otrocih sta najpogostejša tipa osteosarkom (55 %, glej sliko 5) in Ewingov sarkom (35 %, glej sliko 6), medtem ko je hondrosarkom izredno redek. V to skupino spadajo tudi sarkomi mehkih tkiv (rabdomiosarkom in nerabdomiosarkomi), mezenski celični tumorji, ekstraskeletni Ewingov sarkom, sinovialni sarkom, fibrosarkom in embrionalni sarkom.
Benigni tumorji
Ti se pri otrocih pojavljajo pogosteje kot maligni tumorji, npr. kostni tumorji (osteoidni osteom, osteoblastom, eozinofilni granulom), tumorji vezivnega tkiva (fibrozna displazija, neosificirajoči fibrom (glej sliko 7)), kostne ciste, tumorji hrustanca (osteohondrom, enhondrom, hondroblastom) in drugi (sinovialni hemangiom in pigmentirani villonodularni sinovitis).
Dodatek: slike
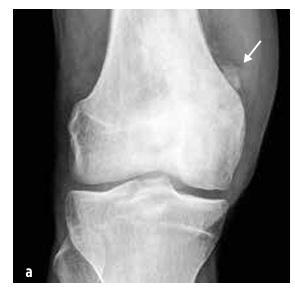
Slika 5
Osteosarkom distalnega dela stegnenice
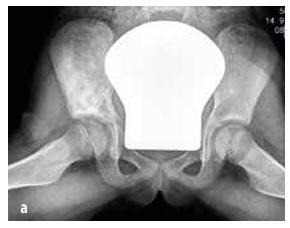
Slika 6
Ewingov sarkom, ki prizadene medenični skelet
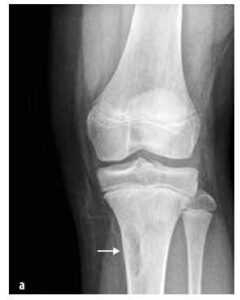
Slika št. 7
Neosificirajoči kostni fibrom
Besedilo je pripravila Natálie Sladká Švestková (natalie.sladka@vfn.cz), predvsem na podlagi knjige Paediatric Rheumatology in Practice, poglavje 10 Acute Arthritis (Andrej Záhornadský: andrej.zahornadsky@nempk.cz), poglavje 12 Musculoskeletal Manifestations of Non-Rheumatic Diseases (Hana Malcová: hana.malcova@fnmotol.cz) in poglavje 23 Autoinflammatory Diseases (Kateřina Bouchalová: katerina.bouchalova@fnol.cz)
Ilustracije številka 1, 2, 3, 5, 6 in 7 so uporabljene z dovoljenjem iz knjige Pediatrična revmatologija v praksi, poglavje 10 Akutni artritis (Andrej Záhornadský: andrej.zahornadsky@nempk.cz, poglavje 12 Musculoskeletal Manifestations of Non-Rheumatic Diseases (Hana Malcová: hana.malcova@fnmotol.cz) in poglavje 23 Autoinflammatory Diseases (Kateřina Bouchalová: katerina.bouchalova@fnol.cz).
Ilustracija št. 4 uporabljena iz https://casereports.bmj.com/content/casereports/2016/bcr-2016-215904/F1.large.jpg
DOLEŽALOVÁ, Pavla in DALLOS, Tomáš. Pediatrična revmatologija v praksi. Serija Postgraduate Medicine. Praga: Mladá fronta, 2019. ISBN 978-80-204-5540-6









