
Úvod
Chronická rekurentní multifokální osteomyelitida (CRMO) je součástí spektra onemocnění charakterizovaných chronickým nebakteriálním zánětem kosti a je řazena mezi autoinflamatorní onemocnění vzhledem k předpokládané genetické predispozici a zúčastněným imunitním mechanismům.
Epidemiologie
Jedná se o vzácné onemocnění, jehož přesná incidence není známa. Vyskytuje se více v dětství než v dospělosti (ve věku 7–12 let, 2–4× častěji u dívek). U menších dětí je nutné zvažovat i extrémně vzácné geneticky podmíněné osteitidy (např. v rámci syndromu DIRA). U dospělých je častěji spojena s kožními projevy (např. syndrom SAPHO – synovitis, acne, pustulosis, hyperostosis, osteitis).
Etiopatogeneze
Přesná etiologie není neznámá a předpokládá genetickou komponentu. V patogenezi osteitidy se pravděpodobně uplatňuje abnormální odpověď neutrofilních leukocytů a zvýšená produkce IL-1β (nezávislá na inflamazomu). CRMO je etiopatogeneticky blízká dalším onemocněním: spondylartropatii (může v ni přecházet), psoriáze, palmoplantární pustulóze a chronickému střevnímu zánětu.
Klinický obraz
Klinický obraz má chronický nebo častěji kolísavý průběh a aktivita střídá remise. Neexistují validovaná diagnostická kritéria, diagnostické biomarkery a ani přesná definice inaktivního onemocnění/remise. Jedná se o diagnózu per exclusionem na základě klinických projevů, zobrazovacích vyšetření a eventuálně kostní biopsie.
Mezi hlavní klinické projevy patří lokalizovaná bolest kostí, která je někdy provázená otokem přilehlých měkkých tkání a horečkou. Může být přítomná synovitida distálně od postižené kosti.
Mezi další projevy patří asi u 25 % palmoplantární pustulóza (viz obrázek č.1), u adolescentů a mladých dospělých může být výrazné pustulózní akné (syndrom SAPHO).
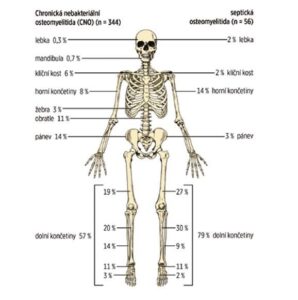
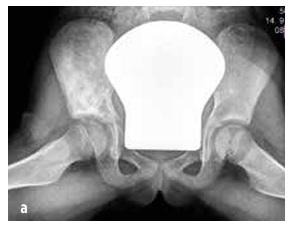
Z kostní jsou nejčastější postižené metafýzy dlouhých kostí, klíční kost, těla obratlů a pánev (viz obrázek č.2). Počet kostních lézí je variabilní (někdy pouze jednotlivé ložisko, častěji vícečetné). Někdy až asymptomatické léze odhalí kostní scintigrafie či celotělová magnetická rezonance (WB MRI).
Vyšetření
Mezi základní vyšetření patří laboratorní vyšetření, zobrazovací metody a kostní biopsie.
V laboratorním vyšetření mohou a nemusí být viditelné známky zánětlivé aktivity (FW, CRP, leukocytóza). Nemusí být ani asociace s HLA B27
Základním vyšetřením je nativní RTG symptomatických oblastí (viz. obrázek č.3) doplněný vyšetřením magnetickou rezonancí a/nebo počítačovou tomografií.
Optimálním zobrazením je celotělová magnetická rezonance (WB MRI), která odhalí asymptomatická ložiska a zobrazí mimokostní postižení (myositida, synovitida).
Mezi další vyšetření můžeme zařadit i kostní scintigrafii, které zobrazí podané radiofarmakum úměrně intenzitě metabolismu a prokrvení.
Kostní biopsii indikujeme zejména u monofokálního procesu či atypického onemocnění k vyloučení jiné (nádorové, infekční) etiologie. Vhodné místo se zvolí dle nálezu na zobrazovacích metodách. Typický nález závisí na trvání léze.
Diferenciální diagnóza
K diferenciální diagnostice patří infekční osteomyelitida (bakteriální, mykobakteriální, mykotická), kostní tumory a metastázy (primární intraoseální lymfom, osteosarkom, Ewingův sarkom, leukemie, neuroblastom), benigní kostní léze (osteoidní osteom a osteoblastom), histiocytóza z Langerhansových buněk, Rosaiovo-Dorfmanovo onemocnění, psoriatická artritida, spondyloartropatie a hypofosfatazie.
Léčba
Lékem první volby jsou nesteroidní antirevmatika. Při jejich nedostatečném efektu přidáváme kortikoterapii (krátkodobá, při exacerbacích), bisfosfonáty (zejména pamidronát, doporučen zejména při postižení páteře) a biologickou léčbu (zejména blokáda TNF-α).
Prognóza
Prognóza je variabilní, onemocnění má typicky průběh s přechodnými exacerbacemi a různě dlouhými remisemi. Prognosticky nejzávažnější je postižení páteře.
Příloha: obrázky
Obrázek č. 1
Palmoplantární pustulóza u pacientky s CRMO

Obrázek č. 2
Porovnání distribuce kostních ložisek na MR dětí s CRMO a se septickou osteomyelitidou (podle Schnabel et al., 2016)
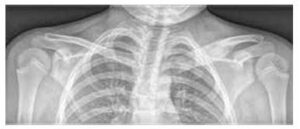
Obrázek č. 3
Rozšíření a osteolytické léze mediálního konce levé klavikuly a edémem měkkých tkání na RTG
Septická artritida a osteomyelitida
Úvod
Septická artritida a osteomyelitida jsou AKUTNÍ STAVY v dětské revmatologii pro riziko septických komplikací a nevratného poškození kloubu či kosti. Jedná se o přítomnost živých bakterií v kloubní dutině (septická artritida) či kosti (osteomyelitida). Mohou se vyskytovat samostatně i společně. Klinický obraz závisí na věku dítěte a virulenci mikroorganismu.
Epidemiologie a etiopatogeneze
Nejčastěji postihuje malé dětí do 2–5 let. Celková incidence je 10–20 případů / 100 tisíc dětí / rok. Nejčastěji vzniká hematogenním rozsevem z jiného fokusu (respirační trakt, ORL oblast, kožní infekce) a přímým přestupem (např. hluboký trn, poranění, operace).
Nejčastější patogeny způsobující infekci kloubů a kostí u dětí
| Věk | Mikroorganismus |
| < 12 měsíců | Staphylococcus aureus novorozenci: streptokoky skupiny B, G- tyčky |
| 1–5 let | Staphylococcus aureus, streptokoky skupiny A, pneumokok, Haemophilus influenzae, Kingella kingae |
| 5–12 let | Staphylococcus aureus, streptokoky skupiny A |
| 12–18 let | Staphylococcus aureus, pneumokok, streptokoky skupiny A, Neisseria gonorrhoeae |
| při srpkové anemii, imunodeficitech Salmonella |
Septická artritida se vyskytuje z 50 % případů do dvou let věku a v 75 % jsou postiženy klouby dolních končetin (koleno > kyčel > hlezno) (viz obrázek č. 4). Osteomyelitida je nejčastěji lokalizovaná v metafýze.
Mezi faktory klinické predikce septické artritidy (upraveno podle Kocher et al., 1999) patří horečka ( > 38,5 °C), nemožnost postavit se nebo bolest při pasivním pohybu kloubem , FW > 40 mm/h a počet leukocytů (> 12 x 109). Čím více splněných faktorů, tím větší pravděpodobnost onemocnění.
Klinický obraz -typické projevy
Mezi typický klinický obraz patří akutní začátek a rychlý průběh (hodiny až dny) s celkovými příznaky (horečka, únava).
Je potřeba VŽDY celkového klinického vyšetření (celý pohybový aparát). Většinou je postižena jedna lokalita. Při multifokálním postižení musíme pomýšlet na imunodeficit, u postižení více obratlů podezření na tuberkulózu a metastázy.
Na infekci kosti nebo kloubu pomýšlíme u dítěte s náhlým rozvojem: horečky, nevysvětleného kulhání a/nebo abnormálního držení končetiny, odmítání používat končetinu, omezení rozsahu pohybu, muskuloskeletální bolesti ± lokální palpační bolesti kloubu či kosti a otoku se zarudnutím (viz obrázek č.4). CAVE malé děti bolest lokalizují nepřesně (např. přenesená bolest z kyčle do oblasti kolene).
Klinický obraz – specifické situace
Mezi specifické situace patří infekce u novorozence a kojence, specifické infekce, subakutní a chronická osteomyelitida, spondylodiscitida a hnisavá sakroileitida.
U novorozenců a kojenců se obecně jakákoli infekce projevuje celkovými příznak (např. teplotní nestabilita, poruchy srdeční frekvence, poruchy prokrvení, tachypnoe, alterace celkového stavu aj.) a lokální nález může být zpočátku chudý (např. u infekce kyčelního kloubů muže být jen bolestivá abdukce při přebalování). Pokud v klinickém vyšetření v této věkové skupině zaznamenáme bolestivost či otok kloubu či kosti, musíme vyloučit frakturu či hnisavý zánět. U dětí <1 rok je reaktivní artritida raritní a často se jedná o pyogenní zánět. Devastace tkání zánětem je rozsáhlejší než u starších dětí, a proto osteomyelitida i septická artritida patří do diferenciální diagnostiky malého kojence s neznámou infekcí.
Mezi specifické původce zařazujeme Mycobacterium tuberculosis, případně kmen BCG (mírnější průběh). Nástup obtíží je plíživý a dominuje únava, hubnutí, noční pocení. Nejčastěji je postřižena páteř (při destrukci komprese míchy s paraplegií), sakroiliakální kloub, kyčel, koleno, hlezno. Typický je paravertebrální absces a jeho stečení do pánve. Je nutné vyšetření a léčba na specializovaném pracovišti.
Subakutní a chronická osteomyelitida vzniká typicky, pokud je nižší virulence bakterií, vyšší obranyschopnost jedince či užívání antibiotik. Léčba spočívá v exkochleaci ve cloně antibiotik.
Spondylodiscitida je akutní hnisavý zánět v krycí obratlové a meziobratlové ploténce. Mezi příznak patří horečka, schvácenost, bolesti zad a často i břicha. Léčí se antibiotiky, imobilizací a operací v případě formace abscesu.
Hnisavá sakroileitida propaguje bolest do zad, břicha, kyčle a stehna. Léčba je stejná jako u spondylodiscitidy.
Vyšetření
Mezi základní vyšetření patří laboratorní a zobrazovací metody.
V laboratorním vyšetření vidíme nespecifické zánětlivé ukazatele (↑FW, ↑CRP, neutrofilní leukocytóza s posunem). Pro léčbu je důležitý průkaz vyvolávajícího původce infekce PŘED zahájením antibiotické léčba.
1. hemokultura opakovaně (tři dny po sobě)
2. přímá kultivace z výpotku či tkáně (CAVE– negativní nález nevylučuje septický původ – synoviální tekutina brání růstu bakterií v půdách),
3. průkaz bakteriální DNA metodou PCR (tzv. panbakteriální 16S rRNA)
4. mikroskopie výpotku: Gramovo barvení (záchytnost asi 70%), cytologie (> 50 tis. Leukocytů/μl s > 90 % neutrofilů), makroskopicky hnisavý
Mezi zobrazovací metody patří nativní RTG, kloubní sonografie, počítačová tomografie, magnetická rezonance a kostní scintigrafie. Pro RTG i sonografické vyšetření končetin platí obecné pravidlo zobrazit postiženou i příslušnou kontralaterální oblast pro možnost stranového porovnání. Indikace a interpretace dalších zobrazení patří do rukou dětského ortopeda či chirurga.
Diferenciální diagnóza
V diferenciální diagnóze septického kostního či kloubního procesu jsou jiné akutní artritidy (parainfekční a postinfekční), lymeská artritida, chronická rekurentní multifokální osteomyelitida, kostní nádory, akutní leukemie i systémová forma JIA.
Léčba
Léčba je komplexní a multioborová (pediatr, ortoped, mikrobiolog/infekcionista, případně fyzioterapeut a protetik). Zpočátku je nezbytná hospitalizace na chirurgickém či ortopedickém pracovišti.
Antibiotika se nasazují ihned po odebrání vzorků ke kultivaci a nečeká se na výsledky. Začíná se empiricky s přihlédnutím k věku a dalšímu pozadí pacienta, vždy primárně zacílit na stafylokokovou infekci. Začátek léčby je vždy intravenózní (minimálně jeden týden), poté s převodem na perorální podávání po poklesu CRP, normalizaci krevního obrazu a se známkami zlepšujících se klinických příznaků (horečky, bolest, omezení hybnosti).
Délka léčby je individuální, u septické artritidy bývá obvykle tři až čtyři týdny, u osteomyelitidy déle.
Režim je klidový s imobilizací postiženého kloubu. Šetrná mobilizace následuje po zvládnutí akutní infekce. Návrat k plné zátěži záleží na tíži prodělaného stavu, je většinou v řádu týdnů až jednotek měsíců.
Komplikace a prognóza
Septický zánět podle trvání a virulence mikrobů může vést k poškození chrupavky a kosti s řadou trvalých následků včetně destrukce růstové ploténky a zástavy růstu končetiny. Horší prognóza je u postižení kyčle a u novorozenců. Prognóza záleží na časné a adekvátní léčbě.
Příloha: obrázky
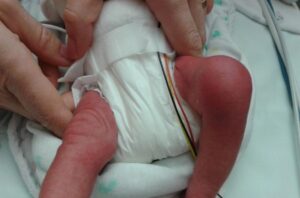
Obrázek č. 4
Klinický nález u septické artritidy
Malignity
Úvod
Až dvě třetiny dětí s maligním onemocněním mají na počátku muskuloskeletální obtíže jako myalgie, artralgie, artritidu nebo bolest kostí. Systémové malignity se mohou prezentovat artritidou a vést k mylné diagnóze JIA. Léčba glukokortikoidy nebo imunosupresivy může oddálit stanovení správné diagnózy a zhoršit tak celkovou prognózu, indukovat rozvoj syndromu nádorového rozpadu nebo zhoršit odpověď na chemoterapii. Pro potvrzení diagnózy a léčbu je vždy nutné pacienta co nejdříve předat do péče specializovaného pracoviště dětské hematoonkologie.
Mezi nejčastější systémové malignity s muskuloskeletálními projevy patří leukémie, lymfomy a neuroblastom. Převážně lokální projevy mají nádory kostí a kloubů.
Leukemie
Odpovídá za 30 % všech maligních onemocnění u dětí a převažuje akutní lymfoblastická leukemie (ALL) s vrcholem výskytu v batolecím věku (podobně jako JIA).
Muskuloskeletání projevy obvykle provázejí nespecifické konstituční potíže charakteru zvýšené teploty či horeček, únavy, nechutenství, hubnutí. Typická je intenzivní kontinuální bolest často lokalizovaná do oblasti metafýz dlouhých kostí a může být přítomná i v noci. Pokud je bolest kloubů, tak její míra obvykle výrazně převyšuje objektivní nález intenzity artritidy a ranní ztuhlost nebývá přítomna.
Vyšetření a diagnostika:
K diagnostice patří kombinace vyhodnocení klinických obtíží, laboratorních vyšetření, zobrazovacích metod a aspirace kostní dřeně.
V laboratorním vyšetření se zaměřujeme na krevní obraz a biochemické vyšetření.
- krevní obraz: progresivní (obvykle normocytární) anemie, někdy s poklesem trombocytů a leukocytů
- krevní nátěr: nemusí v začátku ALL ukázat leukemické buňky (tzv. preleukemická fáze) i řadu týdnů (až měsíců) od objevení muskuloskeletálních potíží.
- biochemické vyšetření: zvýšení markerů buněčného obratu (LD, kyselina močová) a nespecifická zánětlivá aktivita (FW, CRP)
Senzitivita a specificita kombinace abnormálního KO a noční bolesti pro ALL je 85%,
Na prostém RTG zobrazení dlouhých kostí mohou být patrny proužky v oblasti metafýz, periostální reakce či sklerotické a osteolytické léze.
Diagnózu potvrdí dětský hematoonkolog na základě vyšetření kostní dřeně.
Léčba
V období diferenciálně-diagnostického procesu je doporučena symptomatická léčba analgetiky či nesteroidními antirevmatiky. CAVE: nepodávat glukokortikoidy. Při podezření na ALL je třeba co nejdříve pacienta konzultovat na specializovaném pracovišti dětské hematoonkologie. Po zahájení adekvátní léčby ALL obvykle vymizí projevy artritidy.
Lymfomy
Jedná se o nejčastější generalizovanou malignitu u dospívajících. Muskuloskeletální (MSK) projevy jsou méně časté než při ALL. Může být přítomna bolest kostí (invaze lymfomu do kortikalis a dřeně, hypertrofická osteoartropatie vedoucí k akutní bolestivé periostitidě), ale méně často artritida. V diferenciální diagnóze lymfomu je nutné vyloučit systémovou JIA, vzácné kostní lymfomy a chronickou osteomyelitidu. K diagnostice je nutné zobrazení hrudníku/mediastina (RTG/CT), břicha (sono/CT) a histologické vyšetření uzlin (lépe exstirpace celé uzliny než biopsie).
Neuroblastom
Neuroblastom je nejčastější solidní zhoubný nádor u batolat s časnou generalizací. Jedná se o nádor v dřeni nadledvin či paravertebrálních sympatických gangliích. 75 % dětí má v době diagnózy metastázy a nejčastější MSK projevy jsou bolesti kostí. Mezi varovné příznaky patří bolest zad u malých dětí/batolat.
K vyšetření při podezření na neuroblastom patří zobrazení břicha a mediastina (sonografie, RTG, CT, MRI), RTG kostí, kostní scintigrafie a laboratorní vyšetření (zvýšení FW, neuron-specifické enolázy, feritinu, LD, zvýšený odpad metabolitů katecholaminů v moči -zejména kyseliny vanilmandlové a homovanilové).
Primární nádory kostí a kloubů
Nádory kostí (maligní i benigní) se mohou projevit bolestí a otokem. Maligní nádory jsou v dětském věku vzácné, ale život ohrožující. Zásadní je časná diagnostika. Pacient s podezřelou kostní lézí má být odeslán neprodleně na specializované pracoviště dětské onkologie.
Varovné klinické příznaky maligních nádorů patří bolest zhoršující se v noci, otok (zpočátku měkkých tkání, později hmatné kostní rezistence), náhodné/patologické fraktury v místě léze (5–10 %), váhový úbytek, kachexie a plicní metastázy – dušnost, bolesti na hrudi a hemoptýza.
V laboratorních vyšetřeních mohou být zvýšené zánětlivé parametry, ALP, LD. Prostý RTG snímek odhalí většinu kostních tumorů. Normální nález na RTG však kostní tumor nevylučuje. Sonografie je screening měkkotkáňové expanze a diagnostikuje benigní lipomy, vaskulární malformace apod.. MRI, CT, PET-CT, PET-MRI definuje rozsah postižení, postižení měkkých tkání, staging a odhalení metastáz, nejčastěji v plicích, méně často v lymfatických uzlinách. Biopsie je důležitý zdroj histologického zařazení tumoru a gradingu. Staging závisí na histologickém stupni (grade), rozsahu, přítomnosti a rozsahu metastáz a určuje další postup a prognózu (CAVE: hodnocení zkušeného patologa, případně revize nálezu nezávislým „druhým čtením“).
Maligní tumory
V dětském věku se jedná nejčastěji o osteosarkom (55 %, viz obrázek č.5) a Ewingův sarkom (35 %, viz. obrázek č.6), chondrosarkom je extrémně vzácný. Dále do této skupiny zahrnujeme i sarkomy měkkých tkání (rabdomyosarkom a non-rabdomyosarkomy), tumor z mezenchymálních buněk, extraskeletální Ewingův sarkom, synoviální sarkom, fibrosarkom a embryonální sarkom.
Benigní tumory
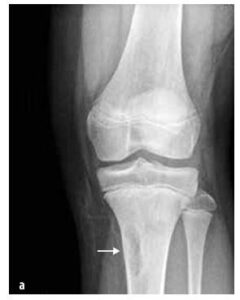
Vyskytují se v dětském věku častěji než maligní např. kostní (osteoidní osteom, osteoblastom, eozinofilní granulom), vazivové (fibrózní dysplazie, neosifikující fibrom (viz obrázek č. 7)), kostní cysty, chrupavčité (osteochondrom, enchondrom, chondroblastom) a další (synoviální hemangiom a pigmentová vilonodulární synovitida).
Příloha: obrázky
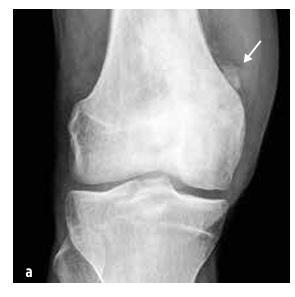
Obrázek č.5
Osteosarkom distálního femuru
Obrázek č.6
Ewingův sarkom postihující skelet pánve
Obrázek č. 7
Neosifikující kostní fibrom
Text prepared by Natálie Sladká Švestková (natalie.sladka@vfn.cz), mainly based on Dětská revmatologie v praxi, chapter 10 Akutní artritidy (Andrej Záhornadský: andrej.zahornadsky@nempk.cz) chapter 12 Muskuloskeletální manifestace nerevmatických onemocnění (Hana Malcová: hana.malcova@fnmotol.cz) and chapter 23 Autoinflamatorní onemocnění (Kateřina Bouchalová: katerina.bouchalova@fnol.cz)
Illustrations number 1,2,3,5,6 and 7 used with permission from Dětská revmatologie v praxi, chapter 10 Akutní artritidy (Andrej Záhornadský: andrej.zahornadsky@nempk.cz) chapter 12 Muskuloskeletální manifestace nerevmatických onemocnění (Hana Malcová: hana.malcova@fnmotol.cz) and chapter 23 Autoinflamatorní onemocnění (Kateřina Bouchalová: katerina.bouchalova@fnol.cz).
Illustration number 4 used from https://casereports.bmj.com/content/casereports/2016/bcr-2016-215904/F1.large.jpg
DOLEŽALOVÁ, Pavla a DALLOS, Tomáš. Dětská revmatologie v praxi. Edice postgraduální medicíny. Praha: Mladá fronta, 2019. ISBN 978-80-204-5540-6








