
Definice
– Vykašlávání krve z dolních dýchacích cest
– Vzácný, ale závažný příznak u pediatrických pacientů
– Může se jednat o mírné, samovolně odeznívající epizody až po život ohrožující plicní krvácení vyžadující urgentní zásah.
– Mnohem méně časté než u dospělých
– Často je známkou závažného základního onemocnění, včetně infekcí, vrozených vad, cévních malformací nebo autoimunitních onemocnění
Hemoptýza v pediatrické revmatologii
Akutní vs. chronická hemoptýza
Akutní hemoptýza
– Náhlý nástup, obvykle trvající hodiny až dny
– Často spojena s akutním zánětem nebo náhlým zhoršením základního onemocnění
– U dětí je častěji závažná a rychle progredující, zejména u plicně-renálních syndromů
– Příčiny
o Difúzní alveolární krvácení (DAH): Závažný projev systémového lupus erythematodes (SLE), ANCA-asociované vaskulitidy (AAV) a Goodpastureova syndromu (GPS)
o IgA vaskulitida (dříve Henoch-Schönleinova purpura): Extrémně vzácná příčina plicního krvácení, ale může být spojena s těžkým postižením ledvin
o Akutní vzplanutí ANCA asociované vaskulitidy (AAV) nebo lupusové pneumonitidy.
Chronická hemoptýza
– Přetrvávající nebo opakující se krvavé vykašlávání po dobu týdnů až měsíců
– Pravděpodobněji způsobeno chronickým zánětlivým onemocněním plic, opakovaným alveolárním krvácením nebo genetickou poruchou
– Pediatrické pacienty nemusí vždy hlásit mírnou hemoptýzu, což zpožďuje diagnózu
– Příčiny:
o COPA syndrom: Monogenní autoimunitní porucha projevující se opakovaným alveolárním krvácením a intersticiálním plicním onemocněním u dětí.
o Idiopatická plicní hemosideróza (IPH): Chronická příčina opakovaného alveolárního krvácení, vedoucí k ukládání železa, anémii a plicní fibróze
o Opakované alveolární krvácení spojené s vaskulitidou, zejména u recidivujícího AAV.
Idiopatická plicní hemosideróza (IPH)
– Vzácné pediatrické onemocnění charakterizované opakovanými difúzními alveolárními krváceními
– Etiologie zůstává neznámá, ale některé případy jsou spojeny s autoimunitními procesy
– Klinická triáda: opakovaná hemoptýza, anémie z nedostatku železa, difúzní plicní infiltráty
– Diagnóza:
o Vysokorozlišovací CT (HRCT): Ukazuje difúzní skleněné opacity a ukládání hemosiderinu
o Bronchoalveolární laváž (BAL): přítomnost makrofágů obsahujících hemosiderin
o Biopsie plic: užitečná v atypických případech
– Léčba
o První linie: Kortikosteroidy ke snížení zánětu
o Imunosupresiva: Rituximab nebo azathioprin v refrakterních případech
o Podpůrná léčba
COPA syndrom
– Monogenní autoimunitní onemocnění způsobené mutacemi v genu COPA (autosomálně dominantní)
– Klinický obraz: recidivující alveolární krvácení, intersticiální plicní onemocnění, artritida a postižení ledvin
– Často se vyskytuje u dětí, příznaky se objevují již v kojeneckém věku
– Diagnóza:
o Genetické testování na mutace COPA.
o HRCT: Ukazuje intersticiální plicní onemocnění a skleněné opacity
o BAL: makrofágy obsahující hemosiderin
– Léčba
o První linie: Kortikosteroidy ke snížení zánětu
o Imunosupresiva (rituximab, cyklofosfamid)
o Biologické látky zaměřené na IL-6 nebo TNF-α
IgA vaskulitida (viz samostatná kapitola)
– Nejčastější pediatrická vaskulitida, ale zřídka způsobuje plicní krvácení
Systémový lupus erythematodes a difúzní alveolární krvácení (viz samostatná kapitola)
– Pediatrický SLE se často projevuje závažnějším postižením orgánů než SLE u dospělých.
– Difúzní alveolární krvácení (DAH) je vzácné, ale život ohrožující.
– Rizikové faktory:
o Vysoká aktivita onemocnění (skóre SLEDAI).
o Lupusová nefritida.
o Přítomnost antifosfolipidových protilátek.
– Diagnóza SLE:
o ANA (titr ≥1:80) – nutné
o Klinická kritéria (konstituční, hematologická, neuropsychiatrická, mukokutánní, serózní, muskuloskeletální, renální)
o Imunologická kritéria
– Diagnóza DAH:
o HRCT: difúzní sklovité opacity a alveolární konsolidace.
o BAL: Hemoragická tekutina s makrofágy obsahujícími hemosiderin
– Léčba:
o Vysoké dávky kortikosteroidů
o Cyklofosfamid nebo rituximab
o Plazmaferéza v závažných případech
ANCA-asociovaná vaskulitida u dětí (viz samostatná kapitola)
– Zahrnuje granulomatózu s polyangiitidou (GPA), mikroskopickou polyangiitidu (MPA) a eozinofilní granulomatózu s polyangiitidou (EGPA)
– Pediatrická AAV je agresivní a často se projevuje rychle progredující glomerulonefritidou (RPGN) a alveolárním krvácením
– Diagnóza:
o ANCA sérologie (PR3/MPO protilátky).
o Renální biopsie: Ukazuje pauciimunní nekrotizující glomerulonefritidu
o V případě potřeby plicní biopsie.
– Léčba
o Indukční terapie: kortikosteroidy + cyklofosfamid nebo rituximab.
o Udržovací léčba: Azathioprin, mykofenolát mofetil (MMF) nebo rituximab
o Plasmaferéza v závažných případech
Goodpastureův syndrom (GPS) u dětí
– V pediatrii extrémně vzácný.
– Způsobeno protilátkami proti glomerulární bazální membráně (GBM), které vedou k alveolárnímu krvácení a rychle progredující glomerulonefritidě
– Diagnóza:
o Testování protilátek proti GBM.
o Renální biopsie.
– Léčba
o Plazmaferéza
o Kortikosteroidy + cyklofosfamid.
Závěr
– Pediatrická hemoptýza způsobená autoimunitními onemocněními je vzácná, ale život ohrožující.
– Je třeba vyloučit častější příčiny hemoptýzy.
– Plicní-renální syndromy (AAV, GPS, COPA, SLE) by měly být včas rozpoznány a agresivně léčeny
– Včasná diagnóza a imunosupresivní terapie jsou klíčové pro zlepšení výsledků.
– Budoucí směry zahrnují cílené biologické terapie a genetické screeningové vyšetření monogenních příčin, jako je COPA syndrom
Diferenciální diagnostika hemoptýzy u dětí:
– Infekční příčiny
o Bakteriální pneumonie (např. Staphylococcus aureus, Streptococcus pneumoniae, Klebsiella)
o Tuberkulóza (TBC) – primární nebo reaktivovaná TBC
o Plísňové infekce (např. aspergilóza, histoplazmóza, mukormykóza)
o Virová pneumonie (např. chřipka, RSV, adenovirus)
o Parazitární infekce (např. hydatidóza, paragonimóza v endemických oblastech)
– Autoimunitní a vaskulitické příčiny
o Primární systémová vaskulitida
▪ ANCA-asociovaná vaskulitida (granulomatóza s polyangiitidou, mikroskopická polyangiitida)
▪ IgA vaskulitida – vzácné postižení plic
o Systémový lupus erythematodes (SLE) – difúzní alveolární krvácení, lupusová pneumonitida
o Goodpastureův syndrom (anti-GBM onemocnění) – plicní krvácení a glomerulonefritida
o Idiopatická plicní hemosideróza (IPH) – opakované alveolární krvácení bez systémového onemocnění
o COPA syndrom – monogenní porucha s alveolárním krvácením, artritidou a onemocněním ledvin
– Kardiovaskulární příčiny
o Vrozená srdeční vada, plicní arteriovenózní malformace (AVM) – dědičná hemoragická telangiektázie (HHT), plicní hypertenze
– Abnormality dýchacích cest a strukturální abnormality
o Aspirace cizího tělesa, bronchiektázie, tracheobronchiální malformace, neoplazma (vzácné)
– Trauma a iatrogenní příčiny
– Hematologické a koagulační poruchy
o Trombocytopenie, hemofilie, koagulopatie (např. syndromy diseminované intravaskulární koagulace)
– Environmentální a toxické příčiny
Difúzní alveolární krvácení v důsledku vaskulitidy
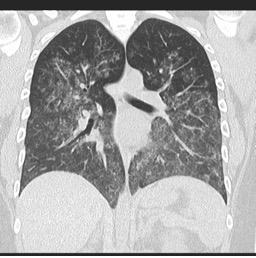
Zdroj: radiopaedia.org
Text připravila Nikol Husáková (nikol.husakova@vfn.cz) na základě následujících zdrojů:
- Laya BF, Concepcion NF. Hemoptysis in children: Imaging evaluation. Pediatr Radiol. 2007;37(12):1211–1223. doi:10.1007/s00247-007-0609-6
- Weiss PF. Pediatric vasculitis. Pediatr Clin North Am. 2012;59(2):407–423. doi:10.1016/j.pcl.2012.03.005
- Kitching AR, Anders HJ, Basu N, Brouwer E, Gordon J, Jayne DR, et al. ANCA-associated vasculitis. Nat Rev Dis Primers. 2020;6(1):71. doi:10.1038/s41572-020-0204-y
- Tanaka C, Benseler SM. Systemic lupus erythematosus in children and adolescents. Pediatr Clin North Am. 2017;64(2):339–361. doi:10.1016/j.pcl.2016.11.008
- Green RJ, Ruoss SJ, Kraft SA, Berry GJ, Raffin TA. Idiopathic pulmonary hemosiderosis in children: Diagnostic criteria, management, and outcome. Eur Respir J. 2001;17(3):496–501. doi:10.1183/09031936.01.17304960
- Griese M, Kabra SK, Tan HL. Pulmonary hemorrhage in children: Diagnostic workup and therapeutic approaches. Paediatr Respir Rev. 2011;12(3):231–238. doi:10.1016/j.prrv.2011.03.005








