Systémový lupus erythematosus (SLE)
Systémový lupus erythematosus (SLE) je chronické autoimunitné ochorenie charakterizované multisystémovým zápalom, sekundárnou vaskulitídou a tvorbou autoprotilátok. Ochorenie postihuje predovšetkým ženy v reprodukčnom veku, ale môže sa vyskytovať aj u detí a mužov. Približne 10 % pacientov má pozitívnu rodinnú anamnézu.
Epidemiológia
SLE je v detstve zriedkavé ochorenie, s ročnou incidenciou 0,3–2,5 na 100 000 detí mladších ako 18 rokov a prevalenciou 1,1–9,7 na 100 000 detí. U dospelých je incidencia 1–25 na 100 000. Ochorenie je častejšie v afroamerickej a ázijskej populácii. Pomer žien a mužov je 5 : 1 v detstve a až 9 : 1 u dospelých.
Etiológia a patogenéza
SLE sa vyvíja na základe genetickej predispozície, hormonálnych vplyvov a environmentálnych faktorov, ktoré vedú k narušeniu imunologickej tolerancie.
Diagnóza
Diagnóza SLE sa stanovuje na základe klinických prejavov a laboratórnych testov. Klasifikačné kritériá zahŕňajú kombináciu klinických a imunologických znakov. Na stanovenie diagnózy musí pacient spĺňať aspoň štyri kritériá, z toho minimálne jedno klinické a jedno imunologické, alebo mať histologicky potvrdenú lupusovú nefritídu v prítomnosti autoprotilátok (antinukleárnych alebo anti–dvojvláknovej DNA) (pozri tabuľku Klasifikačné kritériá pre SLE: SLICC 2012).
Klinické prejavy
Klinické prejavy SLE môžu byť od miernych až po závažné a často sú na začiatku nenápadné. Charakteristickým znakom je prerušované postihnutie rôznych orgánových systémov v odlišných časových sekvenciách počas mesiacov alebo aj rokov.
- Nespecifické prejavy: Často sa objavujú na začiatku ochorenia; nízka až vysoká horúčka, strata hmotnosti, nechutenstvo, únava, generalizovaná lymfadenopatia.
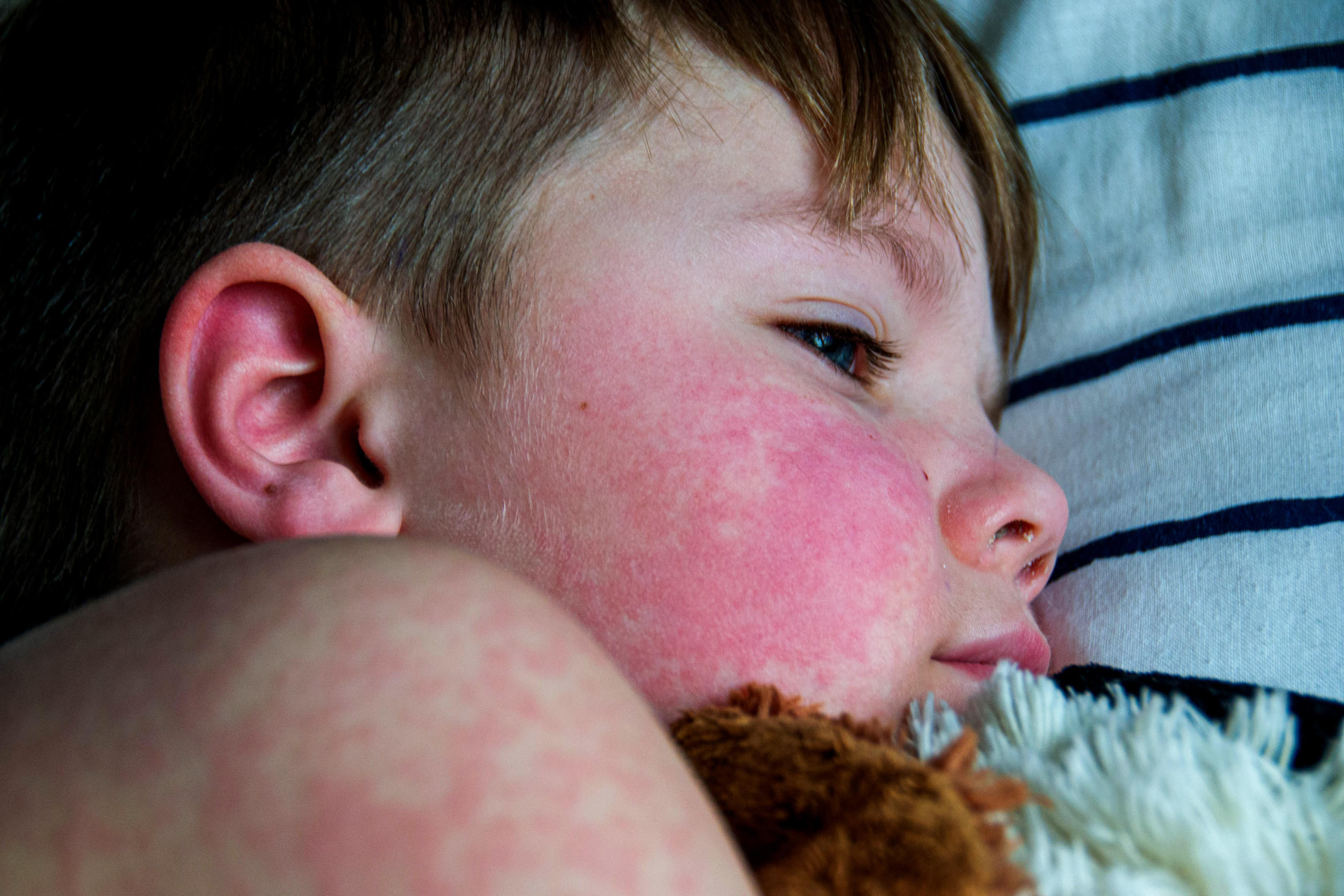
- Kožné prejavy: Motýľovitý erytém na tvári („butterfly rash“) (image), fotosenzitivita (image), ulcerácie, diskoidný erytém, lupusová panikulitída, pernio lupus (image)
- Slizničné prejavy: Ulcerácie v ústnej (image) a nosovej dutine
- Svalovo–kostrové prejavy: Symetrická neerozívna polyartritída, myalgia, proximálna svalová slabosť, aseptická nekróza kostí.
- Renálne prejavy: Lupusová nefritída (proteinúria, hematúria, erytrocytové valce).
- Neuropsychiatrické prejavy: Postihujú 20–50 % detí. Bolesť hlavy, kŕče, akútne zmätené stavy, neuropatie, myelitída, dyskinetické poruchy (chorea, tremor, parkinsonizmus), depresia. Normálny nález MRI mozgu nevylučuje neuropsychiatrický lupus.
- Hematologické prejavy: Hemolytická anémia, leukopénia, trombocytopénia, zvýšené riziko venóznych a arteriálnych trombóz a tromboembolických komplikácií v prítomnosti antifosfolipidových protilátok.
- Kardiovaskulárne prejavy: Perikarditída, myokarditída, infarkt myokardu.
- Pľúcne prejavy: Pleuritída, akútna a chronická pneumonitída, pľúcna hypertenzia, akútne pľúcne krvácanie až život ohrozujúca apoplexia.
- Gastrointestinálne prejavy: Silná bolesť brucha môže byť prejavom život ohrozujúcich komplikácií, ako sú peritonitída, vaskulitída alebo pankreatitída. Bolesť brucha s hnačkou a hypoalbuminémiou môže naznačovať enteropatiu so stratou bielkovín.
- Očné prejavy: Retinálna vaskulitída, subretinálny edém, optická neuritída.
- Endokrinopatie: Autoimunitná tyreoiditída, diabetes indukovaný steroidmi, oneskorený nástup puberty.
- Syndróm aktivácie makrofágov
| SLICC 2012 – Klasifikačné kritériá pre systémový lupus erythematosusNa diagnostiku SLE musí byť prítomné aspoň jedno klinické a jedno imunologické kritérium, spolu najmenej štyri kritériá, alebo histologicky potvrdená lupusová nefritída v prítomnosti pozitívnych ANA alebo anti–dsDNA protilátok. | |
| Klinické kritériá | Imunologické kritériá |
| Akútny kožný lupus | ANA |
| Chronický kožný lupus | Anti-DNA protilátky |
| Ulcerácie v ústnej alebo nosovej dutine | Anti-Sm protilátky |
| Alopekia bez jaziev | Antifosfolipidové protilátky |
| Artritída | Znížený komplement (C3, C4, CH50) |
| Serozitída | Pozitívny priamy Coombsov test |
| Renálne postihnutie | |
| Neurologické postihnutie | |
| Hemolytická anémia | |
| Leukopénia | |
| Trombocytopénia | |
Laboratórna diagnostika
- Základné testys: Kompletný krvný obraz (anémia, leukopénia, trombocytopénia), sedimentácia erytrocytov (zvýšená), CRP (zvyčajne normálne; ak je zvýšené, treba zvážiť infekciu), testy funkcie obličiek a pečene, vyšetrenie moču (proteinúria, hematúria, znížená glomerulárna filtrácia).
- Imunologické testy: ANA (pozitívne u väčšiny pacientov), anti-dsDNA (špecifické pre SLE), anti-Sm (špecifické, ale s nízkou senzitivitou), antifosfolipidové protilátky (pri podozrení na antifosfolipidový syndróm, APS), znížené hladiny komplementu (C3, C4, CH50).
Diferenciálna diagnostika
Situácie, v ktorých treba zvážiť SLE:
- U dospievajúcich dievčat s artritídou, horúčkou a fotosenzitívnym exantémom.
- V prípade idiopatickej trombocytopenickej purpury (ITP) s pozitívnym ANA.
- Pri neobjasnenej žilovej trombóze.
- U pacientov s choreou alebo iným dyskinetickým syndrómom.
- U dospievajúcich dievčat s hyperbilirubinémiou treba zvážiť možnosť hemolytickej anémie spojenej so SLE.
Liečba
Nefarmakologická
- Ochrana pred UV žiarením.
- Prevencia infekcií (očkovanie, adekvátna liečba).
- Zníženie stresu, dostatočný odpočinok, vyvážená strava.
Farmakologická
- Hydroxychlorochín: Základná liečba pre všetkých pacientov, s protizápalovým a vaskuloprotektívnym účinkom.
- Imunosupresívna liečba: Kortikosteroidy, azatioprín, mykofenolát mofetil, cyklofosfamid, liečba deplecie B-lymfocytov.
- Symptomatická liečba
- Antikoagulancia: Pri antifosfolipidovom syndróme.
- ACE inhibítory: Renoprotektívna liečba pri proteinúrii.
- Podporná liečba: napr. prevencia osteoporózy indukovanej glukokortikoidmi.
Prognóza
SLE je chronické ochorenie s relapsujúcim priebehom. Hlavnými faktormi ovplyvňujúcimi prognózu sú lupusová nefritída a prípadné infekčné komplikácie; z dlhodobého hľadiska zohrávajú dôležitú úlohu aj kardiovaskulárne komplikácie. Včasná diagnóza a adekvátna liečba významne zlepšujú prognózu a kvalitu života pacientov.
Juvenilná dermatomyozitída (JDM)
Úvod
Juvenilná dermatomyozitída (JDM) je zriedkavé autoimunitné ochorenie neznámej etiológie. Na jej rozvoj vplývajú genetické faktory, infekčné spúšťače a UV žiarenie. Približne 70 % pacientov má autoprotilátky špecifické pre myozitídu (MSA), ako sú anti-NXP2 alebo anti-TIF-1γ, alebo autoprotilátky asociované s myozitídou (MAA), ktoré sa môžu vyskytovať aj pri iných systémových ochoreniach.
Klinický obraz
Diagnóza JDM sa stanovuje na základe kombinácie klinických kritérií, laboratórnych nálezov a doplnkových vyšetrení; neexistuje jediný špecifický laboratórny test.
Systémové prejavy Až 60 % pacientov má celkové symptómy, ako sú únava, slabosť, horúčka, nechutenstvo, úbytok hmotnosti a zmeny správania (podráždenosť, depresia).
Kožné prejavy Vyskytujú sa u 100 % pacientov, v 73–100 % prípadov už pri prvej manifestácii ochorenia. Typické lézie zahŕňajú heliotropný exantém (fialové sfarbenie očných viečok – image), malárny exantém presahujúci koreň nosa, Gottronove papuly na extenzorových plochách kĺbov (image) a teleangiektázie na viečkach. Pri ťažkých formách sa môžu vyskytnúť ulcerácie.
Postihnutie svalov Postihnutie priečne pruhovaných svalov sa objavuje u 80–100 % pacientov (chýba pri amyopatickej forme JDM). Typickým znakom je symetrická slabosť proximálnych svalov horných aj dolných končatín, flexorov krku a brušných svalov. Časté sú ťažkosti pri vstávaní zo sedu (Gowersov príznak), únava a neobratnosť.
Postihnutie ďalších orgánov
- Kĺby: Symetrická polyartritída (6–42 % pacientov), ranná stuhnutosť, kontraktúry.
- Dystrofická kalcinóza: Ukladanie vápnika v podkoží a fasciách, často spojené s autoprotilátkami anti-NXP2. (image)
- Gastrointestinálny trakt: Riziko ischémie črevnej steny a perforácie, ulcerácie ústnej sliznice.
- Pľúca: Intersticiálna pneumonitída s rizikom pľúcnej hypertenzie.
- Myokard: Postihnutie srdca je u detí zriedkavé.
Diagnóza
Diagnóza JDM sa opiera o klinické a laboratórne prejavy. Nové klasifikačné kritériá (Klasifikačné kritériá pre idiopatické zápalové myopatie: EULAR/ACR, 2017) rozdeľujú pacientov do troch skupín podľa pravdepodobnosti ochorenia. Skóre možno jednoducho vypočítať pomocou online kalkulačky: IIM calculator – English version.
Laboratórne vyšetrenia
- Zápalová aktivita: Zvyčajne nie je výrazne zvýšená – sedimentácia (ESR) a CRP môžu byť v norme alebo len mierne zvýšené.
- Krvný obraz: Väčšinou v norme, ale môže sa objaviť leukopénia, Coombs-pozitívna anémia alebo trombocytopénia (najmä pri prekryvnom syndróme so systémovým lupusom).
- Imunofenotypizácia: Zvýšený počet CD20+ B-lymfocytov.
- Biochemické vyšetrenia: Zvýšené svalové enzýmy (ALT, AST, LD, CK), zvýšený myoglobín, zvýšený von Willebrandov faktor (marker vaskulopatie).
- Imunologické vyšetrenia: Pozitívne antinukleárne protilátky (ANA), protilátky špecifické pre myozitídu (anti-Jo1, anti-Mi2, anti-SRP, anti-NXP2, anti-MDA5) a protilátky asociované s inými systémovými ochoreniami (anti-dsDNA, anti-Sm, anti-SSA, anti-SSB, anti-U1-RNP). Niektoré protilátky korelujú s konkrétnymi klinickými prejavmi, ako je pľúcne postihnutie alebo kalcinóza.
Zobrazovacie a funkčné vyšetrenia
- Hodnotenie svalovej sily: Pomocou štandardizovaných testov, ako sú CMAS (Childhood Myositis Assessment Scale) a MMT8 (Manual Muscle Test).
- Magnetická rezonancia (MRI) svalov: Umožňuje zobrazenie zápalových zmien. MRI sa využíva na sledovanie účinnosti liečby a na výber vhodného svalu pre biopsiu.
- Kapilaroskopia nechtových lôžok: Odhaľuje zníženie počtu kapilár, ich štrukturálne zmeny a dezorganizáciu. Nález koreluje s aktivitou ochorenia.
- Kardiologické vyšetrenie: EKG, echokardiografia a RTG hrudníka môžu pomôcť pri podozrení na postihnutie srdca alebo pľúc.
- Biopsia svalu: Vykonáva sa cielene zo svalu s najvýraznejším postihnutím podľa MRI; pomáha pri stanovení prognózy.
- Funkčné vyšetrenie pľúc: Spirometria a difúzna kapacita pľúc odhaľujú možné respiračné komplikácie.
- CT vyšetrenie pľúc (HRCT): Poskytuje objektívne zhodnotenie prítomnosti a rozsahu intersticiálneho pľúcneho postihnutia.
Diferenciálna diagnostika
Je dôležité odlíšiť JDM od iných ochorení s podobnými príznakmi:
- Kožné ochorenia: Psoriáza (odlišná mikroangiopatia pri vyšetrení nechtového lôžka).
- Neuromuskulárne ochorenia: Duchennova a Beckerova svalová dystrofia a iné dedičné myopatie, metabolické myopatie (Pompeho choroba, poruchy β-oxidácie mastných kyselín).
- Reumatologické ochorenia: Juvenilná idiopatická artritída, systémová sklerodermia, systémový lupus erythematosus, zmiešané ochorenie spojivového tkaniva.
- Endokrinopatie: Hypotyreóza, hypertyreóza.
- Infekčné myozitídy: Vírusy (chrípka, coxsackie), bakteriálna pyomyozitída, trichinelóza.
Situácie, v ktorých treba myslieť na JDM
- U každého dieťaťa s proximálnou svalovou slabosťou a minimálnym kožným nálezom.
- U detí s typickým kožným nálezom s prítomnosťou alebo bez prítomnosti svalovej slabosti.
- U detí so zvýšenými markermi svalového postihnutia bez zjavnej svalovej slabosti a s minimálnymi alebo žiadnymi kožnými zmenami.
Liečba
Nefarmakologická
- Ochrana pred UV žiarením.
- Rehabilitácia zameraná na odstránenie kontraktúr a posilnenie svalstva.
- Prevencia aspirácie pri poruchách prehĺtania.
Farmakologická
- Imunosupresívna liečba: Kortikosteroidy, metotrexát, cyklosporín A.
- Imunomodulačná liečba: Intravenózne imunoglobulíny (IVIG).
- Biologická liečba: Vyhradená pre rezistentné prípady (blokátory TNF-α, anti-CD20).
Prognóza
Vďaka včasnej a agresívnej imunosupresívnej liečbe klesla mortalita JDM na 1–2 %. Napriek tomu zostáva dlhodobá morbidita vysoká a len 30 % pacientov dosiahne remisiu bez potreby ďalšej terapie. Výskyt kardiomyopatie a intersticiálnej pneumopatie je nižší ako u dospelých pacientov s dermatomyozitídou. Na rozdiel od dospelých nie je JDM spojená s malignitami. Včasná diagnostika a rýchle nasadenie terapie sú kľúčové pre prognózu pacientov s JDM.
Text pripravil Prokop Šeferna (prokop.seferna@vfn.cz), prevažne na základe knihy Dětská revmatologie v praxi, kapitoly 18 Idiopatické zápalové myopatie (Tomáš Dallos, dallos@nudch.eu) a 20 Juvenilní systémový lupus erythematosus (Hana Malcová – Hana.Malcova@fnmotol.cz, Veronika Vargová – veronika.vargova@upjs.sk).









