
Introducere
Osteomielita multifocală cronică recurentă (CRMO) face parte din spectrul bolilor caracterizate prin inflamație cronică nebacteriană a oaselor și este clasificată printre bolile autoinflamatorii, având în vedere predispoziția genetică presupusă și mecanismele imunitare implicate.
Epidemiologie
Este o boală rară, a cărei incidență exactă nu este cunoscută. Apare mai frecvent în copilărie decât la adulți (la vârsta de 7-12 ani, de 2-4 ori mai frecvent la fete). La copiii mai mici, trebuie luate în considerare și osteitele extrem de rare, determinate genetic (de exemplu, în cadrul sindromului DIRA). La adulți, este mai frecvent asociată cu manifestări cutanate (de exemplu, sindromul SAPHO – sinovită, acnee, pustuloză, hiperostoză, osteită).
Etiopatogeneză
Etiologia exactă nu este cunoscută și se presupune că are o componentă genetică. În patogeneza osteitei se manifestă probabil un răspuns anormal al leucocitelor neutrofile și o producție crescută de IL-1β (independentă de inflamazom). CRMO este etiopatogenetic apropiată de alte boli: spondiloartropatie (poate evolua în aceasta), psoriazis, pustuloză palmoplantară și inflamație intestinală cronică.
Tablou clinic
Tabloul clinic are o evoluție cronică sau, mai frecvent, fluctuantă, iar activitatea alternează cu remisia. Nu există criterii diagnostice validate, biomarkeri diagnostici și nici o definiție exactă a bolii inactive/remisiunii. Este vorba de un diagnostic per exclusionem pe baza manifestărilor clinice, a examinărilor imagistice și, eventual, a biopsiei osoase.
Printre principalele manifestări clinice se numără durerea localizată a oaselor, care este uneori însoțită de umflarea țesuturilor moi adiacente și febră. Poate fi prezentă sinovită distal de osul afectat.
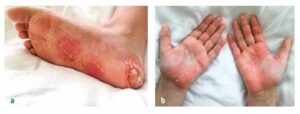
Alte manifestări includ pustuloză palmoplantară în aproximativ 25% din cazuri (vezi imaginea nr. 1), iar la adolescenți și tineri adulți poate apărea acnee pustuloasă severă (sindromul SAPHO).
Din punct de vedere osos, cele mai frecvent afectate sunt metafizele oaselor lungi, clavicula, corpurile vertebrale și pelvisul (vezi imaginea nr. 2). Numărul leziunilor osoase este variabil (uneori doar un singur focar, mai frecvent multiple). Uneori, leziunile asimptomatice sunt detectate prin scintigrafie osoasă sau rezonanță magnetică totală (WB MRI).
Examinare
Printre examinările de bază se numără examinările de laborator, metodele de imagistică și biopsia osoasă.
În examinările de laborator pot fi sau nu vizibile semne de activitate inflamatorie (FW, CRP, leucocitoză). Nu trebuie să existe neapărat o asociere cu HLA B27
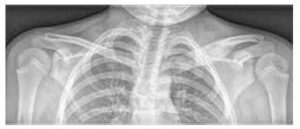
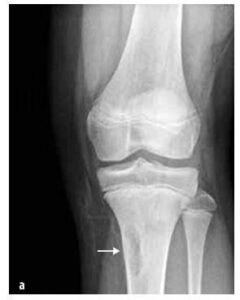
Examenul de bază este radiografia nativă a zonelor simptomatice (vezi imaginea nr. 3), completată cu examinare prin rezonanță magnetică și/sau tomografie computerizată.
Imagistica optimă este rezonanța magnetică a întregului corp (WB MRI), care detectează focarele asimptomatice și vizualizează afectarea extraosoasă (miosită, sinovită).
Printre alte examinări se numără și scintigrafia osoasă, care vizualizează radiofarmaceuticul administrat proporțional cu intensitatea metabolismului și irigării sanguine.
Biopsia osoasă este indicată în special în cazul unui proces monofocal sau al unei boli atipice, pentru a exclude alte etiologii (tumorale, infecțioase). Locul potrivit este ales în funcție de rezultatele metodelor de imagistică. Rezultatul tipic depinde de durata leziunii.
Diagnosticul diferențial
Diagnosticul diferențial include osteomielita infecțioasă (bacteriană, micobacteriană, micotică), tumorile osoase și metastazele (limfom intraosos primar, osteosarcom, sarcomul Ewing, leucemie, neuroblastom), leziuni osoase benigne (osteom osteoid și osteoblastom), histiocitoză din celule Langerhans, boala Rosai-Dorfman, artrită psoriazică, spondiloartropatie și hipofosfatasie.
Tratament
Medicamentele de primă alegere sunt antiinflamatoarele nesteroidiene. În cazul în care efectul acestora este insuficient, se adaugă corticoterapia (pe termen scurt, în cazul exacerbărilor), bifosfonații (în special pamidronatul, recomandat în special în cazul afectării coloanei vertebrale) și tratamentul biologic (în special blocarea TNF-α).
Prognoza
Prognosticul este variabil, boala având de obicei o evoluție cu exacerbări tranzitorii și remisiuni de durată variabilă. Cel mai grav din punct de vedere prognostic este afectarea coloanei vertebrale.
Anexă: imagini
Imaginea nr. 1
Pustuloză palmo-plantară la o pacientă cu CRMO
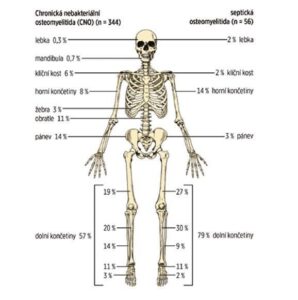
Imaginea nr. 2
Comparație între distribuția leziunilor osoase la RMN la copii cu CRMO și cu osteomielită septică (conform Schnabel et al., 2016)
Imaginea nr. 3
Extinderea și leziunile osteolitice ale capătului medial al claviculei stângi și edemul țesuturilor moi pe radiografie
Artrita septică și osteomielita
Introducere
Artrita septică și osteomielita sunt AFECȚIUNI ACUTE în reumatologia pediatrică, datorită riscului de complicații septice și leziuni ireversibile ale articulației sau osului. Acestea se caracterizează prin prezența bacteriilor vii în cavitatea articulară (artrita septică) sau în os (osteomielita). Pot apărea separat sau împreună. Tabloul clinic depinde de vârsta copilului și de virulența microorganismului.
Epidemiologie și etiopatogeneză
Afectează cel mai frecvent copiii mici cu vârsta cuprinsă între 2 și 5 ani. Incidența totală este de 10-20 cazuri / 100.000 de copii / an. Cel mai frecvent apare prin diseminare hematogenă dintr-un alt focar (tractul respirator, zona ORL, infecții cutanate) și prin transmitere directă (de exemplu, spini adânci, leziuni, operații).
Cele mai frecvente agenți patogeni care provoacă infecții ale articulațiilor și oaselor la copii
| Vârsta | Microorganism |
| < 12 luni | Staphylococcus aureus nou-născuți: streptococi de grupul B, bacili G |
| 1–5 ani | Staphylococcus aureus, streptococi din grupele A, pneumococi, Haemophilus influenzae, Kingella kingae |
| 5–12 ani | Staphylococcus aureus, streptococi din grupele A |
| 12–18 ani | Staphylococcus aureus, pneumococ, streptococi de grupă A, Neisseria gonorrhoeae |
| în cazul anemiei falciforme, imunodeficiențelor Salmonella |
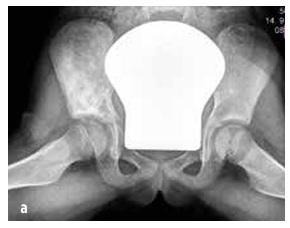
Artrita septică apare în 50% din cazuri până la vârsta de doi ani, iar în 75% din cazuri sunt afectate articulațiile membrelor inferioare (genunchi > șold > gleznă) (vezi figura nr. 4). Osteomielita este localizată cel mai frecvent în metafiză.
Printre factorii de predicție clinică a artritei septice (modificat după Kocher et al., 1999) se numără febra ( > 38,5 °C), imposibilitatea de a sta în picioare sau durerea la mișcarea pasivă a articulației , FW > 40 mm/h și numărul de leucocite (> 12 x 109 ). Cu cât sunt îndeplinite mai multe factori, cu atât este mai mare probabilitatea de îmbolnăvire.
Tablou clinic – manifestări tipice
Printre manifestările clinice tipice se numără debutul acut și evoluția rapidă (ore până la zile) cu simptome generale (febră, oboseală).
Este necesar să se efectueze ÎNTOTDEAUNA un examen clinic general (întregul aparat locomotor). De obicei, este afectată o singură zonă. În cazul afectării multifocale, trebuie să ne gândim la imunodeficiență, iar în cazul afectării mai multor vertebre, la tuberculoză și metastaze.
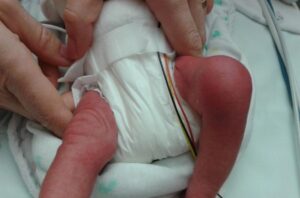
La copii, infecția osoasă sau articulară este suspectată în cazul apariției bruște a următoarelor simptome: febră, șchiopătare inexplicabilă și/sau poziție anormală a membrului, refuzul de a folosi membrul, limitarea amplitudinii mișcării, dureri musculo-scheletice ± dureri locale la palpare ale articulației sau oaselor și umflături cu înroșire (vezi imaginea nr. 4). CAVE copiii mici localizează durerea în mod imprecis (de exemplu, durerea transferată de la șold la zona genunchiului).
Tablou clinic – situații specifice
Situațiile specifice includ infecții la nou-născuți și sugari, infecții specifice, osteomielită subacută și cronică, spondilodiscită și sacroileită purulentă.
La nou-născuți și sugari, în general, orice infecție se manifestă prin simptome generale (de exemplu, instabilitate termică, tulburări ale frecvenței cardiace, tulburări de circulație sanguină, tahipnee, alterarea stării generale etc.), iar constatările locale pot fi inițial insuficiente (de exemplu, în cazul infecției articulației șoldului, poate fi doar o abducție dureroasă la schimbarea scutecului). Dacă în cadrul examinării clinice la această grupă de vârstă observăm durere sau umflarea articulației sau a oaselor, trebuie să excludem fractura sau inflamația purulentă. La copiii cu vârsta sub 1 an, artrita reactivă este rară și adesea este vorba de inflamație piogenă. Devastarea țesuturilor prin inflamație este mai extinsă decât la copiii mai mari, de aceea osteomielita și artrita septică fac parte din diagnosticul diferențial al sugarilor mici cu infecții necunoscute.
Printre agenții patogeni specifici se numără Mycobacterium tuberculosis sau tulpina BCG (cu evoluție mai ușoară). Simptomele apar treptat, fiind dominate de oboseală, scădere în greutate și transpirații nocturne. Cel mai frecvent sunt afectate coloana vertebrală (în cazul distrugerii compresiei măduvei spinării cu paraplegie), articulația sacroiliacă, șoldul, genunchiul și glezna. Tipic este abcesul paravertebral și scurgerea acestuia în pelvis. Este necesară examinarea și tratamentul într-un centru specializat.
Osteomielita subacută și cronică apare de obicei atunci când virulența bacteriilor este mai scăzută, capacitatea de apărare a individului este mai mare sau se utilizează antibiotice. Tratamentul constă în excochleare sub protecția antibioticelor.
Spondilodiscita este o inflamație purulentă acută a vertebrelor și a discurilor intervertebrale. Simptomele includ febră, oboseală, dureri de spate și adesea dureri abdominale. Se tratează cu antibiotice, imobilizare și operație în cazul formării unui abces.
Sacroileita purulentă propagă durerea în spate, abdomen, șold și coapsă. Tratamentul este același ca în cazul spondilodiscitei.
Examinare
Printre examinările de bază se numără metodele de laborator și de imagistică.
În examenul de laborator observăm indicatori inflamatori nespecifici (↑FW, ↑CRP, leucocitoză neutrofilă cu deplasare). Pentru tratament este importantă identificarea agentului cauzator al infecției ÎNAINTE de începerea tratamentului cu antibiotice.
1. hemocultură repetată (trei zile consecutiv)
2. cultivare directă din exsudat sau țesut (CAVE – un rezultat negativ nu exclude originea septică – lichidul sinovial împiedică creșterea bacteriilor în medii de cultură),
3. identificarea ADN-ului bacterian prin metoda PCR (așa-numitul 16S rRNA panbacterian)
4. Microscopie a exudatului: colorare Gram (precizie de aproximativ 70%), citologie (> 50 mii leucocite/μl cu > 90% neutrofile), macroscopic purulent
Metodele de imagistică includ radiografia nativă, ecografia articulară, tomografia computerizată, rezonanța magnetică și scintigrafia osoasă. Pentru radiografia și ecografia membrelor, se aplică regula generală de a vizualiza atât zona afectată, cât și zona contralaterală corespunzătoare, pentru a permite compararea laterală. Indicarea și interpretarea altor imagini aparțin ortopedului sau chirurgului pediatru.
Diagnosticul diferențial
În diagnosticul diferențial al procesului septic osos sau articular se numără alte forme de artrită acută (parainfectioasă și postinfecțioasă), artrita lyme, osteomielita multifocală cronică recurentă, tumorile osoase, leucemia acută și forma sistemică a JIA.
Tratament
Tratamentul este complex și multidisciplinar (pediatru, ortoped, microbiolog/infecționist, eventual fizioterapeut și protetician). La început, este necesară spitalizarea într-o unitate chirurgicală sau ortopedică.
Antibioticele se administrează imediat după prelevarea probelor pentru cultură, fără a se aștepta rezultatele. Se începe empiric, ținând cont de vârsta și alte antecedente ale pacientului, vizând întotdeauna în primul rând infecția cu stafilococi. Tratamentul începe întotdeauna intravenos (cel puțin o săptămână), apoi se trece la administrarea orală după scăderea CRP, normalizarea hemoleucogramei și apariția semnelor de îmbunătățire a simptomelor clinice (febră, durere, limitarea mobilității).
Durata tratamentului este individuală, în cazul artritei septice fiind de obicei de trei până la patru săptămâni, iar în cazul osteomielitei mai lungă.
Regimul este de repaus cu imobilizarea articulației afectate. Mobilizarea ușoară urmează după controlarea infecției acute. Revenirea la efortul fizic complet depinde de gravitatea stării, fiind de obicei de ordinul săptămânilor până la câteva luni.
Complicații și prognostic
Inflamarea septică, în funcție de durata și virulența microbilor, poate duce la deteriorarea cartilajului și a oaselor, cu o serie de consecințe permanente, inclusiv distrugerea cartilajului de creștere și oprirea creșterii membrelor. Prognosticul este mai grav în cazul afectării șoldului și la nou-născuți. Prognosticul depinde de tratamentul precoce și adecvat.
Anexă: imagini
Imaginea nr. 4
Constatare clinică în cazul artritei septice
Malignități
Intro
Până la două treimi dintre copiii cu boli maligne prezintă la început tulburări musculo-scheletice, cum ar fi mialgie, artralgie, artrită sau dureri osoase. Malignitățile sistemice se pot manifesta prin artrită și pot duce la un diagnostic eronat de AIJ. Tratamentul cu glucocorticoizi sau imunosupresoare poate întârzia stabilirea diagnosticului corect și astfel agrava prognosticul general, induce dezvoltarea sindromului de descompunere tumorală sau agrava răspunsul la chimioterapie. Pentru confirmarea diagnosticului și tratamentului, este întotdeauna necesar ca pacientul să fie transferat cât mai curând posibil în îngrijirea unui centru specializat în hematooncologie pediatrică.
Printre cele mai frecvente malignități sistemice cu manifestări musculo-scheletice se numără leucemia, limfomul și neuroblastomul. Tumorile osoase și articulare au manifestări preponderent locale.
Leucemia
Reprezintă 30 % din toate afecțiunile maligne la copii, predominând leucemia limfoblastică acută (LLA), cu vârf de incidență la vârsta preșcolară (similar cu AIJ).
Manifestările musculo-scheletice sunt de obicei însoțite de probleme constituționale nespecifice, cum ar fi febră, oboseală, lipsa poftei de mâncare, scădere în greutate. Durerea intensă și continuă, adesea localizată în zona metafizei oaselor lungi, este tipică și poate fi prezentă și noaptea. În cazul durerilor articulare, intensitatea acestora depășește de obicei semnificativ intensitatea obiectivă a artritei, iar rigiditatea matinală nu este prezentă.
Examinare și diagnostic:
Diagnosticul include o combinație de evaluări ale problemelor clinice, teste de laborator, metode de imagistică și aspirare de măduvă osoasă.
În cadrul testelor de laborator, ne concentrăm pe hemoleucogramă și teste biochimice.
- Hemoleucogramă: anemie progresivă (de obicei normocitară), uneori cu scăderea trombocitelor și leucocitelor
- Frecare sanguină: la începutul ALL, poate să nu prezinte celule leucemice (așa-numita fază preleucemică) chiar și la câteva săptămâni (până la luni) de la apariția problemelor musculo-scheletice.
- Analize biochimice: creșterea markerilor de regenerare celulară (LD, acid uric) și activitate inflamatorie nespecifică (FW, CRP)
Sensibilitatea și specificitatea combinației dintre KO anormal și dureri nocturne pentru ALL este de 85%.
Pe o radiografie simplă a oaselor lungi pot fi observate dungi în zona metafizelor, reacții periostale sau leziuni sclerotice și osteolitice.
Diagnosticul este confirmat de un hematolog pediatru pe baza examinării măduvei osoase.
Tratament
În perioada procesului de diagnostic diferențial, se recomandă tratamentul simptomatic cu analgezice sau antiinflamatoare nesteroidiene. ATENȚIE: nu administrați glucocorticoizi. În cazul suspiciunii de ALL, pacientul trebuie consultat cât mai curând posibil la un centru specializat în hematologie și oncologie pediatrică. După începerea tratamentului adecvat pentru ALL, simptomele artritei dispar de obicei.
Limfom
Este cea mai frecventă formă de cancer generalizat la adolescenți. Simptomele musculo-scheletale (MSK) sunt mai puțin frecvente decât în cazul ALL. Poate apărea durere osoasă (invazie a limfomului în cortex și măduvă, osteoartropatie hipertrofică care duce la periostită acută dureroasă), dar mai rar artrită. În diagnosticul diferențial al limfomului, este necesar să se excludă JIA sistemică, limfomul osos rar și osteomielita cronică. Pentru diagnostic, este necesară vizualizarea toracelui/mediastinului (RTG/CT), abdomenului (sono/CT) și examinarea histologică a ganglionilor (mai bine extirparea întregului ganglion decât biopsia).
Neuroblastom
Neuroblastomul este cel mai frecvent tumor malign solid la copii mici, cu generalizare precoce. Este vorba de un tumor în măduva suprarenală sau în ganglionii simpatici paravertebrali. 75% dintre copii au metastaze la momentul diagnosticării, iar cele mai frecvente manifestări MSK sunt durerile osoase. Printre simptomele de avertizare se numără durerile de spate la copiii mici/copiii mici.
Examinările efectuate în cazul suspiciunii de neuroblastom includ imagistica abdomenului și mediastinului (ecografie, radiografie, tomografie computerizată, rezonanță magnetică), radiografie osoasă, scintigrafie osoasă și analize de laborator (creșterea FW, enolazei neuron-specifice, feritinei, LD, creșterea deșeurilor metabolice ale catecolaminelor în urină – în special acid vanilmandlic și homovanilic).
Tumori primare ale oaselor și articulațiilor
Tumorile osoase (maligne și benigne) se pot manifesta prin durere și umflături. Tumorile maligne sunt rare la copii, dar pun viața în pericol. Diagnosticul precoce este esențial. Pacientul cu leziuni osoase suspecte trebuie trimis imediat la un centru specializat în oncologie pediatrică.
Simptomele clinice de avertizare ale tumorilor maligne includ durere care se agravează noaptea, umflături (inițial ale țesuturilor moi, ulterior rezistență osoasă palpabilă), fracturi accidentale/patologice la locul leziunii (5-10%), scădere în greutate, cașexie și metastaze pulmonare – dispnee, dureri toracice și hemoptizie.
În examinările de laborator pot fi crescute parametrii inflamatori, ALP, LD. O radiografie simplă poate detecta majoritatea tumorilor osoase. Totuși, un rezultat normal la radiografie nu exclude prezența unui tumor osos. Ecografia este o metodă de screening a expansiunii țesuturilor moi și diagnostichează lipoame benigne, malformații vasculare etc. RMN, CT, PET-CT, PET-RMN definesc amploarea afectării, afectarea țesuturilor moi, stadializarea și detectarea metastazelor, cel mai frecvent în plămâni, mai rar în ganglionii limfatici. Biopsia este o sursă importantă pentru clasificarea histologică a tumorii și gradarea acesteia. Stadializarea depinde de gradul histologic, amploarea, prezența și amploarea metastazelor și determină procedura ulterioară și prognosticul (CAVE: evaluarea unui patolog experimentat, eventual revizuirea rezultatelor printr-o „a doua lectură” independentă).
Tumori maligne
La copii, cele mai frecvente tipuri sunt osteosarcomul (55 %, vezi imaginea nr. 5) și sarcomul Ewing (35 %, vezi imaginea nr. 6), condrosarcomul fiind extrem de rar. În această grupă mai includem și sarcoamele țesuturilor moi (rabdomiosarcom și non-rabdomiosarcom), tumorile din celule mezenchimale, sarcomul Ewing extrascheletal, sarcomul sinovial, fibrosarcomul și sarcomul embrionar.
Tumori benigne
Acestea apar mai frecvent la copii decât cele maligne, de exemplu tumori osoase (osteom osteoid, osteoblastom, granulom eozinofilic), ligamentare (displazie fibroasă, fibrom neosificat (vezi imaginea nr. 7)), chisturi osoase, cartilaginoase (osteocondrom, encondrom, condroblastom) și altele (hemangiom sinovial și sinovită vilonodulară pigmentară).
Anexă: imagini
Figura nr. 5
Osteosarcom al femurului distal
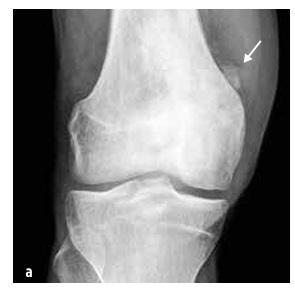
Figura nr. 6
Sarcomul Ewing care afectează scheletul pelvisului
Imaginea nr. 7
Fibrom osos neosificat
Text pregătit de Natálie Sladká Švestková (natalie.sladka@vfn.cz), bazat în principal pe Dětská revmatologie v praxi, capitolul 10 Akutní artritidy (Andrej Záhornadský: andrej.zahornadsky@nempk.cz), capitolul 12 Manifestări musculo-scheletale ale bolilor nereumatice (Hana Malcová: hana.malcova@fnmotol.cz) și capitolul 23 Boli autoinflamatorii (Kateřina Bouchalová: katerina.bouchalova@fnol.cz)
Ilustrațiile nr. 1, 2, 3, 5, 6 și 7 sunt utilizate cu permisiunea Dětská revmatologie v praxi, capitolul 10 Artrite acute (Andrej Záhornadský: andrej.zahornadsky@nempk.cz) capitolul 12 Manifestări musculo-scheletice ale bolilor nereumatice (Hana Malcová: hana.malcova@fnmotol.cz) și capitolul 23 Boli autoinflamatorii (Kateřina Bouchalová: katerina.bouchalova@fnol.cz).
Ilustrația numărul 4 utilizată din https://casereports.bmj.com/content/casereports/2016/bcr-2016-215904/F1.large.jpg
DOLEŽALOVÁ, Pavla și DALLOS, Tomáš. Reumatologia pediatrică în practică. Ediția de medicină postuniversitară. Praga: Mladá fronta, 2019. ISBN 978-80-204-5540-6









