
Увод
Хронични рецидивирајући мултифокални остеомијелитис (CRMO) је део спектра болести карактеришених хроничном небактеријском упалом кости и класификује се као аутоинфламаторна болест због претпостављене генетске предиспозиције и укључених имуних механизама.
Епидемиологија
Ово је ретка болест чија је тачна учесталост непозната. Јавља се чешће у детињству него у одраслом добу (у узрасту од 7–12 година, 2–4 пута чешће код девојчица). Код млађе деце такође треба узети у обзир изузетно ретку генетски одређену остеитис (нпр. као део DIRA синдрома). Код одраслих је чешће повезан са кожним манифестацијама (нпр. SAPHO синдром – синовитис, акне, пустулоза, хиперостоза, остеитис).
Етиопатогенеза
Прецизна етиологија није позната и претпоставља се генетска компонента. Патогенеза остеитиса вероватно обухвата абнормалан одговор неутрофилних леукоцита и повећану производњу IL-1β (независно од инфламазома). CRMO је етиопатогенетски слична другим болестима: спондилоартропатији (у коју може прећи), псоријази, дланоплантарној пустулози и хроничном упалу црева.
Клиничка слика
Клиничка слика има хроничан или, чешће, флуктуирајући ток, са активношћу која се смењује са ремисијом. Не постоје валидани дијагностички критеријуми, дијагностички биомаркери или прецизна дефиниција неактивне болести/ремисије. То је дијагноза по искључењу, заснована на клиничким манифестацијама, снимањима и евентуално биопсији кости.
Главне клиничке манифестације обухватају локализовани бол у костима, понекад праћен отицањем оближњих меких ткива и грозницом. Синовитис може бити присутан дистално од захваћене кости.
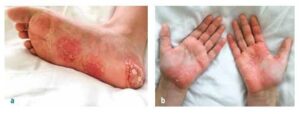
Друге манифестације укључују палмоплантарну пустулозу у око 25% случајева (види Слика 1), а код адолесцената и младих одраслих може бити присутна тешка пустуларна акне (синдром SAPHO).
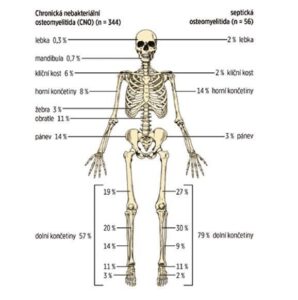
Најчешће су погођене метафизе дугих костију, ключица, тела пршљенова и карлица (видети Слику 2). Број лезија на костима варира (понекад само једна лезија, а чешће више лезија). Понекад се чак и асимптоматске лезије откривају скелетном сцинтиграфијом или магнетном резонанцом целог тела (WB MRI).
Преглед
Основни прегледи обухватају лабораторијске тестове, методе снимања и биопсију костију.
Лабораторијски тестови могу, али и не морају, показати знаке упалне активности (FW, CRP, леукоцитоза). Такође може бити да нема везе са HLA B27.
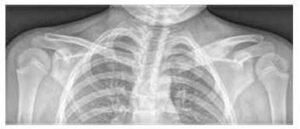
Основни преглед је снимање рендгенским зрацима симптоматичних подручја (видети Слику 3), допуњено магнетном резонанцом и/или компјутерском томографијом.
Оптимална техника снимања је снимање магнетном резонанцом целог тела (WB MRI), која открива асимптоматске лезије и показује екстраозесно укључивање (миозитис, синовитис).
Друге прегледе чини скелетна сцинтиграфија, која приказује уведени радиофармацеут у пропорцији са интензитетом метаболизма и васкулатуре.
Косту биопсију указујемо углавном код монофокалних процеса или атипичних болести како бисмо искључили друге (туморске, заразне) етиологије. Одговарајуће место се бира на основу налаза снимања. Типични налази зависе од дужине трајања лезије.
Диференцијална дијагноза
Диференцијална дијагноза обухвата инфективни остеомијелитис (бактеријски, микобактеријски, гљивични), туморе костију и метастазе (примарни интраозеални лимфом, остеосарком, јуин сарком, леукемија, невробластом), бенигне коштане лезије (остеоид-остеом и остеобластом), хистиоцитоза Лангергансових ћелија, Росаи-Дорфманова болест, псоријатични артритис, спондилоартропатија и хипофосфататија.
Лечење
Нестероидни антиинфламаторни лекови су први избор у лечењу. Ако нису довољно ефикасни, додаје се терапија кортикостероидима (краткотрајна, током погоршања), бисфосфонати (посебно памидронат, нарочито препоручен при укључености кичме) и биолошка терапија (посебно блокада ТНФ-α).
Прогноза
Прогноза је променљива; болест обично напредује са привременим погоршањима и ремисијама различите дужине. Укљученост кичме је најозбиљнији прогностички фактор.
Додатак: слике
Слика бр. 1
Палмоплантарна пустулоза код пацијента са КРМО
Слика 2
Поређење распореда костних лезија на МРИ код деце са CRMO и септичним остеомијелитисом (према Schnabel и сарадници, 2016)
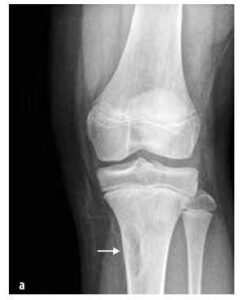
Слика бр. 3
Значајно увећање и остеолитичке лезије медијалног краја леве клувикуле и едем меких ткива на рентгенском снимку
Септични артритис и остеомијелитис
Увод
Септични артритис и остеомијелитис су АКУТНА СТАЊА у педијатријској реуматологији због ризика од септичких компликација и неповратне штете на зглобу или кости. Оне подразумевају присуство живих бактерија у зглобној шупљини (септични артритис) или у кости (остеомијелитис). Могу се јавити одвојено или заједно. Клиничка слика зависи од узраста детета и вирулентности микроорганизма.
Епидемиологија и етиопатогенеза
Најчешће погађа младу децу узраста од 2 до 5 година. Укупна учесталост износи 10–20 случајева на 100.000 деце годишње. Најчешће настаје хематогеним ширењем из другог жаришта (дисајни путеви, ЕНТ област, инфекција коже) и директним преносом (нпр. дубока трн, повреда, операција).
Најчешћи патогени који изазивају инфекције зглобова и костију код деце
| Узраст | Микроорганизам |
| < 12 месеци | Staphylococcus aureus Новорођенчад: стрептококе групе Б, Грам-негативне бациле |
| 1–5 година | Staphylococcus aureus, стрептококе групе А, пнеумокок, Haemophilus influenzae, Kingella kingae |
| 5–12 година | Staphylococcus aureus, стрептококе групе А |
| 12–18 година | Staphylococcus aureus, пнеумокок, стрептококе групе А, Neisseria gonorrhoeae |
| код српастих ћелијске анемије, имунодефицита, салмонеле |
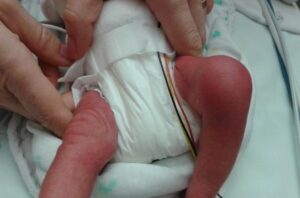
Септични артритис се јавља у 50% случајева у прве две године живота, а у 75% случајева захвата зглобове доњих екстремитета (колени > кук > глежњак) (види Слика 4). Остеомијелитис је најчешће локализован у метафизи.
Фактори за клиничку прогнозу септичког артритиса (прилагођено према Kocher и др., 1999) обухватају грозницу (> 38,5 °C), неспособност за стајање или бол током пасивног кретања зглоба, брзину седиментације еритроцита > 40 мм/ч и број леукоцита (> 12 x10^9). Што је више фактора присутно, то је већа вероватноћа болести.
Клиничка слика – типични симптоми
Типична клиничка слика обухвата акутни почетак и брзу прогресију (сатима до дана) са општим симптомима (грозница, умор).
Свеобухватно клиничко преглед (целог мишићно-коштаног система) је УВЕК неопходан. Обично је захваћено једно место. У случајевима мултифокалне захваћености, мора се узети у обзир имунодефицит; у случајевима вишеструке захваћености пршљенова, мора се сумњати на туберкулозу и метастазе.
Узимамо у обзир инфекцију костију или зглобова код деце са изненадно наступилом грозницом, необјашњивим куцањем и/или неправилним положајем удова, одбијањем да користе удове, ограниченим опсегом покрета, болом у мишићно-коштаном систему ± локализованом осетљивошћу на зглобу или кости, и отицањем са црвенилом (види Слика 4). ПРЕДУПРЕЂЕЊЕ: мала деца не могу прецизно да лоцирају бол (нпр. бол се преноси са кука на подручје колена).
Клиничка слика – специфичне ситуације
Специфичне ситуације обухватају инфекције код новорођенчади и дојенчади, специфичне инфекције, субакутни и хронични остеомијелитис, спондилодицитис и гнојни сакроилиит.
Код новорођенчади и дојенчади свака инфекција се обично манифестује општим симптомима (нпр. нестабилност телесне температуре, поремећаји срчаног ритма, поремећаји циркулације, тахипнеја, промене општег стања итд.), а локални налази могу бити у почетку слаби (нпр. код инфекције кука, бол при абдукцији може бити једини симптом приликом превијања). Ако током клиничког прегледа у овој узрасној групи уочимо бол или оток у зглобу или кости, морамо искључити прелом или гнојну упалу. Реактивни артритис је редак код деце млађе од годину дана и често је пиогена упала. Распад ткива услед упале је обимнији него код старије деце, па се остеомијелитис и септични артритис укључују у диференцијалну дијагнозу код младих дојенчади са нејасном инфекцијом.
Специфични узрочници укључују Mycobacterium tuberculosis или БЦЖ сој (блажи ток). Почетак симптома је постепен и карактеришу га умор, губитак телесне тежине и ноћно знојење. Најчешће су погођени кичма (са деструкцијом кичмене мождине услед компресије и параплегијом), сакруоилијачни зглоб, кук, колено и скочни зглоб. Типичан је паравертебрални апсцес и његово испуштање у карлицу. Преглед и лечење у специјализованој установи су неопходни.
Субакутни и хронични остеомијелитис обично се јавља када су бактерије мање вирулентне, имуни систем појединца је јачи или се примењују антибиотици. Лечење се састоји у ексцохлеацији под заштитом антибиотика.
Сpondylodiscitis је акутно гнојно упалуње пршљена и међупршљенских дискова. Симптоми укључују грозницу, умор, бол у леђима и често бол у стомаку. Лечи се антибиотицима, имобилизацијом и хируршким захватом у случају формирања апсцеса.
Пурулентни сакроилиит изазива бол у леђима, стомаку, куку и бутни. Лечење је исто као и код спондилодискитиса.
Преглед
Основни прегледи обухватају лабораторијске и дијагностичке методе снимања.
Лабораторијски тестови откривају неспецифичне упалне маркере (↑FW, ↑CRP, неутрофилна леукоцитоза са померањем). Важно је идентификовати узрочника инфекције ПРЕ почетка антибиотске терапије.
1. Поновљена култура крви (три дана узастопно)
2. Директна култура из излива или ткива (ПАЖЊА – негативан резултат не искључује септичко порекло – синовијална течност инхибира раст бактерија у медијуму)
3. Детекција бактеријске ДНК ПЦР-ом (тзв. панбактеријски 16S rRNA)
4. Микроскопија ексудата: Грамова боја (стопа детекције приближно 70%), цитологија (> 50.000 леукоцита/μl са > 90% неутрофила), макроскопски гнојни
Методе снимања обухватају стандардни рендгенски снимак, ултразвук зглобова, компјутеризовану томографију, магнетну резонанцу и скелетну сцинтиграфију. За рендгенско и ултразвучно испитивање екстремитета опште је правило да се снимају и захваћена и супротна страна ради латералне компарације. Индикацију и тумачење даљих снимања одређује педијатријски ортопедски хирург или хирург.
Диференцијална дијагноза
Диференцијална дијагноза септичких процеса костију или зглобова обухвата друге акутне артритисе (параинфективне и постинфективне), Лайм артритис, хронични рецидивирајући мултифокални остеомијелитис, туморе костију, акутну леукемију и системски облик ЈИА.
Лечење
Лечење је комплексно и мултидисциплинарно (педијатар, ортопедски хирург, микробиолог/специјалиста за инфективне болести, а могуће и физиотерапеут и протетичар). У почетку је неопходна хоспитализација у хируршкој или ортопедској установи.
Антибиотици се дају одмах након узимања узорака за културу, без чекања на резултате. Лечење почиње емпиријски, узимајући у обзир узраст пацијента и друге пратеће информације, увек првенствено усмерено на стафилококну инфекцију. Лечење увек почиње интравенозно (најмање недељу дана), а затим се након смањења ЦРП-а, нормализације броја крвних зрнаца и знакова побољшања клиничких симптома (грозница, бол, ограничена покретљивост) прелази на оралну примену.
Дужина лечења је индивидуална, обично три до четири недеље за септички артритис и дуже за остеомијелитис.
Режим лечења подразумева мировање уз имобилизацију захваћеног зглоба. Нежна мобилизација следи након што је акутна инфекција контролисана. Враћање на пуну активност зависи од тежине стања и обично траје недељама до месецима.
Компликације и прогноза
У зависности од њеног трајања и вирулентности микроба, септична упала може довести до оштећења хрскавице и кости са бројним трајним последицама, укључујући разарање плоче раста и успорен раст екстремитета. Прогноза је лошија код захваћености кука и код новорођенчади. Прогноза зависи од раног и адекватног лечења.
Додатак: слике
Слика бр. 4
Клиничке налазе у септичком артритису
Малигнитети
Увод
До две трећине деце са малигном болешћу у почетку се јављају са мишићно-коштаним тегобама као што су мијалгија, артралгија, артритис или бол у костима. Системски малигнитети могу се манифестовати артритисом и довести до погрешне дијагнозе ЈИА. Лечење глукокортикоидима или имуносупресивима може одложити постављање тачне дијагнозе и тиме погоршати укупну прогнозу, изазвати развој синдрома лизе тумора или погоршати одговор на хемотерапију. Да би се потврдила дијагноза и одредио третман, увек је неопходно што пре упутити пацијента у специјализовани педијатријски хемато-онколошки центар.
Најчешћи системски малигнитети са мишићно-коштаним манифестацијама укључују леукемију, лимфоме и неуробластому. Тумори костију и зглобова углавном имају локалне манифестације.
Леукемија
Чини 30% свих малигних болести код деце, при чему доминира акутна лимфобластна леукемија (ALL), са врхунцем учесталости у дојенчади (слично ЈИА).
Мишићно-коштане манифестације обично су праћене неспецифичним конституционалним симптомима као што су повишена температура или грозница, умор, губитак апетита и губитак телесне тежине. Интензиван континуирани бол, често локализован у метафизи дугих костију, типичан је и може бити присутан и ноћу. Ако је присутан бол у зглобовима, његова јачина обично значајно превазилази објективне налазе интензитета артритиса, а јутарња укоченост обично није присутна.
Преглед и дијагноза:
Дијагноза обухвата комбинацију клиничке процене, лабораторијских тестова, метода снимања и аспирације коштане сржи.
Лабораторијски тестови се односе на анализу крвне слике и биохемијске тестове.
- Потпуна крвна слика: прогресивна (обично нормоцитна) анемија, понекад са смањењем тромбоцита и леукоцита
- Мрља крви: може да не покаже леукемијске ћелије на почетку ALL (такозвана прелеукемијска фаза) и током неколико недеља (до месеци) након појаве мишићно-коштаних симптома.
- Биохемијски тестови: повећани маркери ћелијске обнове (LD, мокраћна киселина) и неспецифична запаљенска активност (FW, CRP)
Сензитивност и специфичност комбинације абнормалног броја крвних зрнаца и ноћних болова за ALL износи 85%.
Обични рендгенски снимци дугих костију могу показати пруге у метафизи, периосталне реакције или склеротске и остеолитичке лезије.
Дијагнозу потврђује педијатријски хематолог-онколог на основу испитивања коштане сржи.
Лечење
Током процеса диференцијалне дијагнозе препоручује се симптоматски третман аналгетицима или нестероидним антиинфламаторним лековима. ПАЖЊА: не примењивати глукокортикоиде. Ако се сумња на АЛЛ, пацијент треба да буде упућен у специјализовани педијатријски хемато-онколошки центар што је пре могуће. Након што се започне адекватан третман за АЛЛ, симптоми артритиса обично нестају.
Лимфоми
Ово је најчешћи генерализовани малигнитет код адолесцената. Мишићно-коштане (МК) манифестације су ређе него код АЛЛ. Могу бити присутни болови у костима (инвазија лимфома у кортикалну супстанцу и срж, хипертрофична остеоартропатија која доводи до акутног болног периоститиса), али артритис је ређи. У диференцијалној дијагнози лимфома неопходно је искључити системски ЈИА, ретке коштане лимфоме и хронични остеомијелитис. Дијагноза захтева снимање грудног коша/медијастина (рентген/ЦТ), абдомена (ултразвук/ЦТ) и хистолошки преглед лимфних чворова (пожељно уклањање целог лимфног чвора уместо биопсије).
Неуробластом
Неуробластом је најчешћи солидни малигни тумор код малишана са раном генерализацијом. То је тумор у надбубрежној сржи или паравертебралним симпатичким ганглијама. 75% деце има метастазе у време дијагнозе, а најчешће МСК манифестације су бол у костима. Упозоравајући знаци укључују бол у леђима код мале деце/малишана.
Прегледи при сумњи на неуробластом обухватају снимање абдомена и медијастина (сонографија, рендген, ЦТ, МРИ), Рентгенски снимак костију, скелетна сцинтиграфија и лабораторијски тестови (повећана седиментна брзина, неурон-специфична енолаза, феритин, ЛД, повећано излучивање метаболита катехоламинима у урини – посебно ванилинманделна киселина и хомованлична киселина).
Примарни тумори костију и зглобова
Костни тумори (и малигни и бенигни) могу се манифестовати болом и отоком. Малигни тумори су ретки код деце, али су опасни по живот. Рана дијагноза је од суштинског значаја. Пацијенте са сумњом на лезије костију треба одмах упутити у специјализовани педијатријски онколошки центар.
Упозоравајући знаци малигних тумора укључују бол који се ноћу погоршава, оток (у почетку меких ткива, а касније опипљив отпор кости), случајне/патолошке преломе на месту лезије (5–10%), губитак телесне тежине, кахексију и плућне метастазе – отежано дисање, бол у грудима и хемоптизу.
Лабораторијски тестови могу показати повишене инфламаторне параметре, АЛП, ЛД. Обичан рендгенски снимак открива већину тумора костију. Међутим, нормалан рендгенски налаз не искључује присуство тумора костију. Сонографија се користи за скрининг проширења меких ткива и дијагнозу бенигних липома, васкуларних малформација итд. МРИ, ЦТ, ПЕТ-ЦТ и ПЕТ-МРИ одређују обим захваћености, захваћеност меких ткива, стадијум и детекцију метастаза, најчешће у плућима, а ређе у лимфним чворовима. Биопсија је важан извор за хистолошку класификацију и одређивање степена зрелости тумора. Стадијум зависи од хистолошког степена, обима, присуства и обима метастаза, и одређује даљи третман и прогнозу (ПАЖЊА: процену врши искусни патолог или ревизију налаза независни „други читач“).
Малигни тумори
Код деце најчешћи типови су остеосарком (55%, видети Слику 5) и Јуин сарком (35%, видети Слику 6), док је хондросарком изузетно редак. У ову групу такође спадају саркоми меких ткива (рабдомиосарком и нерабдомиосаркоми), мезенхимални ћелијски тумори, екстраскелетни Евингов сарком, синовијални сарком, фибросарком и ембрионални сарком.
Бенигни тумори
Оне се јављају чешће код деце него малигни тумори, нпр. тумори костију (остеоидни остеом, остеобластом, еозинофилни гранулом), тумори везивног ткива (фиброзна диплазија, неостеогени фиброма (види Слику 7)), коштане цисте, тумори хрскавице (хондроостеом, енхондром, хондробластома).
Прилог: слике
Слика 5
Остеосарком дисталног дела бутне кости
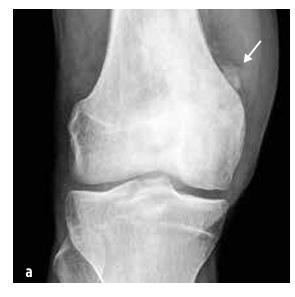
Слика 6
Јуингов сарком који погађа карлични скелет
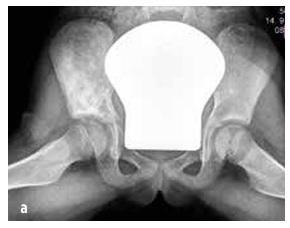
Слика бр. 7
Фиброма кости без остеогенезе
Текст припремила Наталија Сладка Швесткова (natalie.sladka@vfn.cz), углавном заснован на „Педијатријској реуматологији у пракси“, поглавље 10 Акутни артритис (Андреј Захорнадски: andrej.zahornadsky@nempk.cz) поглавље 12 Мишићно-коштане манифестације неревматских болести (Hana Malcová: hana.malcova@fnmotol.cz) и поглавље 23 Аутоинфламаторне болести (Kateřina Bouchalová: katerina.bouchalova@fnol.cz)
Илустрације број 1, 2, 3, 5, 6 и 7 коришћене уз дозволу из уџбеника „Педијатријска реуматологија у пракси“, поглавље 10 Акутни артритис (Андреј Захорнадски: andrej.zahornadsky@nempk.cz, поглавље 12 Мишићно-коштане манифестације нереуматских болести (Хана Малцова: hana.malcova@fnmotol.cz) и поглавље 23 Аутоинфламаторне болести (Катержина Бухалова: katerina.bouchalova@fnol.cz).
Илустрација број 4 преузета са https://casereports.bmj.com/content/casereports/2016/bcr-2016-215904/F1.large.jpg
ДОЛЕЖАЛОВА, Павла и ДАЛЛОС, Томаш. Педијатријска реуматологија у пракси. Серија постдипломске медицине. Праг: Млада фронта, 2019. ISBN 978-80-204-5540-6









