
Дефиниција
– Испливање крви из доњег респираторног тракта
– Ретка али озбиљна манифестација код педијатријских пацијената
– Може се кретати од благих, самоограничавајућих епизода до животно угрожавајућег плућног крварења које захтева хитну интервенцију.
– Много ређе него код одраслих
– често је показатељ озбиљног основног поремећаја, укључујући инфекције, урођене аномалије, васкуларне малформације или аутоимуне болести
Хемоптиза у педијатријској реуматологији
Акутна и хронична хемоптиза
Акутна хемоптиза
– Нагло почиње, обично траје од неколико сати до неколико дана
– Често је повезана са акутном упалом или изненадним погоршањем основне болести
– Вероватније је да буде тешка и брзопрогресивна код деце, нарочито у пулмонално-бубрежним синдромима
– Узроци:
o Дифузна алвеоларна хеморагија (DAH): тешка манифестација системског лупуса еритематозуса (SLE), васкулитиса повезаног са ANCA (AAV) и Гудпастеревог синдрома (GPS)
o Васкулитис изазван ИгА (раније Хенох-Шоенлејнова пурпура): изузетно редак узрок плућног крварења, али може бити праћен тешким оштећењем бубрега
o Акутни погоршања васкулитиса повезаног са АНЦА (AAV) или плућне упале код лупуса.
Хронична хемоптиза
– Перзистентна или понављајућа крвава пљувачка током недеља до месеци
– Вероватније је узроковано хроничном упалном болешћу плућа, понављеним алвеоларним крварењем или генетским поремећајем
– Деца можда не пријављују благу хемоптизу, чиме се одлаже дијагноза
– Узроци:
o Синдром COPA: моногени аутоимуни поремећај који се манифестује поновљеним алвеоларним крварењем и интерстицијалном болешћу плућа код деце.
o Идиопатска пулмонална hemosideroza (IPH): Хронични узрок поновљених алвеоларних крварења, што доводи до нагомилавања гвожђа, анемије и пулмоналне фиброзе
o Поновљено алвеоларно крварење повезано са васкулитисом, нарочито код релапсирајућег ААВ.
Идиопатска пулмонална hemosideroza (IPH)
– Ретко педијатријско обољење карактерисано понављеним дифузним алвеоларним крварењем
– Етиологија остаје непозната, али су неки случајеви повезани са аутоимуним процесима
– Клиничка тријада: Понављена хемоптиза, анемија дефицита гвожђа, дифузне плућне инфилтрације
– Дијагноза:
o Високорезолуциона компјутерска томографија (ВРКТ): Приказује дифузне „ground-glass“ замућености и депозицију hemosiderina
o Бронхоалвеоларна лаважа (БАЛ): Присуство макрофага натоварених хемосидерином
o Биопсија плућа: Корисна у атипичним случајевима
– Лечење:
o Прва линија: Кортикостероиди за смањење упале
o Имуносупресанти: ритуксимаб или азатиоприн у рефрактерним случајевима
o Подржавајућа нега
Синдром COPA
– Моногени аутоимуни поремећај изазван мутацијама у гену COPA (аутозомски доминантан)
– Клиничка презентација: поновљено алвеоларно крварење, интерстицијална болест плућа, артритис и оштећење бубрега
– Чест почетак у детињству, са симптомима који се јављају већ у дојенчадском узрасту
– Дијагноза:
o Генетско тестирање за мутације COPA гена.
o HRCT: Приказује интерстицијалну болест плућа и „ground-glass“ замућења
o BAL: макрофаги натоварени хемосидерином
– Лечење:
o Прва линија: Кортикостероиди за смањење упале
o Имуносупресиви (ритуксимаб, циклофосфамид)
o Биолошки агенси који циљају IL-6 или TNF-α
Васкулитис уз учешће ИгА (видети посебно поглавље)
– Најчешћи педијатријски васкулитис, али ретко изазива плућно крварење
Системски лупус еритематозус и дифузно алвеоларно крварење (видети посебно поглавље)
– Педијатријски СЛЕ се често манифестује са тежим оштећењем органа него СЛЕ који почиње у одраслом добу.
– Дифузна алвеоларна хеморагија (DAH) је ретка, али угрожава живот.
– Фактори ризика:
o Висока активност болести (SLEDAI скор).
o Лупусни нефритис.
o Присуство антифосфолипидних антитела.
– Дијагноза СЛЕ:
o ANA (≥1:80 титар) – неопходно
o Клинички критеријуми (конституционални, хематолошки, неуропсихијатријски, мукокожани, серозални, мишићно-коштани, бубрежни)
o Имунолошки критеријуми
– Дијагноза DAH:
o HRCT: дифузне „ground-glass“ замућености и алвеоларна консолидација.
o BAL: хеморагична течност са макрофагима оптерећеним хемосидерином
– Лечење:
o Кортикостероиди у високим дозама
o Циклофосфамид или ритуксимаб
o Плазмафереза у тешким случајевима
Васкулитис повезан са АНЦА код деце (погледати посебно поглавље)
– Укључује грануломатозу са полиангитисом (GPA), микроскопски полиангитис (MPA) и еозинофилну грануломатозу са полиангитисом (EGPA)
– Педијатријски ААВ је агресиван, често се манифестује брзопрогресивним гломерулонефритисом (RPGN) и алвеоларним крварењем
– Дијагноза:
o АНКА серологија (антитела на PR3/MPO).
o Бубрежна биопсија: показује пауциимунски некротизујући гломерулонефритис
o Биопсија плућа по потреби
– Лечење:
o Индукциона терапија: кортикостероиди + циклофосфамид или ритуксимаб.
o Одржавање: азатиоприн, микофенолат мофетил (MMF) или ритуксимаб
o Плазмафереза у тешким случајевима
Гуட்பасчеров синдром (GPS) код деце
– Изузетно ретко у педијатрији.
– Узроковано антителима против гломеруларне базалне мембране (GBM), што доводи до алвеоларног крварења и брзо прогресивног гломерулонефритиса
– Дијагноза:
o Тестирање на антитела против базалне мембране гломерула (GBM).
o Бубрежна биопсија
– Лечење:
o Плазмафереза
o Кортикостероиди + циклофосфамид.
Закључак
– Педијатријска хемоптиза услед аутоимуних болести је ретка, али угрожава живот
– Морају се искључити чешћи узроци хемоптизе
– Пулмонално-бубрежни синдроми (AAV, GPS, COPA, SLE) треба да се благовремено препознају и агресивно лече
– Рана дијагноза и имуносупресивна терапија су кључни за побољшање исхода.
– Будући правци укључују циљане биолошке терапије и генетичко скринирање за моногене узроке као што је синдром COPA
Диференцијална дијагноза хемоптизе код деце:
– Инфективни узрочници
o Бактеријска пнеумонија (нпр. Staphylococcus aureus, Streptococcus pneumoniae, Klebsiella)
o Туберкулоза (ТБ) – примарна или реактивација ТБ
o Гљивичне инфекције (нпр. аспергилоза, хистоплазмоза, мукормајкоза)
o Вирусна пнеумонија (нпр. грип, RSV, аденовирус)
o Паразитске инфекције (нпр. хидатидна болест, парагонимијаза у ендемским подручјима)
– Аутоимуни и васкулитички узроци
o Примарни системски васкулитис
▪ Васкулитис повезан са ANCA (грануломатоза са полиангитисом, микроскопски полиангитис)
▪ Васкулитис са ИгА – ретка пулмонална укљученост
o Системски лупус еритематозус (СЛЕ) – дифузна алвеоларна крварење, лупус пнеумонитис
o Гуட்பасчеров синдром (анти-GBM болест) – плућно крварење и гломерулонефритис
o Идиопатска пулмонална hemosideroza (IPH) – Понављено алвеоларно крварење без системске болести
o Синдром COPA – моногени поремећај са алвеоларним крварењем, артритисом и бубрежном болешћу
– Кардиоваскуларни узроци
o Конгенитална срчана болест, пулмоналне артериовенозне малформације (AVM) – наследна хеморагична телеангиектазија (HHT), пулмонална хипертензија
– Абнормалности дисајних путева и структуре
o Аспирација страних тела, бронхоектазија, трахеобронхијалне малформације, неоплазма (ретка)
– Траума и иатогени узроци
– Хематолошки и коагулациони поремећаји
o Тромбоцитопенија, хемофилија, коагулопатија (нпр. синдроми дисеминиране интраваскуларне коагулације)
– Еколошки и токсични узроци
Дифузно алвеоларно крварење услед васкулитиса
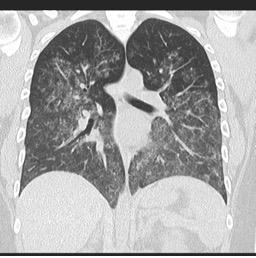
Извор: radiopaedia.org
Текст припремила Никол Хусакова (nikol.husakova@vfn.cz), на основу следећих извора:
- Laya BF, Concepcion NF. Hemoptysis in children: Imaging evaluation. Pediatr Radiol. 2007;37(12):1211–1223. doi:10.1007/s00247-007-0609-6
- Weiss PF. Pediatric vasculitis. Pediatr Clin North Am. 2012;59(2):407–423. doi:10.1016/j.pcl.2012.03.005
- Kitching AR, Anders HJ, Basu N, Brouwer E, Gordon J, Jayne DR, et al. ANCA-associated vasculitis. Nat Rev Dis Primers. 2020;6(1):71. doi:10.1038/s41572-020-0204-y
- Tanaka C, Benseler SM. Systemic lupus erythematosus in children and adolescents. Pediatr Clin North Am. 2017;64(2):339–361. doi:10.1016/j.pcl.2016.11.008
- Green RJ, Ruoss SJ, Kraft SA, Berry GJ, Raffin TA. Idiopathic pulmonary hemosiderosis in children: Diagnostic criteria, management, and outcome. Eur Respir J. 2001;17(3):496–501. doi:10.1183/09031936.01.17304960
- Griese M, Kabra SK, Tan HL. Pulmonary hemorrhage in children: Diagnostic workup and therapeutic approaches. Paediatr Respir Rev. 2011;12(3):231–238. doi:10.1016/j.prrv.2011.03.005








