
Úvod
Chronická recidivujúca multifokálna osteomyelitída (CRMO) je súčasťou spektra ochorení charakterizovaných chronickým nebakteriálnym zápalom kostí a je klasifikovaná ako autoimunitné ochorenie vzhľadom na predpokladanú genetickú predispozíciu a zapojené imunitné mechanizmy.
Epidemiológia
Ide o zriedkavé ochorenie, ktorého presný výskyt nie je známy. Vyskytuje sa častejšie v detstve ako v dospelosti (vo veku 7–12 rokov, 2–4-krát častejšie u dievčat). U mladších detí je potrebné zvážiť aj extrémne zriedkavú geneticky podmienenú osteitídu (napr. ako súčasť DIRA syndrómu). U dospelých je častejšie spojená s kožnými prejavmi (napr. SAPHO syndróm – synovitída, akné, pustulóza, hyperostóza, osteitída).
Etiopatogenéza
Presná etiológia nie je známa a predpokladá sa genetická zložka. Patogenéza osteitídy pravdepodobne zahŕňa abnormálnu reakciu neutrofilných leukocytov a zvýšenú produkciu IL-1β (nezávisle od inflammasomu). CRMO je etiopatogeneticky podobné iným ochoreniam: spondyloartropatii (môže do nej prejsť), psoriáze, palmoplantárnej pustulóze a chronickému zápalu čriev.
Klinický obraz
Klinický obraz má chronický alebo, častejšie, kolísavý priebeh, s aktivitou striedajúcou sa s remisiou. Neexistujú žiadne validované diagnostické kritériá, diagnostické biomarkery ani presná definícia neaktívneho ochorenia/remisie. Ide o diagnózu per exclusionem založenú na klinických prejavoch, zobrazovacích vyšetreniach a prípadne kostnej biopsii.
Hlavné klinické prejavy zahŕňajú lokalizovanú bolesť kostí, niekedy sprevádzanú opuchom susedných mäkkých tkanív a horúčkou. Synovitída sa môže vyskytovať distálne od postihnutej kosti.
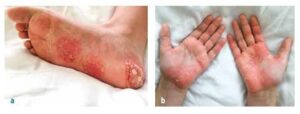
Medzi ďalšie prejavy patrí palmoplantárna pustulóza v približne 25 % prípadov (pozri obrázok 1) a u adolescentov a mladých dospelých sa môže vyskytovať ťažká pustulárna akné (syndróm SAPHO).
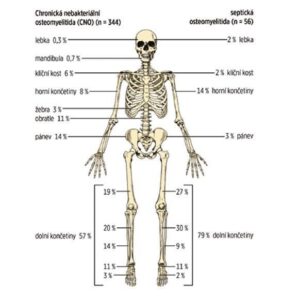
Najčastejšie postihnutými kosťami sú metafýzy dlhých kostí, kľúčna kosť, telá stavcov a panva (pozri obrázok 2). Počet kostných lézií sa líši (niekedy ide len o jednu léziu, častejšie o viacero lézií). Niekedy sa aj asymptomatické lézie odhalia pomocou kostnej scintigrafie alebo magnetickej rezonancie celého tela (WB MRI).
Vyšetrenie
Základné vyšetrenia zahŕňajú laboratórne testy, zobrazovacie metódy a kostnú biopsiu.
Laboratórne testy môžu alebo nemusia vykazovať známky zápalovej aktivity (FW, CRP, leukocytóza). Môže tiež chýbať súvislosť s HLA B27.
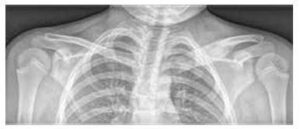
Základným vyšetrením je natívne röntgenové vyšetrenie symptomatických oblastí (pozri obrázok 3), doplnené magnetickou rezonanciou a/alebo počítačovou tomografiou.
Optimálnou zobrazovacou technikou je magnetická rezonancia celého tela (WB MRI), ktorá odhalí asymptomatické lézie a ukáže extraoseálne postihnutie (myozitída, synovitída).
Medzi ďalšie vyšetrenia patrí kostná scintigrafia, ktorá zobrazuje podané rádiofarmakum v pomere k intenzite metabolizmu a krvného zásobenia.
Kostnú biopsiu indikujeme hlavne pri monofokálnych procesoch alebo atypických ochoreniach, aby sme vylúčili iné (tumorové, infekčné) etiológie. Vhodné miesto sa vyberá na základe nálezov zobrazovacích metód. Typické nálezy závisia od trvania lézie.
Diferenciálna diagnóza
Diferenciálna diagnóza zahŕňa infekčnú osteomyelitídu (bakteriálnu, mykobakteriálnu, fungálnu), kostné nádory a metastázy (primárny intraoseálny lymfóm, osteosarkóm, Ewingov sarkóm, leukémia, neuroblastóm), benígne kostné lézie (osteoidný osteóm a osteoblastóm), Langerhansova bunková histiocytóza, Rosai-Dorfmanova choroba, psoriatická artritída, spondyloartropatia a hypofosfatázia.
Liečba
Prvou voľbou liečby sú nesteroidné protizápalové lieky. Ak nie sú dostatočne účinné, pridávame kortikosteroidovú liečbu (krátkodobú, počas exacerbácií), bisfosfonáty (najmä pamidronát, odporúčaný najmä pri postihnutí chrbtice) a biologickú liečbu (najmä blokádu TNF-α).
Prognóza
Prognóza je variabilná; ochorenie zvyčajne postupuje s dočasnými exacerbáciami a remisiami rôznej dĺžky. Postihnutie chrbtice je najzávažnejším prognostickým faktorom.
Príloha: obrázky
Obrázok č. 1
Palmoplantárna pustulóza u pacienta s CRMO
Obrázok 2
Porovnanie distribúcie kostných lézií na MRI u detí s CRMO a septickou osteomyelitídou (podľa Schnabel et al., 2016)
Obrázok č. 3
Zväčšenie a osteolytické lézie mediálneho konca ľavej kľúčnej kosti a edém mäkkých tkanív na röntgenovom snímku
Septická artritída a osteomyelitída
Úvod
Septická artritída a osteomyelitída sú AKÚTNE STAVY v detskej reumatológii vzhľadom na riziko septických komplikácií a nevratného poškodenia kĺbu alebo kosti. Spájajú sa s prítomnosťou živých baktérií v kĺbovej dutine (septická artritída) alebo kosti (osteomyelitída). Môžu sa vyskytovať samostatne alebo spolu. Klinický obraz závisí od veku dieťaťa a virulencie mikroorganizmu.
Epidemiológia a etiopatogenéza
Najčastejšie postihuje malé deti vo veku od 2 do 5 rokov. Celková incidencia je 10 – 20 prípadov na 100 000 detí ročne. Najčastejšie vzniká hematogénnym šírením z iného ložiska (dýchacie cesty, ORL oblasť, kožná infekcia) a priamym prenosom (napr. hlboký tŕň, poranenie, chirurgický zákrok).
Najčastejšie patogény spôsobujúce infekcie kĺbov a kostí u detí
| Vek | Mikroorganizmus |
| < 12 mesiacov | Staphylococcus aureus Novorodenci: streptokoky skupiny B, G-tyčinky |
| 1–5 rokov | Staphylococcus aureus, streptokoky skupiny A, pneumokoky, Haemophilus influenzae, Kingella kingae |
| 5–12 rokov | Staphylococcus aureus, streptokoky skupiny A |
| 12–18 rokov | Staphylococcus aureus, pneumokoky, streptokoky skupiny A, Neisseria gonorrhoeae |
| pri srpkovitej anémii, imunodeficienciách Salmonella |
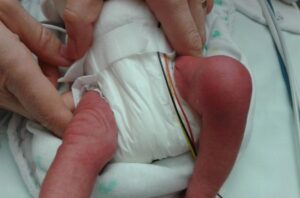
Septická artritída sa vyskytuje v 50 % prípadov pred dovŕšením druhého roku života a v 75 % prípadov postihuje kĺby dolných končatín (koleno > bedro > členok) (pozri obrázok 4). Osteomyelitída sa najčastejšie lokalizuje v metafýze.
Medzi faktory klinickej predikcie septickej artritídy (upravené podľa Kocher et al., 1999) patria horúčka (> 38,5 °C), neschopnosť stáť alebo bolesť pri pasívnom pohybe kĺbu, FW > 40 mm/h a počet leukocytov (> 12 x 109). Čím viac faktorov je prítomných, tým väčšia je pravdepodobnosť ochorenia.
Klinický obraz – typické symptómy
Typický klinický obraz zahŕňa akútny nástup a rýchly progres (hodiny až dni) s celkovými príznakmi (horúčka, únava).
Vždy je potrebné komplexné klinické vyšetrenie (celého pohybového aparátu). Zvyčajne je postihnuté jedno miesto. V prípadoch multifokálneho postihnutia je potrebné zvážiť imunodeficienciu; v prípadoch postihnutia viacerých stavcov je potrebné podozrenie na tuberkulózu a metastázy.
Infekciu kostí alebo kĺbov zvažujeme u detí s náhlym nástupom horúčky, nevysvetliteľným krívaním a/alebo abnormálnym postavením končatiny, odmietaním používať končatinu, obmedzeným rozsahom pohybu, bolesťou pohybového aparátu ± lokalizovanou citlivosťou kĺbu alebo kosti a opuchom so začervenaním (pozri obrázok 4). POZOR: malé deti nedokážu presne lokalizovať bolesť (napr. bolesť vyžarujúca z bedra do oblasti kolena).
Klinický obraz – špecifické situácie
Špecifické situácie zahŕňajú infekcie u novorodencov a dojčiat, špecifické infekcie, subakútnu a chronickú osteomyelitídu, spondylodiscitídu a purulentnú sakroileitídu.
U novorodencov a dojčiat sa akákoľvek infekcia zvyčajne prejavuje všeobecnými príznakmi (napr. nestabilná teplota, poruchy srdcovej frekvencie, poruchy krvného obehu, tachypnoe, zmena celkového stavu atď.) a lokálne nálezy môžu byť spočiatku slabé (napr. pri infekcii bedrového kĺbu môže byť prítomná len bolestivá abdukcia pri prebaľovaní). Ak pri klinickom vyšetrení v tejto vekovej skupine pozorujeme bolesť alebo opuch kĺbov alebo kostí, musíme vylúčiť zlomeninu alebo hnisavý zápal. Reaktívna artritída je u detí mladších ako 1 rok zriedkavá a často ide o pyogénny zápal. Tkanivová destrukcia spôsobená zápalom je rozsiahlejšia ako u starších detí, a preto sa osteomyelitída a septická artritída zahrňujú do diferenciálnej diagnózy malých detí s neznámymi infekciami.
Medzi špecifické pôvodcovia patrí Mycobacterium tuberculosis alebo kmeň BCG (miernejší priebeh). Nástup symptómov je postupný a dominuje únava, strata hmotnosti a nočné potenie. Najčastejšie je postihnutá chrbtica (s deštrukciou miechy a paraplegiou), nasleduje krížovo-bedrový kĺb, bedro, koleno a členok. Typické sú paravertebrálne abscesy a ich drenáž do panvy. Je potrebné vyšetrenie a liečba v špecializovanom zariadení.
Subakútna a chronická osteomyelitída sa typicky vyskytuje, keď sú baktérie menej virulentné, imunitný systém jedinca je silnejší alebo sa používajú antibiotiká. Liečba spočíva v exkochleácii pod antibiotickou ochranou.
Spondylodiscitída je akútny hnisavý zápal stavcov a medzistavcových platničiek. Symptómy zahŕňajú horúčku, únavu, bolesť chrbta a často aj bolesť brucha. Lieči sa antibiotikami, imobilizáciou a v prípade tvorby abscesu chirurgickým zákrokom.
Hnisavá sakroileitída spôsobuje bolesť chrbta, brucha, bedra a stehna. Liečba je rovnaká ako pri spondylodiscitíde.
Vyšetrenie
Základné vyšetrenia zahŕňajú laboratórne a zobrazovacie metódy.
Laboratórne testy odhalia nešpecifické zápalové ukazovatele (↑FW, ↑CRP, neutrofilná leukocytóza so posunom). Je dôležité identifikovať pôvodcu infekcie PRED začatím antibiotikovej liečby.
1. Opakovaná krvná kultúra (tri dni po sebe)
2. Priama kultivácia z výpotku alebo tkaniva (POZOR – negatívny výsledok nevylučuje septický pôvod – synoviálna tekutina inhibuje rast baktérií v médiu)
3. Detekcia bakteriálnej DNA pomocou PCR (tzv. panbakteriálna 16S rRNA)
4. Mikroskopia exsudátu: Gramovo farbenie (miera detekcie približne 70 %), cytológia (> 50 000 leukocytov/μl s > 90 % neutrofilov), makroskopicky purulentný
Zobrazovacie metódy zahŕňajú natívne röntgenové vyšetrenie, sonografiu kĺbov, počítačovú tomografiu, magnetickú rezonanciu a kostnú scintigrafiu. Pri röntgenovom aj sonografickom vyšetrení končatín je všeobecným pravidlom zobraziť postihnuté aj kontralaterálne oblasti na účely laterálneho porovnania. Indikácia a interpretácia ďalších zobrazovacích vyšetrení je v kompetencii detského ortopéda alebo chirurga.
Diferenciálna diagnóza
Diferenciálna diagnóza septických kostných alebo kĺbových procesov zahŕňa iné akútne artritídy (parainfekčné a postinfekčné), lymskú artritídu, chronickú recidivujúcu multifokálnu osteomyelitídu, kostné nádory, akútnu leukémiu a systémovú JIA.
Liečba
Liečba je komplexná a multidisciplinárna (pediater, ortopedický chirurg, mikrobiológ/špecialista na infekčné choroby a prípadne fyzioterapeut a protetik). Spočiatku je potrebná hospitalizácia v chirurgickom alebo ortopedickom zariadení.
Antibiotiká sa podávajú ihneď po odbere vzoriek na kultiváciu, bez čakania na výsledky. Liečba sa začína empiricky, s ohľadom na vek pacienta a ďalšie informácie o jeho zdravotnom stave, vždy s primárnym zameraním na stafylokokovú infekciu. Liečba sa vždy začína intravenózne (najmenej jeden týždeň), po znížení CRP, normalizácii krvného obrazu a známkach zlepšenia klinických príznakov (horúčka, bolesť, obmedzená pohyblivosť) sa prejde na perorálne podávanie.
Dĺžka liečby je individuálna, zvyčajne tri až štyri týždne v prípade septickej artritídy a dlhšia v prípade osteomyelitídy.
Režimom je odpočinok s imobilizáciou postihnutého kĺbu. Po zvládnutí akútnej infekcie nasleduje jemná mobilizácia. Návrat k plnej aktivite závisí od závažnosti ochorenia a zvyčajne trvá týždne až mesiace.
Komplikácie a prognóza
V závislosti od trvania a virulencie mikróbov môže septický zápal viesť k poškodeniu chrupavky a kosti s radom trvalých následkov, vrátane deštrukcie rastovej platničky a spomaleného rastu končatiny. Prognóza je horšia v prípade postihnutia bedra a u novorodencov. Prognóza závisí od včasnej a adekvátnej liečby.
Príloha: obrázky
Obrázok č. 4
Klinické nálezy pri septickej artritíde
Malignity
Úvod
Až dve tretiny detí s malígnym ochorením majú spočiatku muskuloskeletálne ťažkosti, ako sú myalgia, artralgia, artritída alebo bolesť kostí. Systémové malígne ochorenia sa môžu prejaviť artritídou a viesť k nesprávnej diagnóze JIA. Liečba glukokortikoidmi alebo imunosupresívami môže oddialiť správnu diagnózu a tým zhoršiť celkovú prognózu, vyvolať rozvoj syndrómu lýzy nádoru alebo zhoršiť odpoveď na chemoterapiu. Na potvrdenie diagnózy a liečby je vždy potrebné čo najskôr odporučiť pacienta do špecializovaného pediatrického hematologicko-onkologického centra.
Medzi najčastejšie systémové malignity s muskuloskeletálnymi prejavmi patria leukémia, lymfómy a neuroblastóm. Nádory kostí a kĺbov majú prevažne lokálne prejavy.
Leukémia
Predstavuje 30 % všetkých malígnych ochorení u detí, pričom prevláda akútna lymfoblastická leukémia (ALL), ktorej incidencia vrcholí v dojčenskom veku (podobne ako JIA).
Muskuloskeletálne prejavy sú zvyčajne sprevádzané nešpecifickými konštitučnými príznakmi, ako je zvýšená teplota alebo horúčka, únava, strata chuti do jedla a úbytok hmotnosti. Typická je intenzívna nepretržitá bolesť, často lokalizovaná v metafýze dlhých kostí, ktorá sa môže vyskytovať aj v noci. Ak sa vyskytuje bolesť kĺbov, jej závažnosť zvyčajne výrazne presahuje objektívne zistenia intenzity artritídy a ranná stuhnutosť sa zvyčajne nevyskytuje.
Vyšetrenie a diagnostika:
Diagnóza zahŕňa kombináciu klinického posúdenia, laboratórnych testov, zobrazovacích metód a aspirácie kostnej drene.
Laboratórne testy sa zameriavajú na krvný obraz a biochemické testy.
- Krvný obraz: progresívna (zvyčajne normocytárna) anémia, niekedy s poklesom trombocytov a leukocytov
- Krvný náter: nemusí vykazovať leukemické bunky na začiatku ALL (tzv. preleukemická fáza) a niekoľko týždňov (až mesiacov) po nástupe muskuloskeletálnych symptómov.
- Biochemické testy: zvýšené markery obratu buniek (LD, kyselina močová) a nešpecifická zápalová aktivita (FW, CRP)
Citlivosť a špecifickosť kombinácie abnormálneho krvného obrazu a nočnej bolesti pre ALL je 85 %.
Na bežných röntgenových snímkach dlhých kostí sa môžu prejaviť pruhy v metafýze, periostálne reakcie alebo sklerotické a osteolytické lézie.
Diagnózu potvrdzuje detský hematológ-onkolog na základe vyšetrenia kostnej drene.
Liečba
Počas diferenciálnej diagnostiky sa odporúča symptomatická liečba analgetikami alebo nesteroidnými protizápalovými liekmi. UPOZORNENIE: nepodávajte glukokortikoidy. Ak existuje podozrenie na ALL, pacient by mal byť čo najskôr odoslaný do špecializovaného detského hematologicko-onkologického centra. Po začatí adekvátnej liečby ALL symptómy artritídy zvyčajne zmiznú.
Lymfómy
Ide o najčastejšie generalizované malígne ochorenie u adolescentov. Manifestácie pohybového aparátu (MSK) sú menej časté ako pri ALL. Môže sa vyskytovať bolesť kostí (invázia lymfómu do kôry a drene, hypertrofická osteoartropatia vedúca k akútnej bolestivej periostitíde), ale artritída je menej častá. Pri diferenciálnej diagnostike lymfómu je potrebné vylúčiť systémovú JIA, zriedkavé kostné lymfómy a chronickú osteomyelitídu. Diagnóza vyžaduje zobrazovacie vyšetrenie hrudníka/mediastína (RTG/CT), brucha (ultrazvuk/CT) a histologické vyšetrenie lymfatických uzlín (najlepšie excizia celej lymfatické uzliny namiesto biopsie).
Neuroblastóm
Neuroblastóm je najčastejší solídny malígny nádor u batoliat s včasnou generalizáciou. Ide o nádor v drene nadobličiek alebo paravertebrálnych sympatických gangliách. 75 % detí má v čase diagnózy metastázy a najčastejším prejavom MSK je bolesť kostí. Varovnými príznakmi sú bolesti chrbta u malých detí/batoliat.
Vyšetrenia pri podozrení na neuroblastóm zahŕňajú zobrazovacie vyšetrenia brucha a mediastína (sonografia, röntgen, CT, MRI), Röntgen kostí, scintigrafia kostí a laboratórne testy (zvýšená FW, neurónovo-špecifická enoláza, feritín, LD, zvýšené vylučovanie metabolitov katecholamínov v moči – najmä kyseliny vanillylmandelovej a homovanilovej).
Primárne nádory kostí a kĺbov
Nádory kostí (malígne aj benígne) sa môžu prejavovať bolesťou a opuchom. Malígne nádory sú u detí zriedkavé, ale život ohrozujúce. Včasná diagnóza je nevyhnutná. Pacienti s podozrením na lézie kostí by mali byť okamžite odoslaní do špecializovaného detského onkologického centra.
Varovnými príznakmi malígnych nádorov sú bolesť, ktorá sa zhoršuje v noci, opuchy (najskôr mäkkých tkanív, neskôr hmatateľný odpor kostí), náhodné/patologické zlomeniny v mieste lézie (5–10 %), strata hmotnosti, kachexia a pľúcne metastázy – dýchavičnosť, bolesť na hrudníku a hemoptýza.
Laboratórne testy môžu ukázať zvýšené zápalové parametre, ALP, LD. Väčšina kostných nádorov je zistiteľná pomocou bežného röntgenového vyšetrenia. Normálny nález na röntgenovom snímku však nevylučuje kostný nádor. Sonografia sa používa na skríning expanzie mäkkých tkanív a diagnostiku benígnych lipómov, vaskulárnych malformácií atď. MRI, CT, PET-CT a PET-MRI definujú rozsah postihnutia, postihnutie mäkkých tkanív, štádium a detekciu metastáz, najčastejšie v pľúcach, menej často v lymfatických uzlinách. Biopsia je dôležitým zdrojom histologickej klasifikácie a stupňovania nádoru. Stupeň závisí od histologického stupňa, rozsahu, prítomnosti a rozsahu metastáz a určuje ďalšiu liečbu a prognózu (CAVE: hodnotenie skúseným patológom alebo revízia nálezov nezávislým „druhým čitateľom“).
Malígne nádory
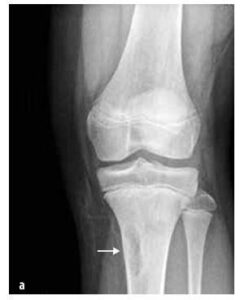
U detí sú najčastejšími typmi osteosarkóm (55 %, pozri obrázok 5) a Ewingov sarkóm (35 %, pozri obrázok 6), zatiaľ čo chondrosarkóm je extrémne vzácny. Do tejto skupiny patria aj sarkómy mäkkých tkanív (rabdomyosarkóm a nerabdomyosarkómy), mezenchýmové nádory, extraskeletálny Ewingov sarkóm, synoviálny sarkóm, fibrosarkóm a embryonálny sarkóm.
Benígne nádory
Tieto sa vyskytujú u detí častejšie ako malígne nádory, napr. nádory kostí (osteoidný osteóm, osteoblastóm, eozinofilný granulóm), nádory spojivového tkaniva (fibrózna dysplázia, neosifikujúci fibróm (pozri obrázok 7)), kostné cysty, nádory chrupavky (osteochondróma, enchondróma, chondroblastóm) a iné (synoviálny hemangióm a pigmentovaná villonodulárna synovitída).
Príloha: obrázky
Obrázok 5
Osteosarkóm distálnej časti stehennej kosti
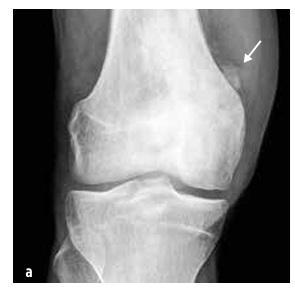
Obrázok 6
Ewingov sarkóm postihujúci panvovú kostru
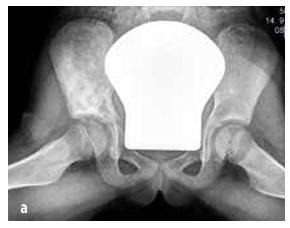
Obrázok č. 7
Neosifikujúci kostný fibróm
Text pripravila Natálie Sladká Švestková (natalie.sladka@vfn.cz), hlavne na základe publikácie Paediatric Rheumatology in Practice, kapitola 10 Acute Arthritis (Andrej Záhornadský: andrej.zahornadsky@nempk.cz), kapitola 12 Musculoskeletal Manifestations of Non-Rheumatic Diseases (Hana Malcová: hana.malcova@fnmotol.cz) a kapitola 23 Autoinflammatory Diseases (Kateřina Bouchalová: katerina.bouchalova@fnol.cz)
Ilustrácie č. 1, 2, 3, 5, 6 a 7 použité so súhlasom z publikácie Pediatrická reumatológia v praxi, kapitola 10 Akútna artritída (Andrej Záhornadský: andrej.zahornadsky@nempk.cz, kapitola 12 Musculoskeletal Manifestations of Non-Rheumatic Diseases (Hana Malcová: hana.malcova@fnmotol.cz) a kapitola 23 Autoinflammatory Diseases (Kateřina Bouchalová: katerina.bouchalova@fnol.cz).
Ilustrácia č. 4 použitá z https://casereports.bmj.com/content/casereports/2016/bcr-2016-215904/F1.large.jpg
DOLEŽALOVÁ, Pavla a DALLOS, Tomáš. Pediatrická reumatológia v praxi. Postgraduálne medicínske vydanie. Praha: Mladá fronta, 2019. ISBN 978-80-204-5540-6









