
Мускулоскелетни бол је чест симптом у педијатријској пракси. Процењује се да ће код једне од 6–10 посета педијатријској клиници, мускулоскелетни бол бити једна од тегоба.
Артралгијаје субјективни доживљај бола у зглобу, док је артритис упала зглобова коју индицира присуство отока, осетљивости, топлине или црвенила и бола при покрету, са укоченошћу зглобова и смањеним опсегом покрета.
Бол у зглобовима (артралгија) је честа тегоба у педијатријским амбулантним условима. Разликовање инфламаторне и неинфламаторне етиологије је кључно за одговарајућу дијагнозу и лечење. Иако многи случајеви настају из бенигних узрока као што су пролазни синовитис или хипермобилност, бол у зглобовима код деце може такође сигнализирати системске инфламаторне болести или малигне болести. Овај преглед пружа смернице прве линије за нереуматолошке лекаре о клиничкој процени, диференцијалној дијагнози и почетној обради болова у зглобовима код деце.
Најчешћи узрок болова у зглобовима код деце свих узрасних група је повреда. Међутим, многи бенигни, али и озбиљни поремећаји могу се манифестовати болним или отеченим зглобовима, укључујући инфекције, туморе и системске болести. Анамнеза пацијента и физикални преглед играју важну улогу у постављању дијагнозе и одређивању обима даљих испитивања.
У историји пацијента треба обратити пажњу на узраст (Табела 1) и пол детета јер учесталост одређених узрока у великој мери варира у зависности од ових фактора (нпр. нећемо очекивати бол услед раста код адолесцента и/или синдром пренапрезања код одојчета или малог детета).
Табела 1. Диференцијална дијагноза болова у зглобовима код деце различитог узраста
| Одојче (узраста 1–3 године) | Дете (узраста од 4 до 0 година) | Адолесценти |
| пролазни синовитис | пролазни синовитис | клизање епифизе главе фемура |
| прелом | јувенилни идиопатски артритис | синдроми пренапрезања |
| злостављање | Пертесова болест | остеохондритис дисеканс |
| развојна дисплазија кука | реуматска грозница | |
| јувенилни идиопатски артритис | хемофилија | |
| неуромускуларна болест | ИгА васкулитис | |
| хемофилија | ||
| ИгА васкулитис | ||
| Уобичајени узроци код свих старосних група:• траума (прелом, хемартроза, мека ткива)• инфекција (септички артритис, остеомијелитис, дискитис)• као део разних вирусних болести• тумор• анемија српастих ћелија• серумска болест | ||
Треба утврдити да ли се бол појавио изненада, што је уобичајено код повреде или инфекције, или постепено, што више указује на хронични процес. Претходне епизоде болова у зглобовима такође више указују на хронични процес него на повреду или инфекцију. Поред тога, треба утврдити да ли је почетку бола претходила повреда (иако подаци о повреди не искључују нетрауматску етиологију бола), инфекција (бол у грлу, цревна инфекција), што може указивати на реактивни артритис, или вакцинација, што може указивати на серумску болест. Такође треба проверити податке о недавним путовањима, уједима крпеља и контакту са инфекцијама. Потребно је распитати се о временском обрасцу бола и његовом трајању. Бол који се погоршава при активности, појачава се крајем дана и смањује у мировању указује на механички поремећај, док бол који је најизраженији ујутру и побољшава се са активношћу, на пример истезањем, указује на запаљенски поремећај. Бол који траје неколико минута или сати и спонтано нестаје више говори у прилог бенигном процесу, за разлику од дуготрајног, упорног бола. Пацијента треба питати о присуству укочености зглобова: информација о јутарњој укочености која траје дуже од 15 минута посебно је важна. Бол који је присутан ноћу, отпоран на употребу аналгетика и који траје до јутра, треба да изазове сумњу на озбиљно основно обољење.
Клинички приступ боловима у зглобовима
Структурирана процена, која укључује анамнезу, физички преглед и циљане лабораторијске и сликовне студије, може помоћи у разликовању инфламаторног и неинфламаторног бола у зглобовима. Кључна питања која треба размотрити укључују:
– Да ли је бол упалне или неупалне природе?
– Да ли је бол акутан или хроничан?
– Да ли је бол локализован на једном зглобу или више зглобова?
– Да ли постоје повезани системски симптоми (нпр. грозница, губитак тежине, умор, осип)?
– Да ли постоје црвене лампице које указују на малигнитет?
А) Упални бол у зглобовима
Запаљенски бол у зглобовима карактерише:
– Јутарња укоченост која траје >30-60 минута
– Бол који се побољшава активношћу
– Топлота, оток и еритем захваћених зглобова
– Присуство системских симптома (нпр. грозница, губитак тежине, осип)
Уобичајени узроци:
1. Аутоимуна/инфламаторна стања
– Јувенилни идиопатски артритис (ЈИА): Најчешћи хронични инфламаторни артритис код деце; може се јавити као олигоартритис, полиартритис или системски ЈИА са грозницом и осипом.
– Системски еритематозни лупус (СЛЕ) са почетком у детињству: Полиартритис са системским карактеристикама као што су осип, захваћеност бубрега и цитопенија; позитиван ANA.
– Јувенилни дерматомиозитис: Артритис са карактеристичним хелиотропним осипом и Готроновим папулама, слабост проксималних мишића.
– Васкулитиси (нпр. IgA васкулитис, Кавасакијева болест): Захваћеност зглобова са системским симптомима као што су пурпура или продужена грозница.
2. Инфективни артритис
– Септични артритис: Акутни моноартритис са грозницом, изливом у зглобу и повишеним инфламаторним маркерима; захтева хитну аспирацију зглоба.
– Лајмски артритис: Моно- или олигоартритис са историјом изложености крпељима, често погађа колено.
– Пост-вирусни артритис: Самоограничавајући артритис након вирусних инфекција као што је парвовирус Б19.
3. Реактивни артритис
– Јавља се након гастроинтестиналних или генитоуринарних инфекција, обично погађа доње екстремитете и повлачи се у року од неколико недеља до месеци.
4. Пролазни синовитис:
– Најчешћи узрок акутног бола у куку код деце узраста од 3 до 8 година
– Обично се јавља након вирусне инфекције и нестаје у року од 1-2 недеље
– Благо ограничен обим покрета без системских симптома
Б) Неинфламаторни бол у зглобовима
Неинфламаторни бол карактерише:
– Јутарња укоченост <30 минута
– Бол који се погоршава активношћу, а побољшава одмором
– Одсуство системских симптома
– Минимално или без отока
Уобичајени узроци:
1. Бенигни ноћни болови у удовима (болови раста):
– Често код деце узраста од 3 до 12 година
– Билатерални бол у доњим екстремитетима, обично ноћу, нестаје до јутра
– Нема повезаног отока или системских симптома
2. Синдром хипермобилности:
– Бол у зглобовима без упале код веома флексибилне деце
– Позитиван Бејтонов скор који указује на хипермобилност зглобова
3. Механички/трауматски узроци:
– Повреде лигамената, преломи и синдроми прекомерне употребе
– Историја трауме или понављајућег напрезања
C) Бол у зглобовима повезан са раком
Бол у зглобовима повезан са малигнитетом може настати услед директне инвазије тумора, паранеопластичних синдрома или метастатске болести. Упозоравајући знаци укључују:
– Упорни бол који не реагује на конзервативни третман
– Ноћни бол или бол у мировању
– Конституционални симптоми (губитак тежине, грозница, ноћно знојење, бледило, лако стварање модрица)
– Историја болова у костима, болова у леђима или храмања
Уобичајене малигне болести:
1. Леукемија: Може се манифестовати боловима у костима, шепањем и системским знацима као што су бледило, модрице и хепатоспленомегалија.
2. Неуробластом: Може изазвати бол у костима и паранеопластичне синдроме са раздражљивошћу и хипертензијом.
3. Остеосарком и Јуингов сарком: Локализовани бол у костима, често на метафизама дугих костију; може показати литичке или периосталне реакције на снимању.
Мускулоскелетни преглед код деце
Структурирани преглед мишићно-скелетног система је кључан за идентификацију патологије зглобова (слике 1-10). pGALS (педијатријски ход, руке, ноге и кичма) тест, који су развили педијатријски реуматолози, је брз и валидиран алат за скрининг.
pGALS питања за скрининг:
1. Да ли ви (или ваше дете) имате бол или укоченост у мишићима, зглобовима или леђима?
2. Можете ли се ви (или ваше дете) потпуно обући без икаквих потешкоћа?
3. Можете ли ви (или ваше дете) да се пењете и силазите степеницама без икаквих потешкоћа?
pGALS физички преглед:
– Ход: Посматрајте ходање ради симетрије, глаткоће и шепања.
– Руке: Процените абдукцију рамена, екстензију лакта, покрете зглоба и прстију и снагу стиска.
– Ноге: Проценити флексију кука и колена, унутрашњу ротацију и дорзалну флексију скочног зглоба.
– Кичма: Проверити поравнање и извршити флексију напред за процену сколиозе.
Током клиничког прегледа, који обухвата инспекцију, палпацију и испитивање активне и пасивне покретљивости у зглобовима, треба обратити пажњу на присуство отока зглобова, осетљивост на палпацију, кожне лезије (псоријаза, системски еритематозни лупус), системске знаке (грозница, дијареја, губитак тежине, општа слабост, успоравање раста) и мишићну слабост. Сви ови знаци могу бити повезани са озбиљним болестима које се манифестују боловима у зглобовима.
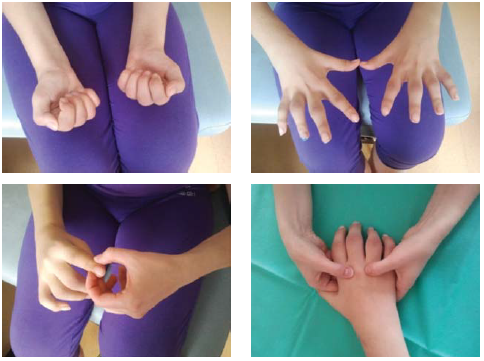
Слика 1 Преглед интерфалангеалних и метакарпофалангеалних зглобова.
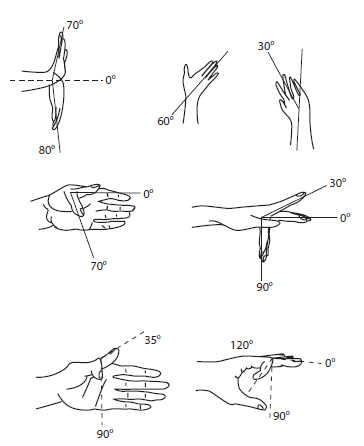
Слика 2 Очекивани обим покрета у појединачним зглобовима шаке (радиокарпалном, метакарпофалангеалном и интерфалангеалном).

Слика 3 Очекивани обим покрета у лакту и нормалан обим покрета током пронације и супинације.

Слика 4 Очекивани обим покрета у рамену.

Слика 5 Тест са три прста.
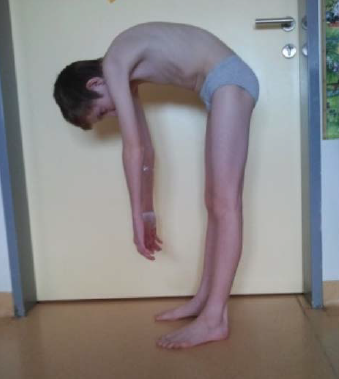
Слика 6 Тестирање флексије у тораколумбалном делу кичме.

Слика 7 Очекивани обим покрета у зглобу кука.

Слика 8 Очекивани обим покрета у коленском зглобу.

Слика 9 Очекивани обим покрета у стопалу, субталарном зглобу и метатарзофалангеалним, интерфалангеалним зглобовима стопала.

Слика 10 Места која су најчешће погођена ентезитисом, или места ентезалне палпације.
Почетна обрада и разматрања упућивања
Даља дијагностичка обрада зависи од радне дијагнозе. Ако се сумња на повреду, треба урадити снимање (пре свега рендген, а по потреби и ЦТ). Ако се сумња на инфекцију или системску болест, треба спровести лабораторијску обраду која у почетку треба да обухвати најмање комплетну крвну слику, Ц-реактивни протеин (ЦРП), седиментацију еритроцита (СЕ), анализу урина и бактериолошку културу бриса ждрела. Када је артритис продужен, треба укључити тестове на реуматоидни фактор (РФ), анти-ЦЦП, антинуклеарна антитела (АНА) и серумске имуноглобулине. У зависности од радне дијагнозе, обрада се може проширити и на размаз периферне крви, ЛДХ и потпуне биохемијске анализе. Ако се сумња на остеомијелитис или септички артритис, треба узети хемокултуре, а ако је могуће, и аспират зглобне течности за микробиолошку и цитолошку анализу. Ипак, лабораторијски налази могу бити нормални чак и у присуству инфекције, тумора или системске запаљенске болести (посебно у раној фази болести). Због тога се не треба ослањати искључиво на резултате, већ треба узети у обзир анамнезу и клиничко стање пацијента и пажљиво га пратити.
Бол у доњем делу леђа
Бол у доњем делу леђа је релативно чест симптом код деце и адолесцената. Према неким проценама, око 80% деце ће имати бар једну епизоду бола у доњем делу леђа до 20. године живота. Најчешћи тип бола у доњем делу леђа код деце је неспецифичан бол у доњем делу леђа, који је вероватно узрокован истезањем мишића, лошим држањем (сколиоза, Шојерманова болест), спондилолистезом или хернијацијом интервертебралног диска. Међутим, треба узети у обзир системске инфламаторне болести (јувенилни идиопатски артритис), туморске процесе, инфекције, преломе и друге ређе узроке. Током узимања анамнезе и прегледа детета, можемо пронаћи упозоравајуће знаке који указују на озбиљну болест која је у основи бола у доњем делу леђа. Ови знаци укључују бол у доњем делу леђа код детета млађег од 10 година, а посебно код детета млађег од 4 године, присуство системских знакова (грозница, умор, губитак апетита, губитак тежине, дијареја), локалну осетљивост у пределу кичме, бол у мировању или ноћу, присуство неуролошких симптома, укључујући радикулопатију, губитак осећаја, мишићну слабост, инконтиненцију урина и столице, присуство јутарње укочености, информације о скорашњој трауми или инфекцији, тренутној имуносупресивној терапији и познатој малигној болести. Децу са једним или више ових знакова треба даље испитати или хоспитализовати. Треба проверити психосоцијалне околности у породици и школи. Код све деце треба извршити клинички преглед, укључујући тест савијања, Ласегов тест, Патриков тест и Тренделенбургов тест. Ако се симптоми погоршају или трају дуже од 4-6 недеља, потребно је даље испитивање.
Референце:
1. Naveed A, Heinz P. Joint pain in children. J Paediatr Child Health. 2013;24:45-50.
2. Kordi R, Rostami M. Low back pain in children and adolescents: an algorithmic clinical approach. Iran J Pediatr. 2011;21:259-70.
3. Versus Arthritis. Musculoskeletal clinical assessment in children and young people: pGALS questions and examination [Internet]. Versus Arthritis; [cited 2025 Mar 6]. Available from: https://versusarthritis.org.
4. Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM. Nelson Textbook of Pediatrics. 21st ed. Philadelphia, PA: Elsevier; 2020. Chapter on Pediatric Rheumatology and Joint Disorders.
5. Jelušić M, Malčić I, editors. Pedijatrijska reumatologija, 1st ed. Zagreb: Medicinska naklada, 2014.









