Sistemski eritemski lupus (SLE)
Sistemski eritemski lupus (SLE) je kronična autoimuna bolest koju karakterizira multisistemska upala, sekundarni vaskulitis i proizvodnja autoantitijela. Bolest uglavnom pogađa žene reproduktivne dobi, ali se može pojaviti i kod djece i muškaraca. Otprilike 10 % bolesnika ima pozitivnu obiteljsku anamnezu.
Epidemiologija
SLE je rijetka bolest u djece s godišnjom incidencijom od 0,3–2,5 na 100 000 djece mlađe od 18 godina i prevalencijom od 1,1–9,7 na 100 000 djece, dok je kod odraslih incidencija 1–25 na 100 000. Bolest je češća u afroameričkoj i azijskoj populaciji. Omjer djevojčica i dječaka u dječjoj dobi je 5:1, dok je kod odraslih žena i muškaraca čak 9:1.
Etiologija i patogeneza
SLE nastaje na temelju genetske predispozicije, hormonalnih utjecaja i čimbenika okoliša koji dovode do narušavanja imunološke tolerancije.
Dijagnostika
Dijagnoza SLE temelji se na kliničkim manifestacijama i laboratorijskim testovima. Klasifikacijski kriteriji uključuju kombinaciju kliničkih i imunoloških znakova. Za postavljanje dijagnoze pacijent mora ispuniti najmanje 4 kriterija, od kojih jedan mora biti klinički, a jedan imunološki, ili imati histološki potvrđeni lupusni nefritis uz prisutnost autoantitijela (antinuklearnih ili protiv dvolančane DNA) (vidi tablicu Klasifikacijski kriteriji za SLE: SLICC 2012).
Kliničke manifestacije
Kliničke manifestacije SLE mogu varirati od blagih do teških, a u početku su često neupadljive. Tipično je intermitentno zahvaćanje različitih organskih sustava u različitim vremenskim razdobljima tijekom mjeseci ili godina.
- Nespecifične manifestacije: često na početku bolesti — subfebrilnost do febrilnosti, gubitak tjelesne težine, gubitak apetita, umor, generalizirana limfadenopatija.
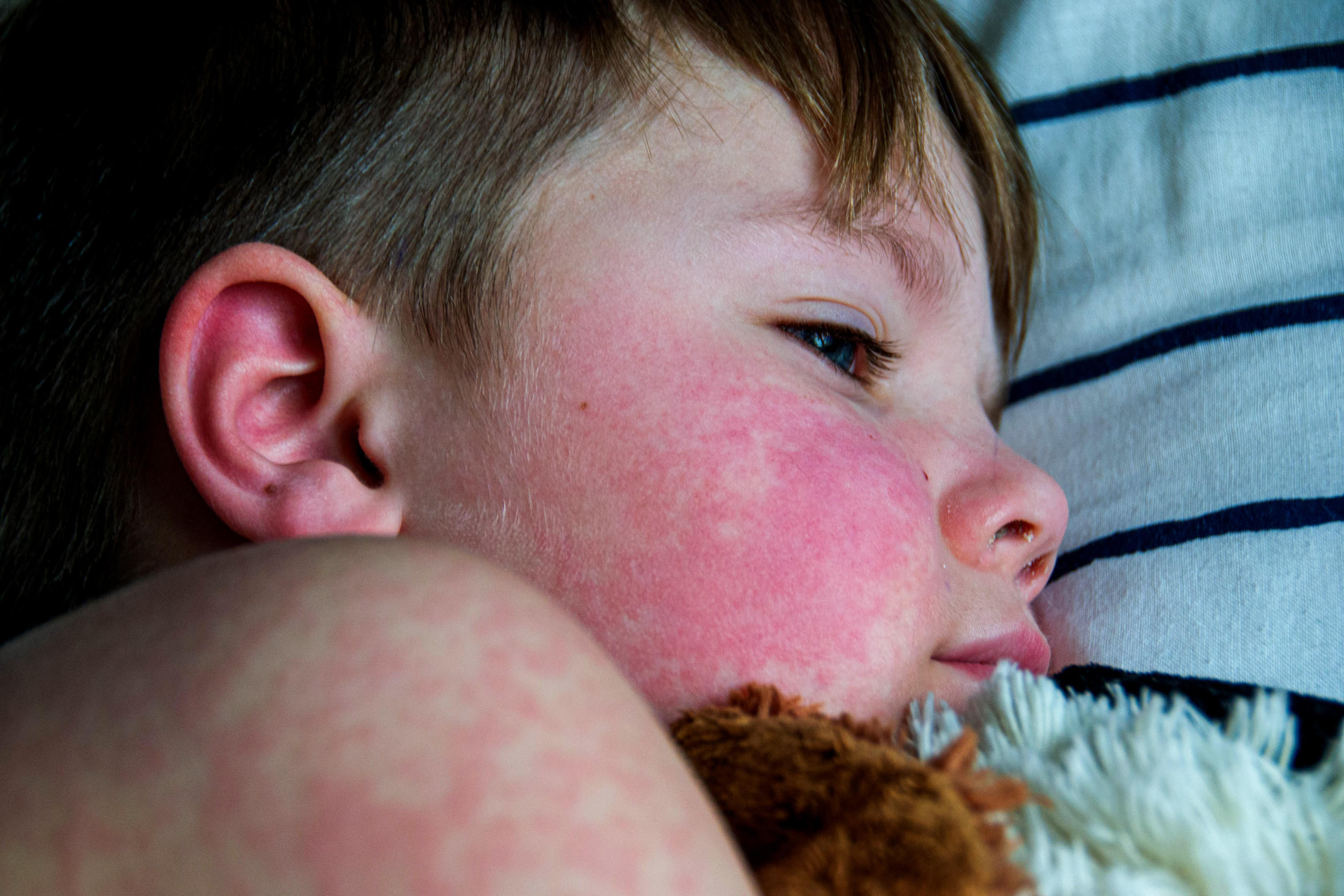
- Kožne: leptirasti osip (image), fotosenzitivnost (image), ulceracije, diskoidni osip, lupusni panikulitis, chilblain lupus (image)
- Sluznične: oralne (image) i nazalne ulceracije.
- Mišićno-koštane: simetrični, neerodirajući poliartritis, mijalgije, proksimalna mišićna slabost, aseptične nekroze kostiju.
- Bubrežne: lupusni nefritis (proteinurija, hematurija, eritrocitni cilindri).
- Neuropsihijatrijske: zahvaćaju 20–50% djece. Glavobolje, konvulzije, akutna konfuzna stanja, neuropatije, mijelitis, diskinezije (koreja, tremor, parkinsonizam), depresija. Normalan nalaz na MR mozga ne isključuje neuropsihijatrijski lupus.
- Hematološke: hemolitička anemija, leukopenija, trombocitopenija, povećana sklonost venskim i arterijskim trombozama te tromboembolijskim komplikacijama u prisutnosti antifosfolipidnih protutijela.
- Kardiovaskularne: perikarditis, miokarditis, infarkt miokarda.
- Plućne: pleuritis, akutni i kronični pneumonitis, plućna hipertenzija, akutno plućno krvarenje do apopleksije koja akutno ugrožava život.
- Gastrointestinalne: izražene bolove u trbuhu mogu uzrokovati po život opasne komplikacije — peritonitis, vaskulitis, pankreatitis. Bolovi u trbuhu s proljevom i hipoalbuminemijom mogu ukazivati na enteropatiju s gubitkom proteina.
- Očne: retinalni vaskulitis, subretinalni edem, optički neuritis.
- Endokrinopatije: autoimuni tireoiditis, steroidni dijabetes, zakašnjeli spolni razvoj.
- Sindrom aktivacije makrofaga.
| SLICC 2012 – klasifikacijski kriteriji za sistemski eritemski lupusZa dijagnozu SLE mora biti prisutan najmanje 1 klinički i 1 imunološki kriterij, ukupno najmanje 4 kriterija, ili lupusni nefritis potvrđen biopsijom uz pozitivne ANA ili anti-dsDNA protutijela. | |
| Klinički kriteriji | Imunološki kriteriji |
| Akutni kožni lupus | ANA |
| Kronični kožni lupus | Anti-DNA |
| Oralne ili nazalne ulceracije | Anti-SM |
| Neožiljavajuća alopecija | Antifosfolipidna protutijela |
| Artritis | Nizak komplement (C3, C4, CH50) |
| Serozitis | Pozitivan izravni Coombsov test |
| Bubrežna zahvaćenost | |
| Neurološka zahvaćenost | |
| Hemolitička anemija | |
| Leukopenija | |
| Trombocitopenija | |
Laboratorijska dijagnostika
- Osnovne pretrage: krvna slika (anemija, leukopenija, trombocitopenija), SE (povećana), CRP (obično normalan; ako je povišen, treba razmotriti infekciju), bubrežne i jetrene funkcije, urin (proteinurija, hematurija, smanjena glomerularna filtracija).
- Imunološki testovi: ANA (pozitivna kod većine bolesnika), anti-dsDNA (specifična za SLE), anti-Sm (specifična, ali niske osjetljivosti), antifosfolipidna protutijela (pri sumnji na antifosfolipidni sindrom – APS), sniženi komplementi (C3, C4, CH50).
Diferencijalna dijagnoza
Stanja kod kojih treba posumnjati na SLE:
- Kod djevojaka u pubertetu s artritisom, povišenom temperaturom i fotosenzitivnim osipom,
- U slučaju kliničke slike idiopatske trombocitopenične purpure (ITP) uz pozitivne ANA,
- Kod nejasne venske tromboze,
- U slučaju koreje ili drugog diskinezičkog sindroma,
- Kod nalaza hiperbilirubinemije u adolescentne djevojke treba razmotriti mogućnost hemolitičke anemije u sklopu SLE.
Liječenje
Nefarmakološko
- Zaštita od UV zračenja.
- Prevencija infekcija (imunizacija, dosljedno liječenje).
- Smanjenje stresa, dovoljan odmor, uravnotežena prehrana.
Farmakološko liječenje
- Hidroksiklorokin: osnovna terapija za sve bolesnike; ima protuupalni i vaskuloprotektivni učinak.
- Imunosupresivna terapija: kortikosteroidi, azatioprin, mikofenolat mofetil, ciklofosfamid, terapija usmjerena na iscrpljivanje B-stanica.
- Simptomatska terapija
- Antikoagulacija: kod antifosfolipidnog sindroma.
- ACE inhibitori: renoprotektivna terapija kod proteinurije
- Potporna terapija: npr. prevencija glukokortikoidima inducirane osteoporoze
Prognoza
SLE je kronična bolest s relapsno-remitentnim tijekom. Glavni čimbenici koji utječu na prognozu su lupusni nefritis i infektivne komplikacije, dok su dugoročno najvažnije kardiovaskularne komplikacije. Pravodobna dijagnoza i odgovarajuće liječenje značajno poboljšavaju prognozu i kvalitetu života bolesnika.
Juvenilni dermatomiozitis
Uvod
Juvenilni dermatomiozitis (JDM) je rijetka autoimuna bolest nepoznate etiologije. U razvoju JDM-a sudjeluju genetski čimbenici, infektivni okidači i UV zračenje. Otprilike 70 % bolesnika ima autoantitijela specifična za miozitis (MSA), kao što su anti-NXP2 ili anti-TIF-1γ, ili antitijela povezana s miozitisom (MAA), koja se mogu javiti i kod drugih sistemskih bolesti.
Klinička slika
Dijagnoza JDM-a temelji se na kombinaciji kliničkih kriterija, laboratorijskih nalaza i pomoćnih pretraga, pri čemu ne postoji specifičan laboratorijski test.
Sistemske manifestacije Do 60 % bolesnika ima opće simptome poput umora, slabosti, povišene temperature, gubitka apetita, gubitka tjelesne težine te promjena u ponašanju (razdražljivost, depresija).
Kožne promjene prisutne su u 100 % bolesnika, a u 73–100 % slučajeva javljaju se već pri prvoj manifestaciji bolesti. Među tipične lezije ubrajaju se heliotropni osip (ljubičasta boja kapaka – image), malarni osip koji prelazi korijen nosa, Gottronove papule na ekstenzornim površinama zglobova (image) i teleangiektazije na kapcima. Kod težih oblika mogu se razviti ulceracije.
Zahvaćenost mišića Zahvaćenost poprečno-prugastih mišića javlja se u 80–100 % bolesnika (izostaje kod amiopatskog oblika JDM-a). Tipična je simetrična slabost proksimalnih mišića gornjih i donjih ekstremiteta, fleksora vrata i trbušnih mišića. Česti su problemi pri ustajanju (Gowersov znak), umor i nespretnost.
Zahvaćenost drugih organa
- Zglobovi: Simetrični poliartritis (6–42 % bolesnika), jutarnja ukočenost, kontrakture.
- Distrofična kalcinoza: Talženje kalcija u potkožnom tkivu i fascijama, često povezano s autoantitijelima anti-NXP2. (image)
- Gastrointestinalni trakt: Rizik od ishemije crijevne stijenke i perforacije, ulceracije oralne sluznice.
- Pluća: Intersticijska pneumopatija s rizikom od plućne hipertenzije.
- Miokard: Srčano zahvaćanje je rijetko kod djece.
Dijagnostika
Dijagnoza JDM-a temelji se na kliničkim i laboratorijskim manifestacijama. Nova klasifikacijska pravila (Klasifikacijski kriteriji za idiopatske upalne miopatije: EULAR/ACR, 2017) svrstavaju bolesnike u tri skupine prema vjerojatnosti bolesti. Rezultat se može jednostavno izračunati putem internetskog kalkulatora: IIM calculator – English version.
Laboratorijske pretrage
- Upalna aktivnost: obično nije izrazito povišena – SE i CRP mogu biti normalni ili blago povišeni.
- Krvna slika: obično unutar normale, ali se može pojaviti leukopenija, Coombs-pozitivna anemija ili trombocitopenija (osobito kod preklapajućeg sindroma sa sistemskim eritemskim lupusom).
- Imunofenotipizacija: povećan broj CD20+ B-limfocita.
- Biokemija: povišeni mišićni enzimi (ALT, AST, LD, CK), povišen mioglobin, povišen von Willebrandov faktor (marker vaskulopatije).
- Imunologija: pozitivna antinuklearna protutijela (ANA), protutijela specifična za miozitis (anti-Jo1, anti-Mi2, anti-SRP, anti-NXP2, anti-MDA5) i protutijela povezana s drugim sistemskim bolestima (anti-dsDNA, anti-Sm, anti-SSA, anti-SSB, anti-U1-RNP). Neka protutijela koreliraju s određenim kliničkim manifestacijama, poput plućnog zahvaćanja ili kalcinoze.
Slikovne i funkcionalne pretrage
- Procjena mišićne snage: pomoću standardiziranih testova kao što su CMAS (Childhood Myositis Assessment Scale) i MMT8 (Manual Muscle Test).
- Magnetska rezonancija mišića: omogućuje prikaz upalnih promjena; MR se koristi za praćenje učinka terapije i odabir odgovarajućeg mišića za biopsiju.
- Kapilaroskopija nokatnog ležišta: otkriva smanjen broj kapilara, njihove strukturne promjene i dezorganizaciju. Nalaz korelira s aktivnošću bolesti.
- Kardiološka obrada: EKG, ehokardiografija i RTG prsnog koša pomažu kod sumnje na srčano ili plućno zahvaćanje.
- Biopsija mišića: izvodi se ciljano iz mišića s najvećim zahvaćanjem prema MR nalazu; pomaže u procjeni prognoze.
- Funkcionalne pretrage pluća: spirometrija i difuzijski kapacitet pluća otkrivaju moguće respiratorne komplikacije.
- CT pluća (HRCT): objektivizira prisutnost i opseg intersticijskih plućnih promjena
Diferencijalna dijagnoza
Važno je razlikovati JDM od drugih bolesti sa sličnim simptomima:
- Kožne bolesti: psorijaza (različita mikroangiopatija u nalazu nokatnog ležišta).
- Neuromišićne bolesti: Duchenneova i Beckerova mišićna distrofija te druge nasljedne miopatije, metaboličke miopatije (Pompeova bolest, poremećaji β-oksidacije masnih kiselina).
- Reumatološke bolesti: juvenilni idiopatski artritis, sistemska sklerodermija, sistemski eritemski lupus, miješana bolest vezivnog tkiva.
- Endokrinopatije: hipotireoza, hipertireoza.
- Infektivne miozitise: virusi (gripa, coxsackie), bakterijska piomiozitisa, trihineloza.
Stanja kod kojih treba posumnjati na JDM
- Kod svakog djeteta s proksimalnom mišićnom slabošću i minimalnim kožnim promjenama
- Kod djece s tipičnim kožnim promjenama, sa ili bez mišićne slabosti
- Kod djece sa povišenim markerima mišićnog oštećenja bez očite mišićne slabosti, uz minimalne ili bez kožnih promjena
Liječenje
Nefarmakološko
- Zaštita od UV zračenja.
- Rehabilitacija usmjerena na uklanjanje kontraktura i jačanje mišića.
- Prevencija aspiracije kod poremećaja gutanja.
Farmakološko
- Imunosupresivna terapija: kortikosteroidi, metotreksat, ciklosporin A
- Imunomodulacijska terapija: intravenski imunoglobulini (IVIG)
- Biološka terapija: rezervirana za rezistentne slučajeve (blokatori TNF-α, anti-CD20).
Prognoza
Zahvaljujući pravodobnom i agresivnom imunosupresivnom liječenju, mortalitet JDM-a smanjen je na 1–2 %. Ipak, dugoročna morbidnost ostaje visoka, a samo 30 % bolesnika postiže remisiju bez potrebe za daljnjom terapijom. Pojavnost kardiomiopatije i intersticijske pneumopatije manja je nego kod odraslih bolesnika s dermatomiozitisom. Za razliku od odraslih, JDM nije povezan s malignitetima. Pravovremena dijagnoza i početak terapije ključni su za prognozu bolesnika s JDM-om.
Tekst pripremio Prokop Šeferna (prokop.seferna@vfn.cz), uglavnom na temelju knjige Dětská revmatologie v praxi, poglavlja 18 Idiopatické zápalové myopatie (Tomáš Dallos, dallos@nudch.eu) i 20 Juvenilní systémový lupus erythematosus (Hana Malcová – Hana.Malcova@fnmotol.cz, Veronika Vargová – veronika.vargova@upjs.sk).









