
Definicija
– Iscjedak krvi iz donjih dišnih putova
– Rijetki, ali ozbiljni simptom kod pedijatrijskih pacijenata
– Može varirati od blagih, samoograničavajućih epizoda do životno ugrožavajućeg plućnog krvarenja koje zahtijeva hitnu intervenciju.
– Mnogo rjeđe nego kod odraslih
– često je pokazatelj ozbiljnog temeljnog poremećaja, uključujući infekcije, urođene anomalije, vaskularne malformacije ili autoimune bolesti
Hemoptiza u pedijatrijskoj reumatologiji
Akutna naspram kronične hemoptize
Akutna hemoptiza
– Iznenadni početak, obično traje od nekoliko sati do nekoliko dana
– Često je povezana s akutnom upalom ili iznenadnom egzacerbacijom temeljnog oboljenja
– Vjerojatnije je da će biti teška i brzo progresivna kod djece, osobito u plućno-bubrežnim sindromima
– Uzroci:
o Difuzno alveolarno krvarenje (DAH): Teška manifestacija sistemskog eritematoznog lupusa (SLE), vaskulitisa povezanog s ANCA (AAV) i Goodpastureovog sindroma (GPS)
o IgA vaskulitis (ranije Henoch-Schönleinova purpura): iznimno rijedak uzrok plućnog krvarenja, ali može biti povezan s teškim oštećenjem bubrega
o Akutni pogoršanja ANCA-povezanog vaskulitisa (AAV) ili lupusne pneumonije.
Kronična hemoptiza
– Perzistentni ili ponavljajući ispljuvak s krvavim prugama tijekom tjedana do mjeseci
– Vjerojatnije zbog kronične upalne bolesti pluća, ponavljajućeg alveolarnog krvarenja ili genetskog poremećaja
– Pedijatrijski pacijenti možda neće uvijek prijaviti blagu hemoptiziju, čime se odgađa dijagnoza
– Uzroci:
o Sindrom COPA: Monogeni autoimuni poremećaj koji se manifestira ponavljajućim alveolarnim krvarenjem i intersticijskom bolešću pluća kod djece.
o Idiopatska plućna hemosideroza (IPH): Kronični uzrok ponovljenih alveolarnih krvarenja, što dovodi do taloženja željeza, anemije i plućne fibroze
o Alveolarno krvarenje povezano s ponavljajućim vaskulitisom, osobito kod relapsirajućeg AAV-a.
Idiopatska plućna hemosideroza (IPH)
– Rijetki pedijatrijski poremećaj karakteriziran ponavljajućim difuznim alveolarnim krvarenjem
– Etiologija ostaje nepoznata, ali su neki slučajevi povezani s autoimunim procesima
– Klinička triada: Ponavljajuća hemoptizija, anemija uzrokovana nedostatkom željeza, difuzni plućni infiltrati
– Dijagnoza:
o CT visoke rezolucije (HRCT): Prikazuje difuzne ground-glass opacitete i talog hemosiderina
o Bronhoalveolarna lavaza (BAL): Prisutnost makrofaga napunjenih hemosiderinom
o Biopsija pluća: Korisna u atipičnim slučajevima
– Liječenje:
o Prva linija: Kortikosteroidi za smanjenje upale
o Imunosupresivi: Rituksimab ili azatioprin u refraktornih slučajeva
o Podržavajuća skrb
Sindrom COPA
– Monogeni autoimuni poremećaj uzrokovan mutacijama u genu COPA (autosomno dominantno)
– Klinička slika: ponavljajuća alveolarna krvarenja, intersticijska bolest pluća, artritis i zahvaćenost bubrega
– Često se javlja u djetinjstvu, s simptomima koji se pojavljuju već u dojenačkoj dobi
– Dijagnoza:
o Genetsko testiranje na mutacije u genu COPA.
o HRCT: Pokazuje intersticijsku bolest pluća i ground-glass opacitete
o BAL: Makrofagi opterećeni hemosiderinom
– Liječenje:
o Prva linija: kortikosteroidi za smanjenje upale
o Imunosupresivi (rituksimab, ciklofosfamid)
o Biološki agensi koji ciljaju IL-6 ili TNF-α
IgA vaskulitis (vidi zasebno poglavlje)
– Najčešći dječji vaskulitis, ali rijetko uzrokuje plućno krvarenje
Sistemski lupus eritematozus i difuzno alveolarno krvarenje (vidi zasebno poglavlje)
– Pediijarski SLE često se prezentira s težim zahvaćanjem organa nego SLE koji se javlja u odraslih.
– Difuzno alveolarno krvarenje (DAH) je rijetko, ali opasno po život.
– Čimbenici rizika:
o Visoka aktivnost bolesti (SLEDAI skora).
o Lupusni nefritis.
o Prisutnost antitijela protiv fosfolipida.
– Dijagnoza SLE:
o ANA (≥1:80 titar) – potreban
o Klinički kriteriji (konstitucionalni, hematološki, neuropsihijatrijski, mukokutani, serozni, mišićno-koštani, bubrežni)
o Imunološki kriteriji
– Dijagnoza DAH:
o HRCT: Difuzne ground-glass opacitete i alveolarne konsolidacije.
o BAL: Hemoragična tekućina s makrofagima opterećenima hemosiderinom
– Liječenje:
o Kortikosteroidi u visokim dozama
o Ciklofosfamid ili rituksimab
o Plasmafereza u teškim slučajevima
Vaskulitis povezan s ANCA kod djece (vidi zasebno poglavlje)
– Uključuje granulomatozu s poliangitisom (GPA), mikroskopski poliangitis (MPA) i eozinofilnu granulomatozu s poliangitisom (EGPA)
– Pediatrijska AAV je agresivna, često se manifestira brzo progresivnim glomerulonefritisom (RPGN) i alveolarnim krvarenjem
– Dijagnoza:
o ANCA serologija (protutijela na PR3/MPO).
o Bubrežna biopsija: Pokazuje pauciimunni nekrotizirajući glomerulonefritis
o Biopsija pluća po potrebi
– Liječenje:
o Indukcijska terapija: kortikosteroidi + ciklofosfamid ili rituksimab.
o Održavanje: azatioprin, mikofenolat mofetil (MMF) ili rituksimab
o Plazmafereza u teškim slučajevima
Goodpastureov sindrom (GPS) u djece
– Izuzetno rijedak u pedijatriji.
– Uzrokovano antitijelima protiv glomerularne bazalne membrane (GBM), što dovodi do alveolarnih krvarenja i brzo progresivnog glomerulonefritisa
– Dijagnoza:
o Testiranje na protutijela protiv bazalne membrane glomerula (GBM).
o Bubrežna biopsija
– Liječenje:
o Plasmafereza
o Kortikosteroidi + ciklofosfamid.
Zaključak
– Pediijatrijska hemoptiza uzrokovana autoimunim bolestima rijetka je, ali opasna po život
– Moraju se isključiti češći uzroci hemoptize
– Pulmonalno-renalni sindromi (AAV, GPS, COPA, SLE) trebaju se pravovremeno prepoznati i agresivno liječiti
– Rana dijagnoza i imunosupresivna terapija ključni su za poboljšanje ishoda.
– Budući smjerovi uključuju ciljane biološke terapije i genetsko testiranje za monogeničke uzroke poput sindroma COPA
Diferencijalna dijagnoza hemoptize u djece:
– Infektivni uzroci
o Bakterijska pneumonija (npr. Staphylococcus aureus, Streptococcus pneumoniae, Klebsiella)
o Tuberkuloza (TB) – primarna ili reaktivacijska TB
o Gljivične infekcije (npr. aspergilij, histoplazmoza, mucormikoza)
o Virusna pneumonija (npr. gripa, RSV, adenovirus)
o Parazitarne infekcije (npr. hidatidoza, paragonimijaza u endemskim područjima)
– Autoimuni i vaskulitični uzroci
o Primarni sistemski vaskulitis
▪ Vaskulitis povezan s ANCA (granulomatoza s poliangiitisom, mikroskopski poliangiitis)
▪ Vaskulitis s IgA – rijetko uključivanje pluća
o Sistemski eritematozni lupus (SLE) – difuzno alveolarno krvarenje, lupusna pneumonitis
o Goodpastureov sindrom (bolest protiv bazalne membrane) – plućno krvarenje i glomerulonefritis
o Idiopatska plućna hemosideroza (IPH) – Ponavljajuće alveolarno krvarenje bez sistemne bolesti
o COPA sindrom – monogeni poremećaj s alveolarnim krvarenjem, artritisom i bubrežnom bolešću
– Kardiovaskularni uzroci
o Kongenitalna srčana bolest, plućne arteriovenske malformacije (AVM) – nasljedna hemoragična telangiektazija (HHT), plućna hipertenzija
– Poremećaji dišnih putova i strukture
o Udisanje stranog tijela, bronhiectazija, traheobronhijalne malformacije, neoplazma (rijetko)
– Trauma i iatrogenski uzroci
– Hematološki poremećaji i poremećaji zgrušavanja
o Trombocitopenija, hemofilija, koagulopatija (npr. sindromi diseminirane intravaskularne koagulacije)
– Okolišni i toksični uzroci
Difuzno alveolarno krvarenje zbog vaskulitisa
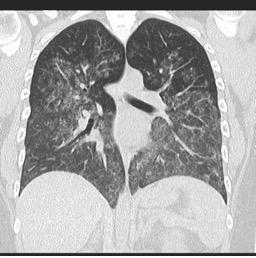
Izvor: radiopaedia.org
Tekst pripremila Nikol Husáková (nikol.husakova@vfn.cz), na temelju sljedećih izvora:
- Laya BF, Concepcion NF. Hemoptysis in children: Imaging evaluation. Pediatr Radiol. 2007;37(12):1211–1223. doi:10.1007/s00247-007-0609-6
- Weiss PF. Pediatric vasculitis. Pediatr Clin North Am. 2012;59(2):407–423. doi:10.1016/j.pcl.2012.03.005
- Kitching AR, Anders HJ, Basu N, Brouwer E, Gordon J, Jayne DR, et al. ANCA-associated vasculitis. Nat Rev Dis Primers. 2020;6(1):71. doi:10.1038/s41572-020-0204-y
- Tanaka C, Benseler SM. Systemic lupus erythematosus in children and adolescents. Pediatr Clin North Am. 2017;64(2):339–361. doi:10.1016/j.pcl.2016.11.008
- Green RJ, Ruoss SJ, Kraft SA, Berry GJ, Raffin TA. Idiopathic pulmonary hemosiderosis in children: Diagnostic criteria, management, and outcome. Eur Respir J. 2001;17(3):496–501. doi:10.1183/09031936.01.17304960
- Griese M, Kabra SK, Tan HL. Pulmonary hemorrhage in children: Diagnostic workup and therapeutic approaches. Paediatr Respir Rev. 2011;12(3):231–238. doi:10.1016/j.prrv.2011.03.005








