Системний червоний вовчак (СЧВ)
Системний червоний вовчак (СЧВ) — це хронічне автоімунне захворювання, яке характеризується ураженням багатьох органів і систем, вторинним васкулітом і утворенням автоантитіл. Хвороба переважно вражає жінок репродуктивного віку, але може зустрічатися також у дітей і чоловіків. Приблизно 10 % пацієнтів мають позитивний сімейний анамнез.
Епідеміологія
СЧВ є рідкісним захворюванням у дитячому віці, з річною захворюваністю 0,3–2,5 на 100 000 дітей до 18 років і поширеністю 1,1–9,7 на 100 000 дітей. У дорослих показник становить 1–25 на 100 000. Частіше зустрічається серед осіб афроамериканського та азійського походження. Співвідношення жінок до чоловіків — 5:1 у дитячому віці та до 9:1 у дорослих.
Етіологія та патогенез
СЧВ розвивається на основі генетичної схильності, гормональних впливів та факторів довкілля, які призводять до порушення імунологічної толерантності.
Діагностика
Діагноз СЧВ ґрунтується на клінічних проявах і лабораторних дослідженнях. Класифікаційні критерії включають поєднання клінічних та імунологічних ознак. Для встановлення діагнозу пацієнт повинен мати щонайменше чотири критерії, з яких принаймні один клінічний і один імунологічний, або гістологічно підтверджений вовчаковий нефрит у присутності автоантитіл (антинуклеарних або анти–подвійноспіральної ДНК) (див. таблицю Класифікаційні критерії СЧВ: SLICC 2012).
Клінічні прояви
Клінічні прояви СЧВ можуть варіювати від легких до тяжких і часто бувають малопомітними на початку. Характерною особливістю є періодичне ураження різних органних систем у різний час протягом місяців або навіть років.
- Неспецифічні прояви: Часто присутні на початку захворювання: субфебрильна або висока температура, втрата ваги, відсутність апетиту, втома, генералізована лімфаденопатія.
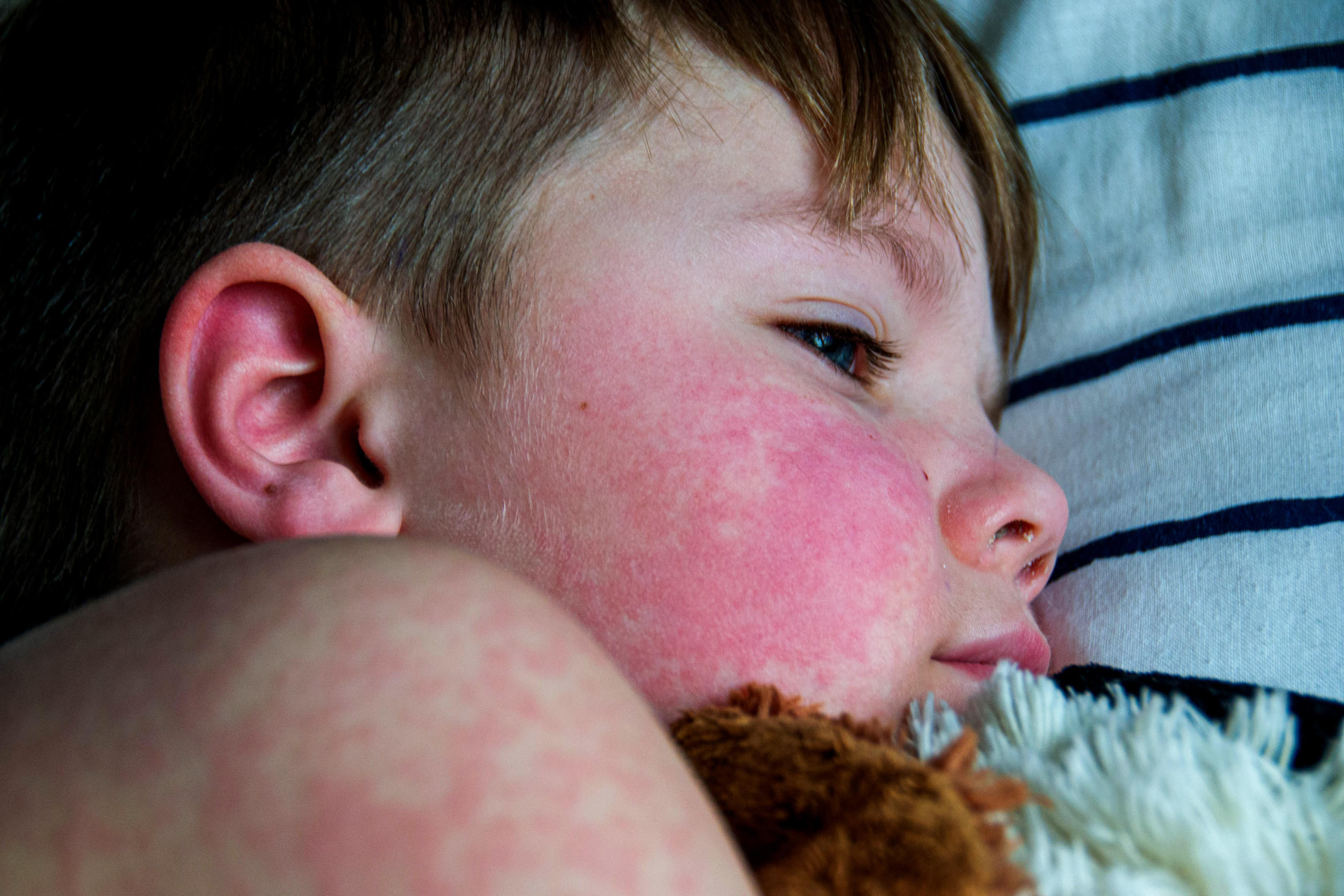
- Шкірні: Метеликоподібний висип (image), фоточутливість (image), виразки, дискоїдний висип, вовчаковий панікуліт, перніо-вовчак (image)
- Слизові: Виразки у ротовій (image) і носовій порожнинах
- М’язово-скелетні: Симетричний неерозивний поліартрит, міалгія, проксимальна м’язова слабкість, асептичний некроз кістки.
- Ниркові: Вовчаковий нефрит (протеїнурія, гематурія, еритроцитарні циліндри).
- Нейропсихіатричні: Спостерігаються у 20–50 % дітей. Головний біль, судоми, гострі сплутані стани, нейропатії, мієліт, дискінетичні розлади (хорея, тремор, паркінсонізм), депресія. Нормальне МРТ головного мозку не виключає нейропсихіатричний вовчак.
- Гематологічні: Гемолітична анемія, лейкопенія, тромбоцитопенія, підвищений ризик венозних і артеріальних тромбозів і тромбоемболічних ускладнень у присутності антифосфоліпідних антитіл.
- Кардіоваскулярні: Перикардит, міокардит, інфаркт міокарда.
- Легеневі: Плеврит, гострий і хронічний пневмоніт, легенева гіпертензія, гостра легенева кровотеча аж до загрозливого для життя крововиливу.
- Шлунково-кишкові: Сильний біль у животі може свідчити про небезпечні ускладнення, як-от перитоніт, васкуліт або панкреатит. Біль у животі з діареєю та гіпоальбумінемією може вказувати на ентеропатію з втратою білка.
- Очні: Ретинальний васкуліт, субретинальний набряк, неврит зорового нерва.
- Ендокринні порушення: Автоімунний тиреоїдит, стероїд-індукований діабет, затримка статевого дозрівання.
- Синдром активації макрофагів
| SLICC 2012 – Класифікаційні критерії системного червоного вовчакаДля діагнозу СЧВ має бути присутнім щонайменше один клінічний і один імунологічний критерій, загалом не менше чотирьох критеріїв, або гістологічно підтверджений вовчаковий нефрит у присутності позитивних ANA або анти–dsDNA антитіл. | |
| Клінічні критерії | Імунологічні критерії |
| Гострий шкірний вовчак | ANA |
| Хронічний шкірний вовчак | Анти-ДНК |
| Виразки у роті або носі | Анти-Sm |
| Нерубцева алопеція | Антифосфоліпідні антитіла |
| Артрит | Зниження комплементу (C3, C4, CH50) |
| Серозит | Позитивний прямий тест Кумбса |
| Ураження нирок | |
| Неврологічні прояви | |
| Гемолітична анемія | |
| Лейкопенія | |
| Тромбоцитопенія | |
Лабораторна діагностика
- Основні аналізи: Загальний аналіз крові (анемія, лейкопенія, тромбоцитопенія), ШОЕ (підвищена), CRP (зазвичай нормальний; якщо підвищений, потрібно виключити інфекцію), функціональні тести нирок і печінки, аналіз сечі (протеїнурія, гематурія, зниження клубочкової фільтрації).
- Імунологічні дослідження: ANA (позитивні у більшості пацієнтів), анти-dsDNA (специфічні для СЧВ), анти-Sm (специфічні, але з низькою чутливістю), антифосфоліпідні антитіла (при підозрі на антифосфоліпідний синдром, АФС), знижений рівень комплементу (C3, C4, CH50).
Диференційна діагностика
Випадки, коли варто запідозрити СЧВ:
- У дівчат-підлітків із артритом, гарячкою та фоточутливим висипом.
- При ідіопатичній тромбоцитопенічній пурпурі (ІТП) з позитивним ANA.
- При незрозумілій венозній тромбозі.
- У пацієнтів із хореєю або іншими дискінетичними синдромами.
- У дівчат-підлітків із гіпербілірубінемією — варто враховувати можливість гемолітичної анемії, пов’язаної зі СЧВ.
Лікування
Нефармакологічне
- Захист від ультрафіолетового випромінювання.
- Профілактика інфекцій (вакцинація, адекватне лікування).
- Зменшення стресу, достатній відпочинок, збалансоване харчування.
Фармакологічне
- Гідроксихлорохін: Основна терапія для всіх пацієнтів, має протизапальну та судинопротекторну дію.
- Імуносупресивна терапія: Кортикостероїди, азатіоприн, мікофенолат мофетил, циклофосфамід, терапія зменшення кількості В-клітин.
- Симптоматичне лікування
- Антикоагулянти: При антифосфоліпідному синдромі.
- Інгібітори АПФ: Ренопротекторна терапія при протеїнурії.
- Підтримувальна терапія: Наприклад, профілактика остеопорозу, індукованого глюкокортикоїдами.
Прогноз
СЧВ — це хронічне захворювання з рецидивуючим перебігом. Основними факторами, що впливають на прогноз, є вовчаковий нефрит і можливі інфекційні ускладнення; у довгостроковій перспективі — серцево-судинні ураження. Своєчасна діагностика та адекватне лікування значно покращують прогноз і якість життя пацієнтів.
Ювенільний дерматоміозит (JDM)
Вступ
Ювенільний дерматоміозит (JDM) — це рідкісне автоімунне захворювання невідомої етіології. На його розвиток впливають генетичні фактори, інфекційні тригери та ультрафіолетове випромінювання. Приблизно 70 % пацієнтів мають специфічні для міозиту антитіла (MSA), такі як anti-NXP2 або anti-TIF-1γ, або антитіла, пов’язані з міозитом (MAA), які також зустрічаються при інших системних хворобах.
Клінічна картина
Діагностика JDM ґрунтується на поєднанні клінічних критеріїв, лабораторних показників і додаткових обстежень; не існує жодного специфічного лабораторного тесту.
Системні прояви До 60 % пацієнтів мають загальні симптоми, такі як втома, слабкість, лихоманка, втрата апетиту, схуднення та зміни поведінки (дратівливість, депресія).
Шкірні прояви Присутні у 100 % пацієнтів, у 73–100 % випадків уже під час першої маніфестації захворювання. Типові ураження включають геліотропний висип (фіолетове забарвлення повік – image), малярний висип, який переходить через перенісся, папули Готтрона на розгинальних поверхнях суглобів (image) і телеангіектазії на повіках. У тяжких випадках можуть з’являтися виразки.
Ураження м’язів Ураження поперечно-смугастих м’язів спостерігається у 80–100 % пацієнтів (відсутнє при аміопатичній формі JDM). Характерною ознакою є симетрична слабкість проксимальних м’язів верхніх і нижніх кінцівок, згиначів шиї та черевних м’язів. Частими є труднощі при вставанні (ознака Говерса), втомлюваність і незграбність.
Ураження інших органів
- Суглоби: Симетричний поліартрит (6–42 % пацієнтів), ранкова скутість, контрактури.
- Дистрофічний кальциноз: Відкладення кальцію у підшкірній клітковині та фасціях, часто пов’язане з антитілами anti-NXP2. (image)
- Шлунково-кишковий тракт: Ризик ішемії кишкової стінки та перфорації, виразки слизової оболонки рота.
- Легені: Інтерстиціальна пневмонія з ризиком легеневої гіпертензії.
- Міокард: Ураження серця в дітей трапляється рідко.
Діагностика
Діагноз JDM ґрунтується на клінічних і лабораторних проявах. Нові класифікаційні критерії (Classification Criteria for Idiopathic Inflammatory Myopathies: EULAR/ACR, 2017) розподіляють пацієнтів на три групи залежно від ймовірності захворювання. Розрахунок балів можна легко виконати за допомогою онлайн-калькулятора: IIM calculator – English version.
Лабораторні дослідження
- Запальна активність: Зазвичай незначно підвищена — ШОЕ та CRP можуть бути нормальними або помірно збільшеними.
- Загальний аналіз крові: Переважно в нормі, але можлива лейкопенія, позитивна проба Кумбса або тромбоцитопенія (особливо при поєднанні із системним червоним вовчаком).
- Імунофенотипування: Підвищена кількість CD20+ В-лімфоцитів.
- Біохімія: Підвищення рівнів м’язових ферментів (АЛТ, АСТ, ЛДГ, КК), міоглобіну, фактора Віллебранда (маркер васкулопатії).
- Імунологія: Позитивні антинуклеарні антитіла (ANA), антитіла, специфічні для міозиту (anti-Jo1, anti-Mi2, anti-SRP, anti-NXP2, anti-MDA5), та антитіла, асоційовані з іншими системними хворобами (anti-dsDNA, anti-Sm, anti-SSA, anti-SSB, anti-U1-RNP). Деякі антитіла корелюють із певними клінічними проявами, такими як ураження легень або кальциноз.
Інструментальні та функціональні дослідження
- Оцінка м’язової сили: Використання стандартизованих тестів, таких як CMAS (Childhood Myositis Assessment Scale) і MMT8 (Manual Muscle Test).
- Магнітно-резонансна томографія (МРТ) м’язів: Дозволяє візуалізувати запальні зміни. Використовується для моніторингу ефективності лікування та вибору м’яза для біопсії.
- Капіляроскопія нігтьових лож: Виявляє зменшення кількості капілярів, їх структурні зміни та дезорганізацію. Результати корелюють з активністю захворювання.
- Кардіологічне обстеження: ЕКГ, ехокардіографія та рентген грудної клітки можуть допомогти при підозрі на ураження серця або легень.
- Біопсія м’яза: Проводиться вибірково з м’яза, який найбільше уражений за даними МРТ; допомагає у визначенні прогнозу.
- Функціональні тести легень: Спірометрія та вимірювання дифузійної здатності легень допомагають виявити дихальні ускладнення.
- Комп’ютерна томографія (HRCT): Дає можливість об’єктивно оцінити наявність і ступінь інтерстиціальних змін у легенях.
Диференційна діагностика
Важливо відрізняти JDM від інших захворювань із подібними симптомами:
- Шкірні хвороби: Псоріаз (інша мікроангіопатія при дослідженні нігтьових лож).
- Нейром’язові захворювання: М’язова дистрофія Дюшенна і Беккера та інші спадкові міопатії, метаболічні міопатії (хвороба Помпе, порушення β-оксидації жирних кислот).
- Ревматологічні захворювання: Ювенільний ідіопатичний артрит, системна склеродермія, системний червоний вовчак, змішане захворювання сполучної тканини.
- Ендокринопатії: Гіпотиреоз, гіпертиреоз.
- Інфекційні міозити: Віруси (грип, коксакі), бактеріальний піоміозит, трихінельоз.
Ситуації, коли слід запідозрити JDM
- У кожної дитини з проксимальною м’язовою слабкістю та мінімальними шкірними проявами.
- У дітей із типовими шкірними змінами з наявністю або без м’язової слабкості.
- У дітей із підвищеними маркерами ураження м’язів без очевидної м’язової слабкості та з мінімальними або відсутніми шкірними змінами.
Лікування
Нефармакологічне
- Захист від ультрафіолетового випромінювання.
- Реабілітація, спрямована на усунення контрактур і зміцнення м’язів.
- Профілактика аспірації при порушеннях ковтання.
Фармакологічне
- Імуносупресивна терапія: Кортикостероїди, метотрексат, циклоспорин A.
- Імуномодулююча терапія: Внутрішньовенні імуноглобуліни (IVIG).
- Біологічна терапія: Використовується при резистентних випадках (блокатори TNF-α, anti-CD20).
Прогноз
Завдяки ранньому та агресивному імуносупресивному лікуванню смертність при JDM знизилася до 1–2 %. Проте довгострокова захворюваність залишається високою, і лише близько 30 % пацієнтів досягають ремісії без подальшої терапії. Частота кардіоміопатії та інтерстиціальної пневмонії нижча, ніж у дорослих із дерматоміозитом. На відміну від дорослих, JDM не пов’язаний із онкологічними захворюваннями. Своєчасна діагностика та початок лікування мають вирішальне значення для прогнозу пацієнтів.
Текст підготував Прокоп Шеферна (prokop.seferna@vfn.cz), переважно на основі книги Dětská revmatologie v praxi, розділи 18 Idiopatické zápalové myopatie (Томаш Даллош, dallos@nudch.eu) та 20 Juvenilní systémový lupus erythematosus (Гана Малцова – Hana.Malcova@fnmotol.cz, Вероніка Варгова – veronika.vargova@upjs.sk).









