
Визначення
– Відхаркування крові з нижніх дихальних шляхів
– Рідкісний, але серйозний симптом у педіатричних пацієнтів
– Може варіюватися від легких, самообмежених епізодів до небезпечної для життя легеневої кровотечі, що вимагає невідкладного втручання.
– Набагато рідше, ніж у дорослих
– Часто є ознакою серйозного основного захворювання, включаючи інфекції, вроджені аномалії, вади розвитку судин або аутоімунні захворювання
Кровохаркання в дитячій ревматології
Гостра та хронічна кровохаркання
Гостра кровохаркання
– Раптовий початок, зазвичай триває від кількох годин до кількох днів
– Часто пов’язана з гострим запаленням або раптовим загостренням основного захворювання
– Більш ймовірно, що буде важким і швидко прогресуватиме у дітей, особливо при легенево-ниркових синдромах
– Причини
o Дифузна альвеолярна геморагія (ДАГ): важке прояв системного червоного вовчака (СЧВ), ANCA-асоційованого васкуліту (ААВ) та синдрому Гудпастура (GPS)
o IgA-васкуліт (раніше — пурпура Геноха-Шенлейна): надзвичайно рідкісна причина легеневої кровотечі, але може бути пов’язана з тяжким ураженням нирок
o Гострі загострення ANCA-асоційованого васкуліту (AAV) або вовчакового пневмоніту.
Хронічна кровохаркання
– Постійне або періодичне виділення мокротиння з домішками крові протягом тижнів або місяців
– Більш ймовірно, що це спричинено хронічним запальним захворюванням легенів, рецидивуючим альвеолярним крововиливом або генетичним розладом
– Діти не завжди повідомляють про легку кровохаркання, що затримує діагностику
– Причини:
o Синдром COPA: моногенне аутоімунне захворювання, що супроводжується рецидивуючими альвеолярними кровотечами та інтерстиціальною хворобою легень у дітей.
o Ідіопатична легенева гемосидероз (IPH): хронічна причина рецидивуючої альвеолярної кровотечі, що призводить до відкладення заліза, анемії та легеневого фіброзу
o Рецидивуючі альвеолярні кровотечі, пов’язані з васкулітом, особливо при рецидивуючому ААВ.
Ідіопатичний легеневий гемосидероз (ІПЛ)
– Рідкісне педіатричне захворювання, що характеризується рецидивуючими дифузними альвеолярними кровотечами
– Етіологія залишається невідомою, але деякі випадки пов’язані з аутоімунними процесами
– Клінічна тріада: рецидивуюча кровохаркання, залізодефіцитна анемія, дифузні легеневі інфільтрати
– Діагностика
o КТ високої роздільної здатності (HRCT): виявляє дифузні матові затінення та відкладення гемосидерину
o Бронхоальвеолярний лаваж (БАЛ): наявність макрофагів, насичених гемосидерином
o Біопсія легенів: корисна в атипових випадках
– Лікування
o Перша лінія: кортикостероїди для зменшення запалення
o Імуносупресанти: ритуксимаб або азатіоприн у рефрактерних випадках
o Підтримуюча терапія
Синдром COPA
– Моногенне аутоімунне захворювання, спричинене мутаціями в гені COPA (аутосомно-домінантне)
– Клінічна картина: рецидивуючі альвеолярні кровотечі, інтерстиціальна хвороба легень, артрит та ураження нирок
– Часто зустрічається у дітей, симптоми з’являються вже в дитинстві
– Діагностика
o Генетичне тестування на мутації COPA.
o ВРКТ: виявляє інтерстиціальну хворобу легень та матові затінення
o БАЛ: макрофаги, насичені гемосидерином
– Лікування
o Перша лінія: кортикостероїди для зменшення запалення
o Імуносупресанти (ритуксимаб, циклофосфамід)
o Біологічні агенти, що діють на IL-6 або TNF-α
IgA-васкуліт (див. окремий розділ)
– Найпоширеніший педіатричний васкуліт, але рідко викликає легеневу кровотечу
Системний червоний вовчак і дифузна альвеолярна кровотеча (див. окремий розділ)
– Дитячий СЧВ часто супроводжується більш тяжким ураженням органів, ніж СЧВ у дорослих.
– Дифузна альвеолярна кровотеча (ДАК) є рідкісним, але небезпечним для життя станом.
– Фактори ризику:
o Висока активність захворювання (оцінка за шкалою SLEDAI).
o Вовчаковий нефрит.
o Наявність антифосфоліпідних антитіл.
– Діагноз СЧВ:
o ANA (титр ≥1:80) – обов’язково
o Клінічні критерії (конституційні, гематологічні, нейропсихіатричні, шкірно-слизові, серозні, опорно-рухові, ниркові)
o Імунологічні критерії
– Діагностика ДАГ:
o HRCT: дифузні матові затінення та альвеолярна консолідація.
o БАЛ: геморагічна рідина з макрофагами, насиченими гемосидерином
– Лікування
o Високі дози кортикостероїдів
o Циклофосфамід або ритуксимаб
o Плазмаферез у важких випадках
АНКА-асоційований васкуліт у дітей (див. окремий розділ)
– Включає гранулематоз з поліангіїтом (GPA), мікроскопічний поліангіїт (MPA) та еозинофільний гранулематоз з поліангіїтом (EGPA)
– Педіатричний AAV є агресивним, часто проявляється швидко прогресуючим гломерулонефритом (RPGN) та альвеолярною кровотечею
– Діагностика:
o Серологія ANCA (антитіла PR3/MPO).
o Біопсія нирки: виявляє пауціімунний некротичний гломерулонефрит
o Біопсія легенів, якщо необхідно
– Лікування
o Індукційна терапія: кортикостероїди + циклофосфамід або ритуксимаб.
o Підтримуюча терапія: азатіоприн, мікофенолат мофетил (MMF) або ритуксимаб
o Плазмаферез у важких випадках
Синдром Гудпасчера (GPS) у дітей
– Вкрай рідкісний у педіатрії.
– Викликається антитілами до гломерулярної базальної мембрани (GBM), що призводить до альвеолярної кровотечі та швидко прогресуючого гломерулонефриту
– Діагностика:
o Тестування на антитіла до ГБМ.
o Біопсія нирки
– Лікування
o Плазмаферез
o Кортикостероїди + циклофосфамід.
Висновок
– Дитяча кровохаркання, спричинена аутоімунними захворюваннями, є рідкісним, але небезпечним для життя явищем.
– Необхідно виключити більш поширені причини кровохаркання
– Легочно-ниркові синдроми (ААВ, ГПС, КОПА, СЧВ) слід своєчасно розпізнавати та агресивно лікувати
– Для поліпшення результатів лікування вирішальне значення мають рання діагностика та імуносупресивна терапія.
– Майбутні напрямки включають цільові біологічні терапії та генетичний скринінг на моногенні причини, такі як синдром COPA
Диференціальна діагностика кровохаркання у дітей:
– Інфекційні причини
o Бактеріальна пневмонія (наприклад, Staphylococcus aureus, Streptococcus pneumoniae, Klebsiella)
o Туберкульоз (ТБ) – первинний або реактивований ТБ
o Грибкові інфекції (наприклад, аспергільоз, гістоплазмоз, мукомікоз)
o Вірусна пневмонія (наприклад, грип, РСВ, аденовірус)
o Паразитарні інфекції (наприклад, гідатидоз, парагонімоз в ендемічних районах)
– Аутоімунні та васкулітичні причини
o Первинний системний васкуліт
▪ ANCA-асоційований васкуліт (гранулематоз з поліангіїтом, мікроскопічний поліангіїт)
▪ IgA-васкуліт – рідкісне ураження легень
o Системний червоний вовчак (СЧВ) – дифузна альвеолярна кровотеча, вовчаковий пневмоніт
o Синдром Гудпастура (анти-GBM захворювання) – легенева кровотеча та гломерулонефрит
o Ідіопатичний гемосидероз легень (ІГЛ) – рецидивуюча альвеолярна кровотеча без системного захворювання
o Синдром COPA – моногенне захворювання, що супроводжується альвеолярною кровотечею, артритом та нирковою недостатністю
– Серцево-судинні причини
o Вроджені вади серця, артеріовенозні мальформації (АВМ) легень – спадкова геморагічна телеангіектазія (ГГТ), легенева гіпертензія
– Аномалії дихальних шляхів та структурні аномалії
o Аспірація стороннього тіла, бронхоектазія, мальформації трахеобронхіального дерева, новоутворення (рідко)
– Травми та ятрогенні причини
– Гематологічні та коагуляційні розлади
o Тромбоцитопенія, гемофілія, коагулопатія (наприклад, синдроми дисемінованого внутрішньосудинного згортання)
– Екологічні та токсичні причини
Дифузна альвеолярна кровотеча внаслідок васкуліту
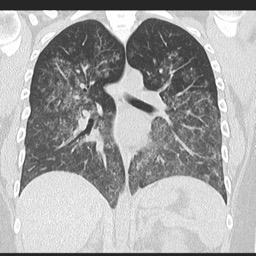
Джерело: radiopaedia.org
Текст підготовлено Ніколь Хусаковою (nikol.husakova@vfn.cz) на основі таких джерел:
- Laya BF, Concepcion NF. Hemoptysis in children: Imaging evaluation. Pediatr Radiol. 2007;37(12):1211–1223. doi:10.1007/s00247-007-0609-6
- Weiss PF. Pediatric vasculitis. Pediatr Clin North Am. 2012;59(2):407–423. doi:10.1016/j.pcl.2012.03.005
- Kitching AR, Anders HJ, Basu N, Brouwer E, Gordon J, Jayne DR, et al. ANCA-associated vasculitis. Nat Rev Dis Primers. 2020;6(1):71. doi:10.1038/s41572-020-0204-y
- Tanaka C, Benseler SM. Systemic lupus erythematosus in children and adolescents. Pediatr Clin North Am. 2017;64(2):339–361. doi:10.1016/j.pcl.2016.11.008
- Green RJ, Ruoss SJ, Kraft SA, Berry GJ, Raffin TA. Idiopathic pulmonary hemosiderosis in children: Diagnostic criteria, management, and outcome. Eur Respir J. 2001;17(3):496–501. doi:10.1183/09031936.01.17304960
- Griese M, Kabra SK, Tan HL. Pulmonary hemorrhage in children: Diagnostic workup and therapeutic approaches. Paediatr Respir Rev. 2011;12(3):231–238. doi:10.1016/j.prrv.2011.03.005








