
Wprowadzenie
Przewlekłe nawracające wieloogniskowe zapalenie kości i szpiku (CRMO) należy do spektrum chorób charakteryzujących się przewlekłym niebakteryjnym zapaleniem kości i jest klasyfikowane jako choroba autoimmunologiczna ze względu na przypuszczalną predyspozycję genetyczną i zaangażowane mechanizmy immunologiczne.
Epidemiologia
Jest to rzadkie schorzenie, którego dokładna częstość występowania nie jest znana. Występuje częściej w dzieciństwie niż w wieku dorosłym (w wieku 7–12 lat, 2–4 razy częściej u dziewcząt). W przypadku młodszych dzieci należy również wziąć pod uwagę niezwykle rzadkie osteitisy uwarunkowane genetycznie (np. w ramach zespołu DIRA). U dorosłych częściej wiąże się z objawami skórnymi (np. zespół SAPHO – synovitis, acne, pustulosis, hyperostosis, osteitis).
Etiopatogeneza
Dokładna etiologia nie jest znana i zakłada się obecność komponentu genetycznego. W patogenezie zapalenia kości prawdopodobnie występuje nieprawidłowa odpowiedź leukocytów neutrofilowych i zwiększona produkcja IL-1β (niezależna od inflamasomu). CRMO jest etiopatogenetycznie zbliżone do innych chorób: spondyloartropatii (może w nią przechodzić), łuszczycy, pustulozy dłoniowo-podeszwowej i przewlekłego zapalenia jelit.
Obraz kliniczny
Obraz kliniczny ma przebieg przewlekły lub częściej zmienny, a aktywność choroby przeplata się z remisją. Nie istnieją zatwierdzone kryteria diagnostyczne, biomarkery diagnostyczne ani dokładna definicja choroby nieaktywnej/remisji. Jest to diagnoza per exclusionem oparta na objawach klinicznych, badaniach obrazowych i ewentualnie biopsji kości.
Do głównych objawów klinicznych należy zlokalizowany ból kości, któremu czasami towarzyszy obrzęk przylegających tkanek miękkich i gorączka. Może występować zapalenie błony maziowej dystalnie od dotkniętej kości.
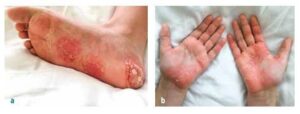
Inne objawy to około 25% przypadków pustułozy dłoniowo-podeszwowej (patrz rysunek nr 1), a u nastolatków i młodych dorosłych może występować wyraźne trądzik pustułowy (zespół SAPHO).
Najczęściej zajęte są przynasady kości długich, obojczyk, trzon kręgów i miednica (patrz rysunek nr 2). Liczba zmian kostnych jest zmienna (czasami tylko pojedyncze ognisko, częściej wielokrotne). Czasami bezobjawowe zmiany wykrywa scyntygrafia kości lub rezonans magnetyczny całego ciała (WB MRI).
Badania
Do podstawowych badań należą badania laboratoryjne, metody obrazowania i biopsja kości.
W badaniach laboratoryjnych mogą, ale nie muszą być widoczne oznaki aktywności zapalnej (FW, CRP, leukocytoza). Nie musi być również powiązania z HLA B27
Podstawowym badaniem jest natywne RTG obszarów objawowych (patrz rys. 3) uzupełnione badaniem rezonansem magnetycznym i/lub tomografią komputerową.
Optymalnym obrazowaniem jest rezonans magnetyczny całego ciała (WB MRI), który wykrywa bezobjawowe ogniska i obrazuje zmiany pozakostne (zapalenie mięśni, zapalenie błony maziowej).
Do dalszych badań można zaliczyć również scyntygrafię kości, która obrazuje podane radiofarmaceutyki proporcjonalnie do intensywności metabolizmu i ukrwienia.
Biopsję kości wskazujemy zwłaszcza w przypadku procesu monofokalnego lub atypowej choroby, aby wykluczyć inną (nowotworową, infekcyjną) etiologię. Odpowiednie miejsce wybiera się na podstawie wyników badań obrazowych. Typowy wynik zależy od czasu trwania zmiany.
Diagnostyka różnicowa
Diagnostyka różnicowa obejmuje infekcyjne zapalenie kości i szpiku (bakteryjne, prątkowe, grzybicze), guzy kości i przerzuty (pierwotny chłoniak śródkostny, osteosarcoma, mięsak Ewinga, białaczka, neuroblastoma), łagodne zmiany kostne (osteoid osteoma i osteoblastoma), histiocytoza z komórek Langerhansa, choroba Rosai-Dorfmana, łuszczycowe zapalenie stawów, spondyloartropatia i hipofosfatemia.
Leczenie
Lekiem pierwszego wyboru są niesteroidowe leki przeciwreumatyczne. W przypadku ich niewystarczającej skuteczności dodajemy kortykoterapię (krótkotrwałą, w przypadku zaostrzeń), bisfosfoniany (zwłaszcza pamidronian, zalecany szczególnie w przypadku zajęcia kręgosłupa) oraz leczenie biologiczne (zwłaszcza blokada TNF-α).
Rokowanie
Rokowanie jest zmienne, choroba ma zazwyczaj przebieg z przejściowymi zaostrzeniami i remisjami o różnej długości. Najpoważniejszym czynnikiem prognostycznym jest zajęcie kręgosłupa.
Załącznik: ilustracje
Zdjęcie nr 1
Pustuloza dłoniowo-podeszwowa u pacjentki z CRMO
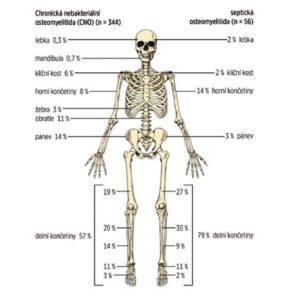
Zdjęcie nr 2
Porównanie rozmieszczenia ognisk kostnych w badaniu MR dzieci z CRMO i septycznym zapaleniem kości (według Schnabel et al., 2016)
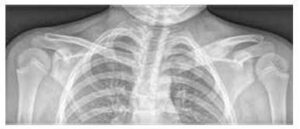
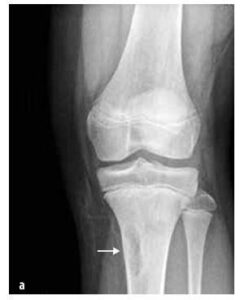
Ilustracja nr 3
Rozszerzenie i zmiany osteolityczne środkowego końca lewej obojczyka oraz obrzęk tkanek miękkich na zdjęciu RTG
Septyczne zapalenie stawów i zapalenie kości
Wprowadzenie
Septyczne zapalenie stawów i osteomyelitis są STANAMI OSTRYMI w reumatologii dziecięcej ze względu na ryzyko powikłań septycznych i nieodwracalnego uszkodzenia stawu lub kości. Chodzi o obecność żywych bakterii w jamie stawowej (septyczne zapalenie stawów) lub kości (osteomyelitis). Mogą występować osobno lub razem. Obraz kliniczny zależy od wieku dziecka i zjadliwości mikroorganizmu.
Epidemiologia i etiopatogeneza
Najczęściej dotyka małe dzieci w wieku 2–5 lat. Całkowita zapadalność wynosi 10–20 przypadków na 100 tysięcy dzieci rocznie. Najczęściej powstaje w wyniku rozsiewu krwiopochodnego z innego ogniska (drogi oddechowe, okolice laryngologiczne, infekcje skóry) oraz bezpośredniego przeniesienia (np. głęboka rana, uraz, operacja).
Najczęstsze patogeny powodujące infekcje stawów i kości u dzieci
| Wiek | Mikroorganizm |
| < 12 miesięcy | Staphylococcus aureus noworodki: paciorkowce grupy B, pałeczki G |
| 1–5 lat | Staphylococcus aureus, paciorkowce grupy A, pneumokoki, Haemophilus influenzae, Kingella kingae |
| 5–12 lat | Staphylococcus aureus, paciorkowce grupy A |
| 12–18 lat | Staphylococcus aureus, pneumokoki, paciorkowce grupy A, Neisseria gonorrhoeae |
| w przypadku anemii sierpowatej, niedoborów odpornościowych Salmonella |
Septyczne zapalenie stawów występuje w 50% przypadków przed ukończeniem drugiego roku życia, a w 75% przypadków dotyczy stawów kończyn dolnych (kolano > biodro > kostka) (patrz rys. 4). Osteomyelitis najczęściej występuje w metafizie.
Czynniki kliniczne pozwalające przewidzieć wystąpienie septycznego zapalenia stawów (na podstawie Kocher et al., 1999) to gorączka (> 38,5 °C), niemożność stanięcia lub ból podczas biernego ruchu stawem, FW > 40 mm/h i liczba leukocytów (> 12 x 109 ). Im więcej spełnionych czynników, tym większe prawdopodobieństwo wystąpienia choroby.
Obraz kliniczny – typowe objawy
Typowy obraz kliniczny obejmuje ostry początek i szybki przebieg (od kilku godzin do kilku dni) z objawami ogólnymi (gorączka, zmęczenie).
Zawsze konieczne jest przeprowadzenie ogólnego badania klinicznego (całego układu ruchu). Najczęściej dotyczy to jednego miejsca. W przypadku wieloogniskowego zajęcia należy rozważyć niedobór odporności, a w przypadku zajęcia wielu kręgów podejrzewać gruźlicę i przerzuty.
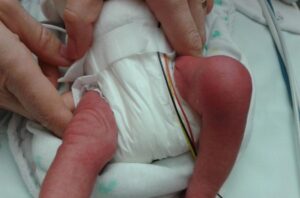
O infekcji kości lub stawu myślimy u dziecka z nagłym rozwojem: gorączką, niewyjaśnionym utykaniem i/lub nieprawidłowym ułożeniem kończyny, odmową używania kończyny, ograniczeniem zakresu ruchu, bólem mięśniowo-szkieletowym ± miejscowym bólem przy palpacji stawu lub kości oraz obrzękiem z zaczerwienieniem (patrz rys. 4). CAVE małe dzieci nie potrafią precyzyjnie zlokalizować bólu (np. ból przeniesiony z biodra do okolicy kolana).
Obraz kliniczny – sytuacje szczególne
Do sytuacji szczególnych należą infekcje u noworodków i niemowląt, infekcje specyficzne, podostra i przewlekła osteomyelitis, spondylodiscitis i ropne zapalenie stawu krzyżowo-biodrowego.
U noworodków i niemowląt ogólnie każda infekcja objawia się ogólnymi objawami (np. niestabilnością temperatury, zaburzenia częstości akcji serca, zaburzenia krążenia, tachypnea, zmiany stanu ogólnego itp.), a objawy miejscowe mogą być początkowo słabo widoczne (np. w przypadku infekcji stawu biodrowego może występować jedynie bolesne odwodzenie podczas przewijania). Jeśli podczas badania klinicznego w tej grupie wiekowej stwierdzimy bolesność lub obrzęk stawu lub kości, musimy wykluczyć złamanie lub ropne zapalenie. U dzieci poniżej 1 roku życia reaktywne zapalenie stawów występuje rzadko i często jest to zapalenie ropne. Zniszczenie tkanek przez zapalenie jest bardziej rozległe niż u starszych dzieci, dlatego osteomyelitis i septic arthritis należą do diagnostyki różnicowej małych niemowląt z nieznaną infekcją.
Do specyficznych czynników sprawczych zaliczamy Mycobacterium tuberculosis lub szczep BCG (łagodniejszy przebieg). Objawy pojawiają się stopniowo, dominuje zmęczenie, utrata masy ciała, nocne pocenie się. Najczęściej dotknięty jest kręgosłup (w przypadku zniszczenia kompresji rdzenia kręgowego z paraplegią), staw krzyżowo-biodrowy, biodro, kolano, kostka. Typowy jest ropień przykręgosłupowy i jego spływanie do miednicy. Konieczne jest badanie i leczenie w specjalistycznej placówce.
Podostra i przewlekła osteomyelitis powstaje zazwyczaj w przypadku niższej zjadliwości bakterii, wyższej odporności organizmu lub stosowania antybiotyków. Leczenie polega na eksklozji w osłonie antybiotyków.
Spondylodiscitis to ostry ropny stan zapalny w kręgu i krążku międzykręgowym. Objawy obejmują gorączkę, osłabienie, bóle pleców, a często także brzucha. Leczenie polega na podawaniu antybiotyków, unieruchomieniu i operacji w przypadku powstania ropnia.
Ropne zapalenie stawów krzyżowo-biodrowych powoduje ból pleców, brzucha, bioder i ud. Leczenie jest takie samo jak w przypadku spondylodiscitidy.
Badania
Podstawowe badania obejmują badania laboratoryjne i obrazowe.
W badaniach laboratoryjnych obserwujemy niespecyficzne wskaźniki zapalenia (↑FW, ↑CRP, neutrofilowa leukocytoza z przesunięciem). Dla leczenia ważne jest wykrycie czynnika wywołującego infekcję PRZED rozpoczęciem antybiotykoterapii.
1. wielokrotna hemokultura (przez trzy kolejne dni)
2. bezpośrednia hodowla z wysięku lub tkanki (UWAGA – wynik negatywny nie wyklucza septycznego pochodzenia – płyn maziowy hamuje wzrost bakterii w pożywkach),
3. wykrycie DNA bakterii metodą PCR (tzw. panbakterialne 16S rRNA)
4. Mikroskopia wysięku: barwienie metodą Grama (skuteczność około 70%), cytologia (> 50 tys. leukocytów/μl z > 90% neutrofili), makroskopowo ropny
Metody obrazowania obejmują RTG natywne, sonografię stawów, tomografię komputerową, rezonans magnetyczny i scyntygrafię kości. W przypadku badań RTG i sonograficznych kończyn obowiązuje ogólna zasada, aby zobrazować zarówno obszar dotknięty chorobą, jak i odpowiedni obszar kontralateralny, aby umożliwić porównanie obu stron. Wskazania i interpretacja dalszych obrazów należą do kompetencji ortopedy dziecięcego lub chirurga.
Diagnoza różnicowa
W diagnostyce różnicowej septycznego procesu kostnego lub stawowego uwzględnia się inne ostre zapalenia stawów (parainfekcyjne i poinfekcyjne), boreliozowe zapalenie stawów, przewlekłe nawracające wieloogniskowe zapalenie kości i szpiku, nowotwory kości, ostrą białaczkę oraz układową postać JIA.
Leczenie
Leczenie jest kompleksowe i wielodyscyplinarne (pediatra, ortopeda, mikrobiolog/infekcjonista, ewentualnie fizjoterapeuta i protetyk). Na początku konieczna jest hospitalizacja na oddziale chirurgicznym lub ortopedycznym.
Antybiotyki podaje się natychmiast po pobraniu próbek do hodowli, nie czekając na wyniki. Leczenie rozpoczyna się empirycznie, biorąc pod uwagę wiek i inne czynniki związane z pacjentem, zawsze koncentrując się przede wszystkim na infekcji gronkowcowej. Leczenie rozpoczyna się zawsze dożylnie (co najmniej przez tydzień), a następnie przechodzi się na podawanie doustne po spadku CRP, normalizacji morfologii krwi i pojawieniu się oznak poprawy objawów klinicznych (gorączka, ból, ograniczenie ruchomości).
Czas trwania leczenia jest indywidualny, w przypadku septycznego zapalenia stawów wynosi zazwyczaj trzy do czterech tygodni, w przypadku osteomyelitis dłużej.
Reżim jest spokojny, z unieruchomieniem dotkniętego stawu. Delikatna mobilizacja następuje po opanowaniu ostrej infekcji. Powrót do pełnego obciążenia zależy od ciężkości przebytej choroby, zazwyczaj trwa od kilku tygodni do kilku miesięcy.
Powikłania i rokowanie
W zależności od czasu trwania i zjadliwości drobnoustrojów, zapalenie septyczne może prowadzić do uszkodzenia chrząstki i kości, powodując szereg trwałych następstw, w tym zniszczenie płytki wzrostowej i zatrzymanie wzrostu kończyny. Gorsze rokowania dotyczą przypadków dotyczących biodra oraz noworodków. Rokowanie zależy od wczesnego i odpowiedniego leczenia.
Załącznik: zdjęcia
Ilustracja nr 4
Obraz kliniczny w przypadku septycznego zapalenia stawów
Nowotwory
Wprowadzenie
Aż dwie trzecie dzieci z nowotworami złośliwymi na początku choroby odczuwa dolegliwości mięśniowo-szkieletowe, takie jak bóle mięśni, bóle stawów, zapalenie stawów lub bóle kości. Nowotwory złośliwe układowe mogą objawiać się zapaleniem stawów i prowadzić do błędnej diagnozy JIA. Leczenie glikokortykoidami lub lekami immunosupresyjnymi może opóźnić postawienie prawidłowej diagnozy, a tym samym pogorszyć ogólne rokowanie, wywołać rozwój zespołu rozpadu nowotworowego lub pogorszyć odpowiedź na chemioterapię. W celu potwierdzenia diagnozy i leczenia konieczne jest jak najszybsze skierowanie pacjenta do specjalistycznej placówki zajmującej się hematologią i onkologią dziecięcą.
Do najczęstszych nowotworów układowych z objawami mięśniowo-szkieletowymi należą białaczki, chłoniaki i neuroblastoma. Nowotwory kości i stawów mają głównie objawy miejscowe.
Białaczka
Odpowiada za 30% wszystkich nowotworów złośliwych u dzieci, a dominuje ostra białaczka limfoblastyczna (ALL) z szczytem zachorowań w wieku niemowlęcym (podobnie jak JIA).
Objawy mięśniowo-szkieletowe zwykle towarzyszą niespecyficznym dolegliwościom konstytucjonalnym, takim jak podwyższona temperatura lub gorączka, zmęczenie, brak apetytu, utrata masy ciała. Typowy jest intensywny, ciągły ból, często zlokalizowany w okolicy przynasad długich kości, który może występować również w nocy. W przypadku bólu stawów jego nasilenie znacznie przewyższa obiektywne wyniki badania intensywności zapalenia stawów, a poranna sztywność nie występuje.
Badania i diagnostyka:
Diagnoza obejmuje połączenie oceny objawów klinicznych, badań laboratoryjnych, metod obrazowych i aspiracji szpiku kostnego.
W badaniach laboratoryjnych skupiamy się na morfologii krwi i badaniach biochemicznych.
- morfologia krwi: postępująca (zwykle normocytarna) anemia, czasami z obniżeniem liczby płytek krwi i leukocytów
- rozmaz krwi: na początku ALL może nie wykazywać komórek białaczkowych (tzw. faza przedbiałaczkowa) nawet przez kilka tygodni (a nawet miesięcy) od pojawienia się dolegliwości mięśniowo-szkieletowych.
- badania biochemiczne: wzrost markerów obrotu komórkowego (LD, kwas moczowy) i niespecyficzna aktywność zapalna (FW, CRP)
Czułość i swoistość połączenia nieprawidłowego KO i bólu nocnego dla ALL wynosi 85%.
Na zwykłym zdjęciu RTG kości długich mogą być widoczne pasma w okolicy przynasad, reakcje okostnej lub zmiany sklerotyczne i osteolityczne.
Diagnozę potwierdza dziecięcy hematoonkolog na podstawie badania szpiku kostnego.
Leczenie
W okresie procesu diagnostyki różnicowej zaleca się leczenie objawowe środkami przeciwbólowymi lub niesteroidowymi lekami przeciwreumatycznymi. UWAGA: nie podawać glikokortykoidów. W przypadku podejrzenia ALL należy jak najszybciej skonsultować pacjenta w specjalistycznej placówce hematologii i onkologii dziecięcej. Po rozpoczęciu odpowiedniego leczenia ALL objawy zapalenia stawów zazwyczaj ustępują.
Chłoniaki
Jest to najczęstsza nowotwór złośliwy u nastolatków. Objawy mięśniowo-szkieletowe (MSK) występują rzadziej niż w przypadku ALL. Może występować ból kości (inwazja chłoniaka na korę i szpik, hipertroficzna osteoartropatia prowadząca do ostrego bolesnego zapalenia okostnej), ale rzadziej zapalenie stawów. W diagnostyce różnicowej chłoniaka należy wykluczyć układowe JIA, rzadkie chłoniaki kostne i przewlekłe zapalenie kości i szpiku. Do postawienia diagnozy konieczne jest wykonanie badania obrazowego klatki piersiowej/środkowego odcinka klatki piersiowej (RTG/CT), jamy brzusznej (USG/CT) oraz badania histologicznego węzłów chłonnych (lepiej wykonać wycięcie całego węzła chłonnego niż biopsję).
Neuroblastoma
Neuroblastoma jest najczęstszym nowotworem złośliwym u małych dzieci z wczesną generalizacją. Jest to nowotwór szpiku nadnerczy lub przykręgosłupowych zwojów współczulnych. 75% dzieci w momencie diagnozy ma przerzuty, a najczęstszymi objawami MSK są bóle kości. Do objawów ostrzegawczych należy ból pleców u małych dzieci/niemowląt.
Badania w przypadku podejrzenia neuroblastoma obejmują obrazowanie jamy brzusznej i śródpiersia (sonografia, RTG, CT, MRI), RTG kości, scyntygrafia kości i badania laboratoryjne (podwyższony FW, enolazy specyficzne dla neuronów, ferrytyna, LD, zwiększone wydalanie metabolitów katecholamin w moczu – zwłaszcza kwasu wanilomandlowego i homowanilowego).
Nowotwory pierwotne kości i stawów
Nowotwory kości (złośliwe i łagodne) mogą objawiać się bólem i obrzękiem. Nowotwory złośliwe są rzadkie w wieku dziecięcym, ale zagrażają życiu. Kluczowe znaczenie ma wczesna diagnostyka. Pacjent z podejrzaną zmianą kostną powinien zostać niezwłocznie skierowany do specjalistycznej placówki onkologii dziecięcej.
Ostrzegawcze objawy kliniczne nowotworów złośliwych obejmują ból nasilający się w nocy, obrzęk (początkowo tkanek miękkich, później wyczuwalną oporność kości), przypadkowe/patologiczne złamania w miejscu zmiany (5–10%), utrata masy ciała, kacheksja i przerzuty do płuc – duszności, bóle w klatce piersiowej i krwioplucie.
W badaniach laboratoryjnych mogą być podwyższone parametry zapalne, ALP, LD. Zwykłe zdjęcie RTG ujawnia większość guzów kości. Jednak normalny wynik RTG nie wyklucza guza kości. Sonografia służy do badania ekspansji tkanek miękkich i diagnozowania łagodnych tłuszczaków, malformacji naczyniowych itp. MRI, CT, PET-CT, PET-MRI określają zakres zmian, zajęcie tkanek miękkich, stopień zaawansowania i wykrywają przerzuty, najczęściej w płucach, rzadziej w węzłach chłonnych. Biopsja jest ważnym źródłem informacji dla klasyfikacji histologicznej guza i określenia stopnia złośliwości. Stopień zaawansowania zależy od stopnia złośliwości (grade), zakresu, obecności i rozległości przerzutów i określa dalsze postępowanie oraz rokowanie (UWAGA: ocena doświadczonego patologa, ewentualnie weryfikacja wyniku przez niezależnego „drugiego czytelnika”).
Nowotwory złośliwe
W wieku dziecięcym najczęściej występuje osteosarcoma (55%, patrz rys. nr 5) i mięsak Ewinga (35%, patrz rys. nr 6), chondrosarcoma jest niezwykle rzadka. Do tej grupy zaliczamy również mięsaki tkanek miękkich (mięsaki mięśniowe i inne niż mięśniowe), guzy z komórek mezenchymalnych, pozaszkieletowe mięsaki Ewinga, mięsaki błony maziowej, włókniakomięsaki i mięsaki embrionalne.
Nowotwory łagodne
Występują one w wieku dziecięcym częściej niż nowotwory złośliwe, np. kostne (osteoidalny osteoma, osteoblastoma, eozynofilowy ziarniniak), włókniste (dysplazja włóknista, niekostniejący włókniak (patrz rysunek nr 7)), torbiele kostne, chrzęstne (osteochondroma, enchondroma, chondroblastoma) i inne (naczyniak błony maziowej i barwnikowe zapalenie błony maziowej).
Załącznik: ilustracje
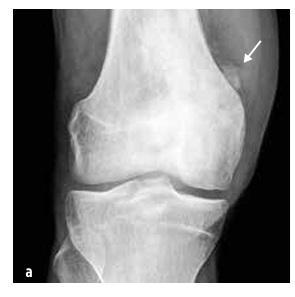
Ilustracja nr 5
Osteosarcoma dystalnej części kości udowej
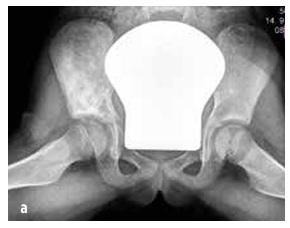
Ilustracja nr 6
Mięsak Ewinga atakujący szkielet miednicy
Ilustracja nr 7
Nie kostniejący włókniak kostny
Tekst przygotowany przez Natálii Sladką Švestkovą (natalie.sladka@vfn.cz), oparty głównie na publikacji Dětská revmatologie v praxi, rozdział 10 Akutní artritidy (Andrej Záhornadský: andrej.zahornadsky@nempk.cz) rozdział 12 Muskuloskeletální manifestace nerevmatických onemocnění (Hana Malcová: hana.malcova@fnmotol.cz) oraz rozdział 23 Autoinflamatorní onemocnění (Kateřina Bouchalová: katerina.bouchalova@fnol.cz)
Ilustracje nr 1, 2, 3, 5, 6 i 7 wykorzystane za zgodą Dětská revmatologie v praxi, rozdział 10 Akutní artritidy (Andrej Záhornadský: andrej.zahornadsky@nempk.cz) rozdział 12 Muskuloskeletální manifestace nerevmatických onemocnění (Hana Malcová: hana.malcova@fnmotol.cz) oraz rozdział 23 Autoinflamatorní onemocnění (Kateřina Bouchalová: katerina.bouchalova@fnol.cz).
Ilustracja nr 4 wykorzystana z https://casereports.bmj.com/content/casereports/2016/bcr-2016-215904/F1.large.jpg
DOLEŽALOVÁ, Pavla i DALLOS, Tomáš. Dziecięca reumatologia w praktyce. Seria medycyny podyplomowej. Praga: Mladá fronta, 2019. ISBN 978-80-204-5540-6









