
Вступ
Хронічна рецидивуюча мультифокальна остеомієліт (CRMO) є частиною спектру захворювань, що характеризуються хронічним небактеріальним запаленням кісток, і відноситься до автоімунних захворювань через передбачувану генетичну схильність та залучені імунні механізми.
Епідеміологія
Це рідкісне захворювання, точна частота якого невідома. Воно частіше зустрічається в дитинстві, ніж у дорослому віці (у віці 7–12 років, у 2–4 рази частіше у дівчаток). У молодших дітей необхідно враховувати також надзвичайно рідкісні генетично обумовлені остеїти (наприклад, в рамках синдрому DIRA). У дорослих частіше пов’язана зі шкірними проявами (наприклад, синдром SAPHO – синовіїт, акне, пустульоз, гіперостоз, остеїт).
Етіопатогенез
Точна етіологія невідома, але передбачається генетична складова. У патогенезі остеїту, ймовірно, відіграє роль аномальна реакція нейтрофільних лейкоцитів і підвищена продукція IL-1β (незалежна від інфламмазому). CRMO етіопатогенетично близька до інших захворювань: спондилоартропатії (може переходити в неї), псоріазу, пальмоплантарної пустульози та хронічного запалення кишечника.
Клінічна картина
Клінічна картина має хронічний або, частіше, коливальний перебіг, а активність чергується з ремісією. Не існує валідованих діагностичних критеріїв, діагностичних біомаркерів та точного визначення неактивного захворювання/ремісії. Це діагноз per exclusionem на основі клінічних проявів, візуалізаційних досліджень та, можливо, біопсії кістки.
До основних клінічних проявів належить локалізований біль у кістках, який іноді супроводжується набряком прилеглих м’яких тканин та лихоманкою. Може бути присутній синовіїт дистально від ураженої кістки.
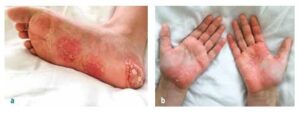
Серед інших проявів приблизно у 25 % випадків спостерігається пальмо-плантарна пустульоз (див. малюнок № 1), у підлітків та молодих дорослих може бути виражена пустульозна акне (синдром SAPHO).
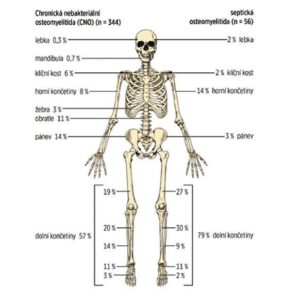
З кісток найчастіше уражаються метафізи довгих кісток, ключиця, тіла хребців і таз (див. малюнок № 2). Кількість кісткових уражень є змінною (іноді лише поодиноке вогнище, частіше множинні). Іноді навіть безсимптомні ураження виявляють кісткова сцинтиграфія або магнітно-резонансна томографія всього тіла (WB MRI).
Обстеження
До основних обстежень належать лабораторні дослідження, методи візуалізації та кісткова біопсія.
У лабораторних дослідженнях можуть бути або не бути видимі ознаки запальної активності (FW, CRP, лейкоцитоз). Також може бути відсутня асоціація з HLA B27
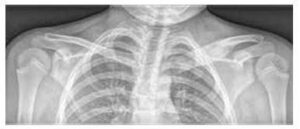
Основним обстеженням є нативне РТГ симптоматичних ділянок (див. малюнок № 3), доповнене обстеженням за допомогою магнітно-резонансної томографії та/або комп’ютерної томографії.
Оптимальним зображенням є магнітно-резонансна томографія всього тіла (WB MRI), яка виявляє безсимптомні вогнища та відображає позакісткові ураження (міосит, синовіїт).
Серед інших обстежень можна також включити кісткову сцинтиграфію, яка відображає введене радіофармацевтичне препарат пропорційно інтенсивності метаболізму та кровопостачання.
Кісткову біопсію ми призначаємо, зокрема, при монофокальному процесі або атиповому захворюванні для виключення іншої (пухлинної, інфекційної) етіології. Відповідне місце вибирається за результатами візуалізаційних методів. Типові результати залежать від тривалості ураження.
Диференціальна діагностика
До диференціальної діагностики належать інфекційний остеомієліт (бактеріальний, мікобактеріальний, мікотичний), кісткові пухлини та метастази (первинний внутрішньокістковий лімфом, остеосарком, сарком Юінга, лейкемія, нейробластома), доброякісні кісткові ураження (остеоїдний остеом та остеобластом), гістіоцитоз з клітин Лангерганса, хвороба Розаї-Дорфмана, псоріатичний артрит, спондилоартропатія та гіпофосфатазія.
Лікування
Ліками першого вибору є нестероїдні протиревматичні засоби. При їх недостатній ефективності додаємо кортикотерапію (короткострокову, при загостреннях), бісфосфонати (особливо памідронат, рекомендований переважно при ураженні хребта) та біологічне лікування (особливо блокада TNF-α).
Прогноз
Прогноз є змінним, захворювання зазвичай протікає з тимчасовими загостреннями та ремісіями різної тривалості. Найбільш серйозним з точки зору прогнозу є ураження хребта.
Додаток: ілюстрації
Зображення № 1
Пальмоплантарна пустульоз у пацієнтки з CRMO
Зображення № 2
Порівняння розподілу кісткових вогнищ на МРТ дітей з CRMO та септичним остеомієлітом (за Schnabel et al., 2016)
Зображення № 3
Розширення та остеолітичні ураження медіального кінця лівої ключиці та набряк м’яких тканин на РТГ
Септичний артрит та остеомієліт
Вступ
Септичний артрит і остеомієліт є ГАСТРИЧНИМИ СТАНАМИ в дитячій ревматології через ризик септичних ускладнень і незворотного пошкодження суглоба або кістки. Мова йде про наявність живих бактерій у суглобовій порожнині (септичний артрит) або кістці (остеомієліт). Вони можуть виникати окремо або разом. Клінічна картина залежить від віку дитини та вірулентності мікроорганізму.
Епідеміологія та етіопатогенез
Найчастіше уражає дітей віком до 2–5 років. Загальна захворюваність становить 10–20 випадків на 100 тисяч дітей на рік. Найчастіше виникає гематогенним поширенням з іншого вогнища (дихальні шляхи, ЛОР-область, шкірні інфекції) та прямим перенесенням (наприклад, глибокий колючий предмет, травма, операція).
Найпоширеніші збудники інфекції суглобів і кісток у дітей
| Вік | Мікроорганізм |
| < 12 місяців | Staphylococcus aureus новонароджені: стрептококи групи B, G-палички |
| 1–5 років | Staphylococcus aureus, стрептококи групи A, пневмококи, Haemophilus influenzae, Kingella kingae |
| 5–12 років | Staphylococcus aureus, стрептококи групи A |
| 12–18 років | Staphylococcus aureus, пневмококи, стрептококи групи А, Neisseria gonorrhoeae |
| при серповидноклітинній анемії, імунодефіцитах Salmonella |
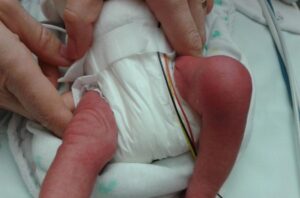
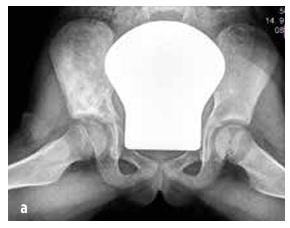
Септичний артрит зустрічається в 50 % випадків у дітей віком до двох років, а в 75 % випадків уражаються суглоби нижніх кінцівок (коліно > стегно > гомілка) (див. малюнок № 4). Остеомієліт найчастіше локалізується в метафізі.
До факторів клінічного прогнозування септичного артриту (за даними Kocher et al., 1999) належать лихоманка ( > 38,5 °C), неможливість встати або біль при пасивному русі суглобом , FW > 40 мм/год та кількість лейкоцитів (> 12 x 109 ). Чим більше факторів виконано, тим більша ймовірність захворювання.
Клінічна картина — типові прояви
Типовий клінічний картина включає гострий початок і швидкий перебіг (від годин до днів) з загальними симптомами (лихоманка, втома).
Завжди необхідне загальне клінічне обстеження (всього опорно-рухового апарату). Зазвичай уражається одна ділянка. При мультифокальному ураженні слід задуматися про імунодефіцит, при ураженні декількох хребців – про туберкульоз і метастази.
Про інфекцію кістки або суглоба слід думати у дитини з раптовим розвитком: лихоманкою, незрозумілим кульганням та/або аномальним положенням кінцівки, відмовою використовувати кінцівку, обмеженням обсягу рухів, м’язово-скелетним болем ± місцевим болем при пальпації суглоба або кістки та набряком з почервонінням (див. малюнок № 4). CAVE маленькі діти локалізують біль неточно (наприклад, біль переноситься з стегна в область коліна).
Клінічна картина – специфічні ситуації
До специфічних ситуацій належать інфекції у новонароджених та немовлят, специфічні інфекції, підгострий та хронічний остеомієліт, спондилодисцит та гнійний сакроілеїт.
У новонароджених та немовлят будь-яка інфекція зазвичай проявляється загальними симптомами (наприклад, нестабільність температури, порушення серцевого ритму, порушення кровообігу, тахіпное, зміна загального стану тощо), а місцеві ознаки спочатку можуть бути слабкими (наприклад, при інфекції тазостегнового суглоба може бути лише болюча абдукція при переодяганні). Якщо під час клінічного обстеження в цій віковій групі ми виявляємо болючість або набряк суглоба чи кістки, ми повинні виключити перелом або гнійне запалення. У дітей віком до 1 року реактивний артрит є рідкісним і часто має характер гнійного запалення. Руйнування тканин запаленням є більш значним, ніж у старших дітей, тому остеомієліт і септичний артрит входять до диференціальної діагностики немовлят з невідомою інфекцією.
До специфічних збудників ми відносимо Mycobacterium tuberculosis, або штам BCG (більш м’який перебіг). Початок захворювання є повільним, переважають втома, втрата ваги, нічне потовиділення. Найчастіше уражається хребет (при руйнуванні компресії спинного мозку з параплегією), крижово-клубовий суглоб, стегно, коліно, гомілка. Типовим є паравертебральний абсцес і його стікання в таз. Необхідне обстеження та лікування в спеціалізованому закладі.
Підгострий і хронічний остеомієліт зазвичай виникає при нижчій вірулентності бактерій, вищій імунній відповіді організму або прийомі антибіотиків. Лікування полягає в екскохлеації під захистом антибіотиків.
Сpondylodiscitida — це гостре гнійне запалення в покривному хребці та міжхребцевому диску. До симптомів належать лихоманка, слабкість, біль у спині та часто в животі. Лікується антибіотиками, іммобілізацією та операцією в разі утворення абсцесу.
Гнійний сакроілеїт викликає біль у спині, животі, стегнах і стегнах. Лікування таке саме, як і при спондилодисцититі.
Обстеження
Основні обстеження включають лабораторні та візуалізаційні методи.
У лабораторних дослідженнях ми бачимо неспецифічні показники запалення (↑FW, ↑CRP, нейтрофільна лейкоцитоза зі зміщенням). Для лікування важливо встановити збудника інфекції ПЕРЕД початком антибіотикотерапії.
1. Повторна гемокультура (три дні поспіль)
2. пряма культура з випоту або тканини (CAVE – негативний результат не виключає септичного походження – синовіальна рідина перешкоджає росту бактерій у середовищах),
3. виявлення бактеріальної ДНК методом ПЛР (так звана панбактеріальна 16S рРНК)
4. Мікроскопія випоту: фарбування за Грамом (чутливість близько 70%), цитологія (> 50 тис. лейкоцитів/мкл з > 90% нейтрофілів), макроскопічно гнійний
До методів візуалізації належать нативне рентгенівське дослідження, суглобова сонографія, комп’ютерна томографія, магнітно-резонансна томографія та кісткова сцинтиграфія. Для рентгенівського та сонографічного дослідження кінцівок діє загальне правило: відображати уражену та відповідну контралатеральну ділянку для можливості порівняння сторін. Показання та інтерпретація інших зображень належать до компетенції дитячого ортопеда або хірурга.
Диференціальна діагностика
У диференціальній діагностиці септичного кісткового або суглобового процесу є інші гострі артрити (параінфекційні та постінфекційні), лімська артрит, хронічна рецидивна мультифокальна остеомієліт, кісткові пухлини, гостра лейкемія та системна форма ЮІА.
Лікування
Лікування є комплексним і мультидисциплінарним (педіатр, ортопед, мікробіолог/інфекціоніст, за необхідності фізіотерапевт і протезист). Спочатку необхідна госпіталізація в хірургічне або ортопедичне відділення.
Антибіотики призначаються відразу після взяття зразків для культивування, не чекаючи на результати. Лікування починається емпірично, з урахуванням віку та інших особливостей пацієнта, завжди в першу чергу націлене на стафілококову інфекцію. Лікування завжди починається з внутрішньовенного введення (мінімум один тиждень), потім переходять на пероральне введення після зниження CRP, нормалізації картини крові та з ознаками поліпшення клінічних симптомів (лихоманка, біль, обмеження рухливості).
Тривалість лікування є індивідуальною, при септичному артриті зазвичай становить три-чотири тижні, при остеомієліті — довше.
Режим – спокійний, з іммобілізацією ураженого суглоба. Після подолання гострої інфекції проводиться обережна мобілізація. Повернення до повного навантаження залежить від тяжкості перенесеного стану, зазвичай це займає від декількох тижнів до декількох місяців.
Ускладнення та прогноз
Залежно від тривалості та вірулентності мікробів, септичний запалення може призвести до пошкодження хряща та кістки з низкою постійних наслідків, включаючи руйнування ростової пластинки та зупинку росту кінцівки. Прогноз гірший при ураженні стегна та у новонароджених. Прогноз залежить від своєчасного та адекватного лікування.
Додаток: ілюстрації
Зображення № 4
Клінічні дані при септичному артриті
Злоякісні новоутворення
Вступ
До двох третин дітей із злоякісними захворюваннями на початку мають скелетно-м’язові проблеми, такі як міалгія, артралгія, артрит або біль у кістках. Системні злоякісні новоутворення можуть проявлятися артритом і призводити до помилкового діагнозу ЮІА. Лікування глюкокортикоїдами або імуносупресантами може затримати встановлення правильного діагнозу і погіршити загальний прогноз, спровокувати розвиток синдрому розпаду пухлини або погіршити реакцію на хіміотерапію. Для підтвердження діагнозу та лікування завжди необхідно якомога швидше направити пацієнта до спеціалізованого відділення дитячої гематоонкології.
До найпоширеніших системних злоякісних новоутворень з опорно-руховими проявами належать лейкемія, лімфоми та нейробластома. Переважно локальні прояви мають пухлини кісток і суглобів.
Лейкемія
Складає 30 % усіх злоякісних захворювань у дітей, переважає гостра лімфобластна лейкемія (ГЛЛ) з піком захворюваності у віці дошкільного віку (подібно до ЮІА).
М’язово-скелетні прояви зазвичай супроводжуються неспецифічними конституційними проблемами, такими як підвищена температура або лихоманка, втома, відсутність апетиту, втрата ваги. Типовим є інтенсивний постійний біль, часто локалізований в області метафізів довгих кісток, який може бути присутнім і вночі. Якщо є біль у суглобах, то його ступінь зазвичай значно перевищує об’єктивні ознаки інтенсивності артриту, а ранкова скутість зазвичай відсутня.
Обстеження та діагностика:
Діагностика включає комбінацію оцінки клінічних симптомів, лабораторних досліджень, методів візуалізації та аспірації кісткового мозку.
У лабораторному дослідженні ми зосереджуємося на аналізі крові та біохімічному дослідженні.
- Загальний аналіз крові: прогресуюча (зазвичай нормоцитарна) анемія, іноді зі зниженням рівня тромбоцитів і лейкоцитів
- мазок крові: на початку ALL може не виявляти лейкемічних клітин (так звана прелейкемічна фаза) навіть протягом декількох тижнів (або місяців) після появи м’язово-скелетних проблем.
- біохімічне дослідження: підвищення маркерів клітинного обміну (LD, сечова кислота) та неспецифічна запальна активність (FW, CRP)
Чутливість і специфічність поєднання аномального КО і нічного болю для ALL становить 85%.
На звичайному рентгенівському знімку довгих кісток можуть бути помітні смуги в області метафізів, періостальні реакції або склеротичні та остеолітичні ураження.
Діагноз підтверджує дитячий гематоонколог на основі дослідження кісткового мозку.
Лікування
У період диференціально-діагностичного процесу рекомендується симптоматичне лікування анальгетиками або нестероїдними протиревматичними препаратами. УВАГА: не застосовувати глюкокортикоїди. При підозрі на ALL необхідно якомога швидше проконсультувати пацієнта в спеціалізованому відділенні дитячої гематоонкології. Після початку адекватного лікування ALL симптоми артриту зазвичай зникають.
Лімфоми
Це найпоширеніша генералізована злоякісна пухлина у підлітків. М’язово-скелетні (MSK) прояви рідші, ніж при ALL. Може бути присутній біль у кістках (інвазія лімфоми в кортикальний шар і кістковий мозок, гіпертрофічна остеоартропатія, що призводить до гострого болючого періоститу), але рідше артрит. У диференціальній діагностиці лімфоми необхідно виключити системний ЮІА, рідкісні кісткові лімфоми та хронічний остеомієліт. Для діагностики необхідне обстеження грудної клітки/медіастинуму (РТГ/КТ), черевної порожнини (УЗД/КТ) та гістологічне дослідження лімфовузлів (краще екстирапація всього лімфовузла, ніж біопсія).
Нейробластома
Нейробластома є найпоширенішою солідною злоякісною пухлиною у малюків з ранньою генералізацією. Це пухлина в наднирковій залозі або паравертебральних симпатичних гангліях. 75 % дітей на момент діагностики мають метастази, а найпоширенішими проявами MSK є біль у кістках. До тривожних симптомів належить біль у спині у маленьких дітей/малюків.
До обстеження при підозрі на нейробластому належать візуалізація живота та середостіння (сонографія, РТГ, КТ, МРТ), РТГ кісток, кісткова сцинтиграфія та лабораторні дослідження (підвищення FW, нейрон-специфічної енолази, феритину, LD, підвищений рівень метаболітів катехоламінів у сечі, особливо ванільманделової та гомованілової кислот).
Первинні пухлини кісток і суглобів
Пухлини кісток (злоякісні та доброякісні) можуть проявлятися болем і набряком. Злоякісні пухлини в дитячому віці рідкісні, але небезпечні для життя. Важливим є раннє діагностування. Пацієнт із підозрою на ураження кісток повинен бути негайно направлений до спеціалізованого дитячого онкологічного центру.
До клінічних симптомів злоякісних пухлин, що повинні викликати занепокоєння, належать біль, що посилюється вночі, набряк (спочатку м’яких тканин, пізніше відчутна кісткова резистентність), випадкові/патологічні переломи в місці ураження (5–10 %), втрата ваги, кахексія та метастази в легенях – задишка, біль у грудях та кровохаркання.
У лабораторних дослідженнях можуть бути підвищені запальні параметри, АЛП, ЛД. Простий рентгенівський знімок виявляє більшість кісткових пухлин. Однак нормальний результат рентгенографії не виключає кісткової пухлини. Сонографія є скринінгом м’якотканинної експансії та діагностує доброякісні ліпоми, судинні мальформації тощо. МРТ, КТ, ПЕТ-КТ, ПЕТ-МРТ визначають ступінь ураження, ураження м’яких тканин, стадію та виявлення метастазів, найчастіше в легенях, рідше в лімфатичних вузлах. Біопсія є важливим джерелом гістологічної класифікації пухлини та її ступеня. Стадіювання залежить від гістологічного ступеня (grade), обсягу, наявності та обсягу метастазів і визначає подальший хід лікування та прогноз (CAVE: оцінка досвідченого патолога, за необхідності перегляд результатів незалежним «другим читанням»).
Злоякісні пухлини
У дитячому віці найчастіше зустрічаються остеосаркома (55 %, див. малюнок № 5) та саркома Юінга (35 %, див. малюнок № 6), хондросаркома є надзвичайно рідкісною. До цієї групи також належать саркоми м’яких тканин (рабдоміосаркома та нерабдоміосаркоми), пухлини з мезенхімальних клітин, екстраскелетна саркома Юінга, синовіальна саркома, фібросаркома та ембріональна саркома.
Доброякісні пухлини
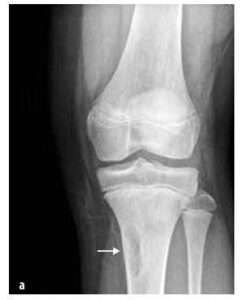
У дитячому віці вони зустрічаються частіше, ніж злоякісні, наприклад, кісткові (остеоїдний остеом, остеобластом, еозинофільний гранульом), сполучнотканинні (фіброзна дисплазія, неосифікуючий фібром (див. малюнок № 7)), кісткові кісти, хрящові (остеохондром, енхондром, хондробластома) та інші (синовіальний гемангіом і пігментний вілонодулярний синовіїт).
Додаток: ілюстрації
Малюнок № 5
Остеосаркома дистального відділу стегнової кістки
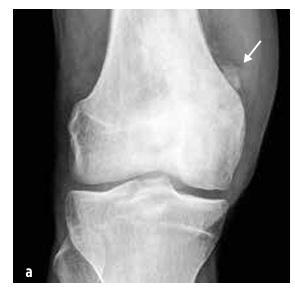
Малюнок № 6
Сарком Юінга, що вражає скелет таза
Зображення № 7
Неосифікуючий кістковий фібром
Текст підготовлений Наталією Сладкою Швествовою (natalie.sladka@vfn.cz), головним чином на основі книги «Дитяча ревматологія в практиці», розділ 10 «Гострі артрити» (Андрій Загорнадський: andrej.zahornadsky@nempk.cz), розділ 12 «Muskuloskeletální manifestace nerevmatických onemocnění» (Hana Malcová: hana.malcova@fnmotol.cz) та розділ 23 «Autoinflamatorní onemocnění» (Kateřina Bouchalová: katerina.bouchalova@fnol.cz)
Ілюстрації № 1, 2, 3, 5, 6 та 7 використані з дозволу Dětská revmatologie v praxi, розділ 10 Гострі артрити (Андрій Загорнадський: andrej.zahornadsky@nempk.cz) розділ 12 Мускулоскелетні прояви неревматичних захворювань (Hana Malcová: hana.malcova@fnmotol.cz) та розділ 23 Аутозапальні захворювання (Kateřina Bouchalová: katerina.bouchalova@fnol.cz).
Ілюстрація № 4 використана з https://casereports.bmj.com/content/casereports/2016/bcr-2016-215904/F1.large.jpg
DOLEŽALOVÁ, Pavla та DALLOS, Tomáš. Дитяча ревматологія в практиці. Видання післядипломної медицини. Прага: Mladá fronta, 2019. ISBN 978-80-204-5540-6









