
Uvod
Kronični recidivirajući multifokalni osteomijelitis (CRMO) dio je spektra bolesti koje se odlikuju kroničnom nebakterijskom upalom kosti i klasificiraju se kao autoinflamatorna bolest zbog pretpostavljene genetske predispozicije i uključenih imunoloških mehanizama.
Epidemiologija
To je rijetka bolest čija je točna učestalost nepoznata. Javlja se češće u djetinjstvu nego u odrasloj dobi (u dobi od 7 do 12 godina, 2 do 4 puta češće kod djevojčica). Kod mlađe djece također treba uzeti u obzir izuzetno rijedak genetski određeni osteitis (npr. kao dio DIRA sindroma). Kod odraslih je češće povezan s kožnim manifestacijama (npr. SAPHO sindrom – sinovitis, akne, pustuloza, hiperostoz, osteitis).
Etiopatogeneza
Točna etiologija nije poznata i pretpostavlja se genetska komponenta. Patogeneza osteitisa vjerojatno uključuje abnormalni odgovor neutrofila i povećanu proizvodnju IL-1β (neovisno o inflammasomu). CRMO je etiopatogenetski sličan drugim bolestima: spondiloartropatiji (u koju može napredovati), psorijazi, palmoplantarnom pustulozu i kroničnoj upali crijeva.
Klinička slika
Klinička slika ima kroničan ili, češće, varirajući tijek, s aktivnošću koja se izmjenjuje s remisijom. Ne postoje validirani dijagnostički kriteriji, dijagnostički biomarkeri ili točna definicija inaktivne bolesti/remisije. To je dijagnoza per exclusionem koja se temelji na kliničkim manifestacijama, slikovnim pretragama i eventualno biopsiji kosti.
Glavne kliničke manifestacije uključuju lokaliziranu bol u kostima, ponekad praćenu oticanjem okolnih mekih tkiva i groznicom. Sinovitis može biti prisutan distalne od zahvaćene kosti.
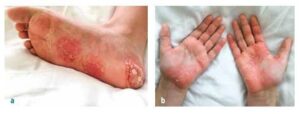
Ostale manifestacije uključuju palmoplantarni pustulozni dermatitis u oko 25 % slučajeva (vidi Sliku 1), a kod adolescenata i mladih odraslih osoba može biti prisutna teška pustularna akne (SAPHO sindrom).
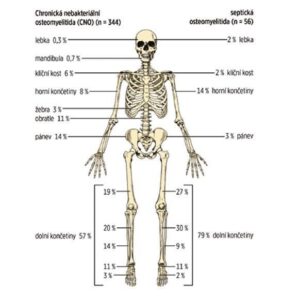
Najčešće zahvaćene kosti su metafize dugih kostiju, ključna kost, tijela kralježaka i zdjelica (vidi sliku 2). Broj lezija na kostima varira (ponekad je prisutna samo jedna lezija, češće više lezija). Ponekad se čak i asimptomatske lezije otkrivaju scintigrafijom kostiju ili magnetskom rezonancom cijelog tijela (WB MRI).
Pregled
Osnovne pretrage uključuju laboratorijske pretrage, slikovne metode i biopsiju kosti.
Laboratorijski testovi mogu, ali i ne moraju, pokazati znakove upalne aktivnosti (FW, CRP, leukocitoza). Također može biti odsutna povezanost s HLA B27.
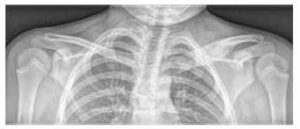
Osnovni pregled je radiografija simptomatskih područja (vidi Sliku 3), dopunjena magnetskom rezonancom i/ili računalnom tomografijom.
Optimalna slikovna pretraga je magnetska rezonancija cijelog tijela (WB MRI), koja otkriva asimptomatske lezije i pokazuje izvankoštano zahvaćanje (miozitis, sinovitis).
Ostala ispitivanja uključuju scintigrafiju kostiju, koja prikazuje primijenjeni radiofarmaceut u omjeru s intenzitetom metabolizma i opskrbe krvlju.
Kostnu biopsiju indiciramo uglavnom kod monofokalnih procesa ili atipičnih bolesti kako bismo isključili druge etiologije (tumorske, infektivne). Odgovarajuće mjesto odabire se na temelju nalaza slikovnih pretraga. Tipični nalazi ovise o trajanju lezije.
Diferencijalna dijagnoza
Diferencijalna dijagnoza uključuje infektivni osteomijelitis (bakterijski, mikobakterijski, gljivični), tumore kostiju i metastaze (primarni intraosni limfom, osteosarkom, Ewingov sarkom, leukemija, neuroblastom), benigne lezije kostiju (osteoidni osteom i osteoblastom), histiocitoza s Langergansovim stanicama, Rosai-Dorfmanova bolest, psorijatični artritis, spondiloartropatija i hipofosfatazija.
Liječenje
Nesteroidni protuupalni lijekovi su terapija prvog izbora. Ako nisu dovoljno učinkoviti, dodajemo kortikosteroidnu terapiju (kratkoročnu, tijekom pogoršanja), bisfosfonate (posebno pamidronat, preporučen osobito kod zahvaćenosti kralježnice) i biološku terapiju (posebno blokadu TNF-α).
Prognoza
Prognoza je varijabilna; bolest obično napreduje s privremenim pogoršanjima i remisijama različite duljine. Lezija na kralježnici najozbiljniji je prognostički čimbenik.
Dodatak: slike
Slika br. 1
Palmoplantarna pustuloza kod pacijenta s CRMO-om
Slika 2
Usporedba raspodjele lezija kostiju na MRI-u kod djece s CRMO-om i septičkim osteomijelitisom (prema Schnabel i sur., 2016)
Slika br. 3
Zaglavljenje i osteolitičke lezije medijalnog kraja lijeve ključne kosti i edem mekih tkiva na rendgenskoj snimci
Septički artritis i osteomijelitis
Uvod
Septički artritis i osteomijelitis AKUTNA SU STANJA u pedijatrijskoj reumatologiji zbog rizika od septičkih komplikacija i nepovratnog oštećenja zgloba ili kosti. Podrazumijevaju prisutnost živih bakterija u zglobnoj šupljini (septički artritis) ili kosti (osteomijelitis). Mogu se javiti odvojeno ili zajedno. Klinička slika ovisi o dobi djeteta i virulenciji mikroorganizma.
Epidemiologija i etiopatogeneza
Najčešće pogađa malu djecu u dobi od 2 do 5 godina. Ukupna incidencija iznosi 10–20 slučajeva na 100.000 djece godišnje. Najčešće nastaje hematogenim širenjem iz drugog žarišta (dišni put, područje ENT, infekcija kože) i izravnom prijenosom (npr. duboka trnja, ozljeda, operacija).
Najčešći patogeni koji uzrokuju infekcije zglobova i kostiju u djece
| Dob | Mikroorganizam |
| < 12 mjeseci | Staphylococcus aureus Novorođenčad: streptokoki skupine B, G-bacili |
| 1–5 godina | Staphylococcus aureus, streptokoci skupine A, pneumokok, Haemophilus influenzae, Kingella kingae |
| 5–12 godina | Staphylococcus aureus, streptokoki skupine A |
| 12–18 godina | Staphylococcus aureus, pneumokok, streptokoki skupine A, Neisseria gonorrhoeae |
| kod srpaste anemije, imunodeficijencija, Salmonella |
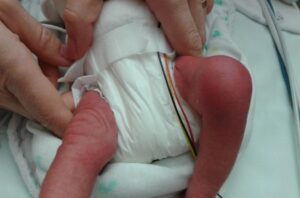
Septički artritis se javlja u 50 % slučajeva unutar prve dvije godine života, a u 75 % slučajeva zahvaćeni su zglobovi donjih ekstremiteta (koljeno > kuk > gležanj) (vidi Sliku 4). Osteomijelitis je najčešće lokaliziran u metafizi.
Čimbenici za kliničku predikciju septičkog artritisa (prilagođeno prema Kocher i sur., 1999) uključuju groznicu (> 38,5 °C), nemogućnost stajanja ili bol tijekom pasivnog pokreta zgloba, brzinu taloženja eritrocita > 40 mm/h i broj leukocita (> 12 x10^9). Što je više čimbenika prisutno, to je veća vjerojatnost bolesti.
Klinička slika – tipični simptomi
Tipična klinička slika uključuje akutni početak i brzu progresiju (od sati do dana) s općim simptomima (groznica, umor).
Uvijek je potrebna sveobuhvatna klinička pretraga (cjelokupnog mišićno-koštanog sustava). Obično je zahvaćeno jedno mjesto. U slučajevima multifokalne zahvaćenosti treba uzeti u obzir imunodeficijenciju; u slučajevima višestruke zahvaćenosti kralježaka treba sumnjati na tuberkulozu i metastaze.
Infekciju kosti ili zgloba kod djece uzimamo u obzir kod iznenadnog početka groznice, neobjašnjivog šepanja i/ili nepravilnog položaja uda, odbijanja korištenja uda, ograničene pokretljivosti, bolova u mišićno-koštanom sustavu ± lokalizirane osjetljivosti na dodir zgloba ili kosti te otekline s crvenilom (vidi Sliku 4). UPOZORENJE: mala djeca ne mogu točno lokalizirati bol (npr. bol se prenosi s kuka na područje koljena).
Klinička slika – specifične situacije
Specifične situacije uključuju infekcije u novorođenčadi i dojenčadi, specifične infekcije, subakutni i kronični osteomijelitis, spondilodiscitis i gnojni sakroilitis.
Kod novorođenčadi i dojenčadi svaka se infekcija općenito očituje kroz opće simptome (npr. nestabilnost temperature, poremećaji srčanog ritma, poremećaji cirkulacije, tahipneja, promjena općeg stanja itd.), a lokalni nalazi mogu biti u početku slabi (npr. kod infekcije kuka, bolna abdukcija može biti jedini simptom tijekom presvlačenja pelene). Ako tijekom kliničkog pregleda u ovoj dobnoj skupini uočimo bol ili oticanje zgloba ili kosti, moramo isključiti prijelom ili gnojnu upalu. Reaktivni artritis rijedak je kod djece mlađe od 1 godine i često je pyogenog podrijetla. Razaranje tkiva upalom je opsežnije nego kod starije djece, te se stoga osteomijelitis i septički artritis uključuju u diferencijalnu dijagnozu kod dojenčadi s nepoznatom infekcijom.
Specifični uzročnici uključuju Mycobacterium tuberculosis ili BCG soj (blaži tijek). Početak simptoma je postupan, a dominiraju umor, gubitak tjelesne težine i noćno znojenje. Najčešće je zahvaćena kralježnica (s uništenjem kompresije leđne moždine i paraplegijom), a zatim sakroilijakalni zglob, kuk, koljeno i gležanj. Tipični su paravertebralni apscesi i njihovo drenažiranje u zdjelicu. Pregled i liječenje u specijaliziranoj ustanovi su neophodni.
Subakutni i kronični osteomijelitis obično se javlja kada su bakterije manje virulentne, imunološki sustav pojedinca je jači ili se koriste antibiotici. Liječenje se sastoji od ekskohleacije pod antibiotskom zaštitom.
Spondilodiscitis je akutni gnojni upalni proces koji zahvaća kralježničke i međukralježničke diskove. Simptomi uključuju groznicu, umor, bolove u leđima i često bolove u trbuhu. Liječi se antibioticima, imobilizacijom i kirurškim zahvatom u slučaju stvaranja apscesa.
Purulentni sakroiliitis uzrokuje bol u leđima, trbuhu, kuku i bedru. Liječenje je isto kao i kod spondilodiscitisa.
Pregled
Osnovne pretrage uključuju laboratorijske i slikovne metode.
Laboratorijski testovi otkrivaju nespecifične upalne markere (↑FW, ↑CRP, neutrofilna leukocitoza s pomakom). Važno je identificirati uzročnika infekcije PRIJE početka liječenja antibioticima.
1. Ponovljena kultura krvi (tri dana zaredom)
2. Izravna kultura iz izljeva ili tkiva (UPOZORENJE – negativan rezultat ne isključuje septičko podrijetlo – sinovijska tekućina inhibira rast bakterija u kulturama)
3. Detekcija bakterijskog DNK PCR-om (tzv. panbakterijski 16S rRNA)
4. Mikroskopija eksudata: Gramova boja (stopa otkrivanja otprilike 70 %), citologija (> 50.000 leukocita/μl s više od 90 % neutrofila), makroskopski gnojni
Metode snimanja uključuju konvencionalnu radiografiju, sonografiju zglobova, računalnu tomografiju, magnetsku rezonancu i scintigrafiju kostiju. Za radiografsko i ultrazvučno ispitivanje udova, opće je pravilo snimiti i zahvaćeno i kontralateralno područje radi bočne usporedbe. Indikaciju i interpretaciju daljnjeg snimanja provodi dječji ortopedski kirurg ili kirurg.
Diferencijalna dijagnoza
Diferencijalna dijagnoza septičkih procesa u kosti ili zglobu uključuje druge akutne artritise (parainfekcijske i postinfekcijske), Lyme artritis, kronični recidivni multifokalni osteomijelitis, tumore na kostima, akutnu leukemiju i sistemski oblik JIA.
Liječenje
Liječenje je složeno i multidisciplinarno (pedijatar, ortopedski kirurg, mikrobiolog/specijalist za zarazne bolesti, a moguće i fizioterapeut i protetist). U početku je potrebna hospitalizacija u kirurškoj ili ortopedskoj ustanovi.
Antibiotici se daju odmah nakon uzimanja uzoraka za kulturu, bez čekanja na rezultate. Liječenje započinje empirijski, uzimajući u obzir dob pacijenta i druge podatke o pacijentu, uvijek s primarnim ciljem djelovanja na stafilokoku. Liječenje uvijek započinje intravenskom primjenom (najmanje tjedan dana), nakon čega se prelazi na oralnu primjenu nakon smanjenja CRP-a, normalizacije krvne slike i znakova poboljšanja kliničkih simptoma (groznica, bol, ograničena pokretljivost).
Trajanje liječenja je individualno, obično tri do četiri tjedna za septički artritis i dulje za osteomijelitis.
Terapijski režim podrazumijeva mirovanje s imobilizacijom zahvaćenog zgloba. Blaga mobilizacija slijedi nakon što se akutna infekcija stavi pod kontrolu. Povratak u punu aktivnost ovisi o težini stanja i obično traje od nekoliko tjedana do nekoliko mjeseci.
Komplikacije i prognoza
Ovisno o trajanju i virulenciji mikroba, septička upala može dovesti do oštećenja hrskavice i kosti s brojnim trajnim posljedicama, uključujući uništenje rastne ploče i zaostajanje u rastu uda. Prognoza je lošija kod zahvaćenosti kuka i u novorođenčadi. Prognoza ovisi o ranom i adekvatnom liječenju.
Dodatak: slike
Slika br. 4
Kliničke nalaze kod septičkog artritisa
Maligniteti
Uvod
Do dvije trećine djece s malignom bolešću u početku se javljaju sa mišićno-koštanim tegobama kao što su mialgija, artralgija, artritis ili bol u kostima. Sistemske malignitete mogu se manifestirati artritisom i dovesti do pogrešne dijagnoze JIA. Liječenje glukokortikoidima ili imunosupresivima može odgoditi postavljanje točne dijagnoze i time pogoršati ukupnu prognozu, potaknuti razvoj sindroma lize tumora ili pogoršati odgovor na kemoterapiju. Za potvrdu dijagnoze i liječenja pacijenta uvijek je potrebno što je prije moguće uputiti u specijalizirani dječji hematološko-onkološki centar.
Najčešće sistemske maligne bolesti s mišićno-koštanim manifestacijama uključuju leukemiju, limfome i neuroblastom. Tumori kostiju i zglobova uglavnom imaju lokalne manifestacije.
Leukemija
Čini 30 % svih malignih bolesti u djece, pri čemu prevladava akutna limfoblastna leukemija (ALL), s vrhuncem incidencije u dojenjačkoj dobi (slično JIA).
Mišićno-koštane manifestacije obično su popraćene nespecifičnim konstitucionalnim simptomima kao što su povišena temperatura ili groznica, umor, gubitak apetita i gubitak tjelesne težine. Tipična je intenzivna, stalna bol, često lokalizirana u metafizi dugih kostiju, koja može biti prisutna i noću. Ako je prisutan bol u zglobovima, njezina intenzitet obično znatno premašuje objektivne nalaze intenziteta artritisa, a jutarnja ukočenost obično nije prisutna.
Pregled i dijagnoza:
Dijagnoza uključuje kombinaciju kliničke procjene, laboratorijskih pretraga, slikovnih metoda i aspiracije koštane srži.
Laboratorijski testovi usmjereni su na krvne pretrage i biokemijske pretrage.
- Krvna slika: progresivna (obično normocitna) anemija, ponekad s padom trombocita i leukocita
- Razmaz krvi: na početku ALL-a (tzv. preleukemična faza) i tijekom nekoliko tjedana (do mjeseci) nakon pojave mišićno-koštanih simptoma možda neće pokazivati leukemične stanice.
- Biokemijski testovi: povišeni markeri stanične obnove (LDH, mokraćna kiselina) i nespecifična upalna aktivnost (FW, CRP)
Osjetljivost i specifičnost kombinacije abnormalnog krvnog broja i noćne boli za ALL iznosi 85%.
Obični rendgenski snimci dugih kostiju mogu pokazati pruge u metafizi, periostalnu reakciju ili sklerotične i osteolitičke lezije.
Dijagnozu potvrđuje pedijatrijski hematolog-onkolog na temelju pretrage koštane srži.
Liječenje
Tijekom procesa diferencijalne dijagnoze preporučuje se simptomatsko liječenje analgeticima ili nesteroidnim protuupalnim lijekovima. PAŽNJA: ne primjenjivati glukokortikoide. Ako se sumnja na ALL, pacijenta treba što je prije moguće uputiti u specijalizirani pedijatrijski hematološko-onkološki centar. Nakon što se započne s odgovarajućim liječenjem ALL-a, simptomi artritisa obično nestaju.
Limfomi
To je najčešći generalizirani malignitet u adolescenata. Mišićno-koštane (MSK) manifestacije rjeđe su nego kod ALL-a. Može biti prisutna bol u kostima (invazija limfoma u kortikalnu tvar i koštanu srž, hipertrofična osteoartropatija koja dovodi do akutnog bolnog periostitisa), ali artritis je rjeđi. U diferencijalnoj dijagnozi limfoma potrebno je isključiti sistemsku JIA, rijetke limfome kostiju i kronični osteomijelitis. Dijagnoza zahtijeva snimanje prsnog koša/mediastinuma (RTG/CT), trbušne šupljine (ultrazvuk/CT) i histološki pregled limfnih čvorova (po mogućnosti ekscizija cijelog limfnog čvora, a ne biopsija).
Neuroblastom
Neuroblastom je najčešći solidni maligni tumor kod male djece s ranom generalizacijom. To je tumor u nadbubrežnoj srži ili paravertebralnim simpatičkim ganglijima. 75 % djece ima metastaze u trenutku postavljanja dijagnoze, a najčešće manifestacije na mišićno-koštanom sustavu su bolovi u kostima. Upozoravajući znakovi uključuju bolove u leđima kod male djece/maloljetnika.
Pregledi kod sumnje na neuroblastom uključuju snimanje trbušne šupljine i medijastinuma (sonografija, rendgenski snimak, CT, MR), Rentgenski pregled kostiju, scintigrafija kostiju i laboratorijski testovi (povećana brzina sedimentacije eritrocita, neuron-specifična enolaza, feritin, LD, povećano izlučivanje metabolita kateholamina u urinu – osobito vanililmandelične kiseline i homovanililne kiseline).
Primarni tumori kostiju i zglobova
Kostni tumori (i maligni i benigni) mogu se manifestirati boli i oticanjem. Maligni tumori rijetki su u djece, ali su opasni po život. Rana dijagnoza je ključna. Pacijente sa sumnjom na lezije kostiju treba odmah uputiti u specijalizirani dječji onkološki centar.
Upozoravajući znakovi malignih tumora uključuju bol koja se pojačava noću, oticanje (u početku mekih tkiva, kasnije opipljiva koštana otpornost), slučajne/patološke prijelome na mjestu lezije (5–10 %), gubitak tjelesne težine, kaheksija i plućne metastaze – kratkoća daha, bol u prsima i hemoptiza.
Laboratorijski testovi mogu pokazati povišene upalne parametre, ALP, LD. Obični rendgenski snimak otkrit će većinu koštanih tumora. Međutim, normalan nalaz na rendgenskom snimku ne isključuje tumor kosti. Sonografija se koristi za pregled proširenja mekih tkiva i dijagnozu benignih lipoma, vaskularnih malformacija itd. MRI, CT, PET-CT i PET-MRI definiraju opseg zahvaćenosti, zahvaćenost mekih tkiva, stadij i otkrivanje metastaza, najčešće u plućima, a rjeđe u limfnim čvorovima. Biopsija je važan izvor za histološku klasifikaciju i određivanje stupnja zloćudnosti tumora. Stadij određuje histološki stupanj, opseg, prisutnost i rasprostranjenost metastaza te utječe na daljnje liječenje i prognozu (VAŽNO: procjenu provodi iskusni patolog ili neovisni “drugi čitač” pregledava nalaze).
Maligne novotvorine
Kod djece najčešći su osteosarkom (55%, vidi Sliku 5) i Ewingov sarkom (35%, vidi Sliku 6), dok je hondrosarkom izuzetno rijedak. U ovu skupinu također spadaju sarkomi mekih tkiva (rabdomiosarkom i neralabdomiosarkomi), mesenchimski stanični tumori, ekstraskeletni Ewingov sarkom, sinovijalni sarkom, fibrosarkom i embrionalni sarkom.
Benigne tumore
Ovi se tumori javljaju češće u djece nego maligni tumori, npr. koštani tumori (osteoidni osteom, osteoblastom, eozinofilni granulom), tumori vezivnog tkiva (fibromatozna displazija, neosifikirajući fibrom (vidi Sliku 7)), koštane ciste, tumori hrskavice (osteohondrom, enohondrom, hondroblastom).
Dodatak: slike
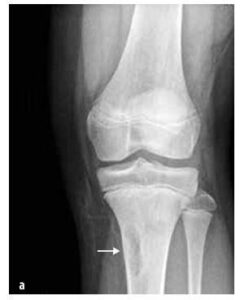
Slika 5
Osteosarkom distalne femurne trećine
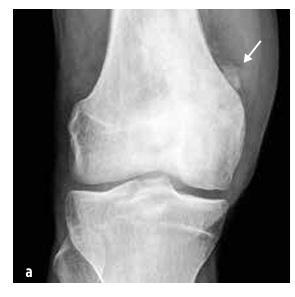
Slika 6
Ewingov sarkom koji zahvaća zdjelični kostur
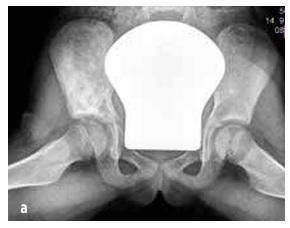
Slika br. 7
Neosteogenni koštani fibrom
Tekst pripremila Natálie Sladká Švestková (natalie.sladka@vfn.cz), uglavnom na temelju djela Paediatric Rheumatology in Practice, poglavlje 10 Akutni artritis (Andrej Záhornadský: andrej.zahornadsky@nempk.cz), poglavlje 12 Mišićno-koštane manifestacije nereumatskih bolesti (Hana Malcová: hana.malcova@fnmotol.cz) i poglavlje 23 Autoinflamatorne bolesti (Kateřina Bouchalová: katerina.bouchalova@fnol.cz)
Ilustracije broj 1, 2, 3, 5, 6 i 7 korištene uz dopuštenje iz djela Paediatric Rheumatology in Practice, poglavlje 10 Akutni artritis (Andrej Záhornadský: andrej.zahornadsky@nempk.cz, poglavlje 12 Mišićno-koštane manifestacije nereumatskih bolesti (Hana Malcová: hana.malcova@fnmotol.cz) i poglavlje 23 Autoinflamatorne bolesti (Kateřina Bouchalová: katerina.bouchalova@fnol.cz).
Ilustracija broj 4 preuzeta s https://casereports.bmj.com/content/casereports/2016/bcr-2016-215904/F1.large.jpg
DOLEŽALOVÁ, Pavla i DALLOS, Tomáš. Dječja reumatologija u praksi. Postgraduate Medicine Series. Prag: Mladá fronta, 2019. ISBN 978-80-204-5540-6









