
Meghatározás
– Vér felköhögése az alsó légutakból
– Ritka, de súlyos tünet gyermekkorú betegeknél
– Enyhe, önmagától megszűnő epizódoktól életveszélyes, sürgős beavatkozást igénylő tüdővérzésig terjedhet.
– Sokkal ritkábban fordul elő, mint felnőtteknél
– gyakran súlyos alapbetegségre utal, beleértve fertőzéseket, veleszületett rendellenességeket, érrendszeri rendellenességeket vagy autoimmun betegségeket
Hemoptysis a gyermekreumatológiában
Akut vs. krónikus hemoptysis
Akut hemoptysis
– Hirtelen jelentkezik, általában órákig vagy napokig tart
– Gyakran társul akut gyulladással vagy egy alapbetegség hirtelen súlyosbodásával
– Gyermekeknél nagyobb valószínűséggel súlyos és gyorsan progrediáló, különösen pulmonalis-renalis szindrómák esetén
– Okok:
o Diffúz alveoláris vérzés (DAH): A szisztémás lupus erythematosus (SLE), az ANCA-asszociált vasculitis (AAV) és a Goodpasture-szindróma (GPS) súlyos megnyilvánulása
o IgA vasculitis (korábban Henoch Schönlein purpura): Rendkívül ritka oka a pulmonalis vérzésnek, de súlyos veseelégtelenséggel járhat
o Az ANCA-asszociált vasculitis (AAV) vagy a lupus pneumonitis akut fellángolása.
Krónikus hemoptysis
– Hétről hónapra tartó, tartós vagy visszatérő vérrel tarkított köpet
– Valószínűbb oka a krónikus gyulladásos tüdőbetegség, visszatérő alveoláris vérzés vagy genetikai rendellenesség
– A gyermekkorú betegek nem mindig jelzik az enyhe hemoptysist, ami késlelteti a diagnózist
– Okok:
o COPA-szindróma: monogén autoimmun rendellenesség, amely visszatérő alveoláris vérzéssel és intersticiális tüdőbetegséggel jár gyermekeknél.
o Idiopátiás pulmonalis hemosiderosis (IPH): Az ismétlődő alveoláris vérzés krónikus oka, amely vaspótláshoz, vérszegénységhez és pulmonalis fibrózishoz vezet
o Ismétlődő vasculitishez társuló alveoláris vérzés, különösen relapszusos AAV esetén.
Idiopátiás pulmonalis hemosiderosis (IPH)
– Ritka gyermekgyógyászati rendellenesség, amelyet visszatérő diffúz alveoláris vérzés jellemez
– Az etiológia továbbra is ismeretlen, de egyes esetek autoimmun folyamatokkal állnak összefüggésben
– Klinikai triád: visszatérő vérköpés, vashiányos vérszegénység, diffúz pulmonális infiltrátumok
– Diagnózis:
o Nagy felbontású CT (HRCT): Diffúz üveges elhomályosodásokat és hemosziderin lerakódásokat mutat
o Bronchoalveoláris lavázs (BAL): hemosziderinnel telített makrofágok jelenléte
o Tüdőbiopszia: atipikus esetekben hasznos
– Kezelés
o Első vonalbeli kezelés: kortikoszteroidok a gyulladás csökkentésére
o Immunszuppresszánsok: Rituximab vagy azatioprin refrakter esetekben
o Támogató kezelés
COPA-szindróma
– A COPA gén mutációi által okozott monogén autoimmun rendellenesség (autoszomális domináns)
– Klinikai tünetek: visszatérő alveoláris vérzés, intersticiális tüdőbetegség, ízületi gyulladás és veseelégtelenség
– Gyakori a gyermekkorban való megjelenés, a tünetek már csecsemőkorban is jelentkezhetnek
– Diagnózis:
o Genetikai vizsgálat COPA mutációk kimutatására.
o HRCT: intersticiális tüdőbetegséget és üveges elhomályosodásokat mutat
o BAL: Hemosziderinnel telített makrofágok
– Kezelés
o Első vonalbeli kezelés: kortikoszteroidok a gyulladás csökkentésére
o Immunszuppresszánsok (rituximab, ciklofoszfamid)
o IL-6 vagy TNF-α ellenes biológiai szerek
IgA vasculitis (lásd külön fejezet)
– A leggyakoribb gyermekgyógyászati vasculitis, de ritkán okoz pulmonalis vérzést
Szisztémás lupus erythematosus és diffúz alveoláris vérzés (lásd külön fejezet)
– A gyermekgyógyászati SLE gyakran súlyosabb szervi érintettséggel jár, mint a felnőtteknél kialakuló SLE.
– A diffúz alveoláris vérzés (DAH) ritka, de életveszélyes.
– Kockázati tényezők:
o Magas betegségaktivitás (SLEDAI pontszám).
o Lupus nephritis.
o Antifoszfolipid antitestek jelenléte.
– SLE diagnózis:
o ANA (≥1:80 titer) – szükséges
o Klinikai kritériumok (konstitucionális, hematológiai, neuropszichiátriai, mukokután, serosális, musculoskeletális, renális)
o Immunológiai kritériumok
– DAH diagnózisa:
o HRCT: Diffúz üveges elhomályosodás és alveoláris konszolidáció.
o BAL: vérzéses folyadék hemosziderinnel teli makrofágokkal
– Kezelés:
o Nagy dózisú kortikoszteroidok
o Ciklofoszfamid vagy rituximab
o Plasmapheresis súlyos esetekben
ANCA-társult vasculitis gyermekeknél (lásd külön fejezet)
– Ide tartozik a granulomatosis polyangiitis (GPA), a mikroszkópos polyangiitis (MPA) és az eosinophilic granulomatosis polyangiitis (EGPA)
– A gyermekeknél előforduló AAV agresszív, gyakran gyorsan progrediáló glomerulonephritis (RPGN) és alveoláris vérzés formájában jelentkezik
– Diagnózis:
o ANCA szerológia (PR3/MPO antitestek).
o Vese biopszia: Pauci-immun nekrotizáló glomerulonephritist mutat
o Szükség esetén tüdőbiopszia
– Kezelés
o Indukciós terápia: kortikoszteroidok + ciklofoszfamid vagy rituximab.
o Fenntartó kezelés: Azatioprin, mikofenolát-mofetil (MMF) vagy rituximab
o Plasmapheresis súlyos esetekben
Goodpasture-szindróma (GPS) gyermekeknél
– Gyermekgyógyászatban rendkívül ritka.
– Okozója az anti-glomeruláris bazális membrán (GBM) antitestek, amelyek alveoláris vérzéshez és gyorsan progrediáló glomerulonephritishez vezetnek.
– Diagnózis:
o Anti-GBM antitestek vizsgálata.
o Vese biopszia
– Kezelés
o Plazmaferezis
o Kortikoszteroidok + ciklofoszfamid.
Következtetés
– Az autoimmun betegségek okozta gyermekgyógyászati hemoptysis ritka, de életveszélyes.
– A vérköpés gyakoribb okait ki kell zárni.
– A pulmonalis-renalis szindrómákat (AAV, GPS, COPA, SLE) azonnal fel kell ismerni és agresszív kezelést kell alkalmazni.
– A korai diagnózis és az immunszuppresszív terápia döntő fontosságú a kimenetel javítása szempontjából.
– A jövőbeli irányok között szerepelnek a célzott biológiai terápiák és a monogén okok, például a COPA-szindróma genetikai szűrése
A gyermekek vérköpésének differenciáldiagnózisa:
– Fertőző okok
o Bakteriális tüdőgyulladás (pl. Staphylococcus aureus, Streptococcus pneumoniae, Klebsiella)
o Tuberkulózis (TB) – primer vagy reaktivált TB
o Gombás fertőzések (pl. aspergillózis, histoplasmosis, mucormycosis)
o Vírusos tüdőgyulladás (pl. influenza, RSV, adenovírus)
o Parazitafertőzések (pl. hidatidózis, paragonimiasis endémiás területeken)
– Autoimmun és vasculitis okozta okok
o Elsődleges szisztémás vasculitis
▪ ANCA-társult vasculitis (granulomatosis polyangiitis, mikroszkópos polyangiitis)
▪ IgA-vasculitis – ritka pulmonális érintettség
o Szisztémás lupus erythematosus (SLE) – diffúz alveoláris vérzés, lupus pneumonitis
o Goodpasture-szindróma (anti-GBM-betegség) – pulmonalis vérzés és glomerulonephritis
o Idiopátiás pulmonalis hemosiderosis (IPH) – visszatérő alveoláris vérzés szisztémás betegség nélkül
o COPA-szindróma – Monogén rendellenesség alveoláris vérzéssel, ízületi gyulladással és vesebetegséggel
– Kardiovaszkuláris okok
o Veleszületett szívbetegség, pulmonalis arteriovenosus malformációk (AVM) – örökletes vérzéses telangiectasia (HHT), pulmonalis hipertónia
– Légúti és szerkezeti rendellenességek
o Idegen test aspiráció, bronchiectasia, tracheobronchiális malformációk, neoplazma (ritka)
– Trauma és iatrogén okok
– Hematológiai és véralvadási rendellenességek
o Trombocitopénia, hemofília, koagulopátia (pl. disszeminált intravaszkuláris koagulációs szindrómák)
– Környezeti és toxikus okok
Vasculitis okozta diffúz alveoláris vérzés
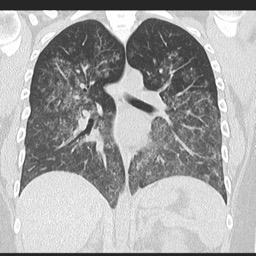
Forrás: radiopaedia.org
A szöveget Nikol Husáková (nikol.husakova@vfn.cz) készítette a következő források alapján:
- Laya BF, Concepcion NF. Hemoptysis in children: Imaging evaluation. Pediatr Radiol. 2007;37(12):1211–1223. doi:10.1007/s00247-007-0609-6
- Weiss PF. Pediatric vasculitis. Pediatr Clin North Am. 2012;59(2):407–423. doi:10.1016/j.pcl.2012.03.005
- Kitching AR, Anders HJ, Basu N, Brouwer E, Gordon J, Jayne DR, et al. ANCA-associated vasculitis. Nat Rev Dis Primers. 2020;6(1):71. doi:10.1038/s41572-020-0204-y
- Tanaka C, Benseler SM. Systemic lupus erythematosus in children and adolescents. Pediatr Clin North Am. 2017;64(2):339–361. doi:10.1016/j.pcl.2016.11.008
- Green RJ, Ruoss SJ, Kraft SA, Berry GJ, Raffin TA. Idiopathic pulmonary hemosiderosis in children: Diagnostic criteria, management, and outcome. Eur Respir J. 2001;17(3):496–501. doi:10.1183/09031936.01.17304960
- Griese M, Kabra SK, Tan HL. Pulmonary hemorrhage in children: Diagnostic workup and therapeutic approaches. Paediatr Respir Rev. 2011;12(3):231–238. doi:10.1016/j.prrv.2011.03.005








