
Bevezetés
A krónikus recidiváló multifokális osteomyelitis (CRMO) a krónikus nem bakteriális csontgyulladással jellemezhető betegségek spektrumának része, és a feltételezett genetikai hajlam és a részt vevő immunmechanizmusok miatt az autoinflammatorikus betegségek közé sorolják.
Epidemiológia
Ez egy ritka betegség, amelynek pontos előfordulási gyakorisága nem ismert. Gyermekkorban gyakrabban fordul elő, mint felnőttkorban (7–12 éves korban, 2–4-szer gyakrabban lányoknál). Kisebb gyermekeknél figyelembe kell venni az extrém ritka genetikailag meghatározott osteitiseket is (pl. a DIRA-szindróma keretében). Felnőtteknél gyakrabban társul bőr tünetekkel (pl. SAPHO-szindróma – synovitis, acne, pustulosis, hyperostosis, osteitis).
Etiopatogenezis
A pontos etiológia nem ismert, de genetikai komponens feltételezhető. Az osteitis patogenezisében valószínűleg szerepet játszik a neutrofil leukociták abnormális reakciója és az IL-1β fokozott termelése (inflammaszomtól függetlenül). A CRMO etiopatogenetikailag közel áll más betegségekhez: spondylarthropathia (átalakulhat), psoriasis, palmoplantáris pustulosis és krónikus bélgyulladás.
Klinikai kép
A klinikai kép krónikus vagy gyakrabban ingadozó lefolyású, az aktivitás remisszióval váltakozik. Nincsenek validált diagnosztikai kritériumok, diagnosztikai biomarkerek, sem pontos definíciója az inaktív betegségnek/remissziónak. Ez egy per exclusionem diagnózis, amely klinikai tüneteken, képalkotó vizsgálatokon és esetleg csontbiopszia alapján alapul.
A fő klinikai tünetek közé tartozik a lokalizált csontfájdalom, amelyet néha a környező lágy szövetek duzzanata és láz kísér. Az érintett csonttól távolabb szinovitisz is előfordulhat.
További tünetek közé tartozik a palmoplantáris pustulózis (lásd 1. ábra), amely körülbelül 25% -ban fordul elő, valamint a serdülők és fiatal felnőttek esetében a súlyos pustulózis akne (SAPHO-szindróma).
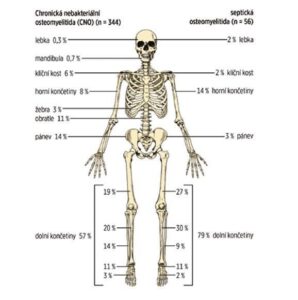
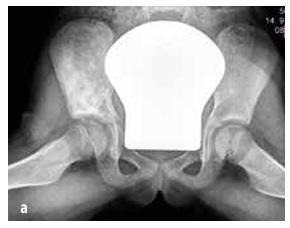
A csontok közül leggyakrabban a hosszú csontok metafízisét, a kulcscsontot, a csigolyatesteket és a medencét érinti (lásd a 2. ábrát). A csontelváltozások száma változó (néha csak egyetlen góc, gyakrabban több). Néha a csontszcintigráfia vagy a teljes test mágneses rezonancia (WB MRI) is feltárja az aszimptomatikus léziókat.
Vizsgálatok
Az alapvető vizsgálatok közé tartoznak a laboratóriumi vizsgálatok, a képalkotó módszerek és a csontbiopszia.
A laboratóriumi vizsgálatokban láthatóak lehetnek vagy nem láthatóak a gyulladásos aktivitás jelei (FW, CRP, leukocytosis). Nem feltétlenül kell HLA B27-hez kapcsolódniuk.
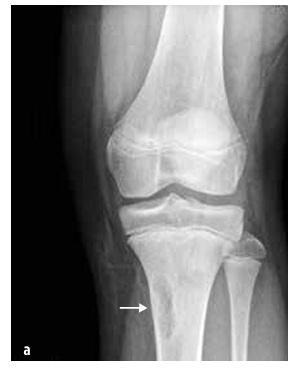
Az alapvető vizsgálat a tüneti területek natív röntgenvizsgálata (lásd a 3. ábrát), kiegészítve mágneses rezonancia és/vagy számítógépes tomográfia vizsgálattal.
Az optimális képalkotás a teljes test mágneses rezonancia (WB MRI), amely feltárja az aszimptomatikus gócokat és megjeleníti a csontokon kívüli elváltozásokat (myositis, synovitis).
További vizsgálatok közé sorolhatjuk a csontszcintigráfiát is, amely a beadott radiofarmakont a metabolizmus és a vérkeringés intenzitásának arányában ábrázolja.
Csontbiopszia esetén elsősorban monofokális folyamat vagy atipikus betegség esetén javasoljuk, hogy kizárjuk más (tumoros, fertőző) etiológiát. A megfelelő helyet a képalkotó módszerekkel kapott eredmények alapján választjuk ki. A tipikus eredmény a lézió időtartamától függ.
Differenciális diagnózis
A differenciális diagnózishoz tartozik az infekciós osteomyelitis (bakteriális, mikobakteriális, mikotikus), a csonttumorok és metasztázisok (primer intraosseális limfóma, osteosarcoma, Ewing-szarkóma, leukémia, neuroblasztóma), jóindulatú csontelváltozások (osteoid osteoma és osteoblastoma), Langerhans-sejtekből származó hisztiocitózis, Rosai-Dorfman-kór, pszoriázisos ízületi gyulladás, spondyloartropátia és hypophosphatasia.
Kezelés
Az első választás a nem szteroid gyulladáscsökkentők. Ha ezek nem elég hatékonyak, kortikoterápiát (rövid távú, exacerbációk esetén), biszfoszfonátokat (főleg pamidronátot, amelyet különösen a gerinc érintettsége esetén ajánlunk) és biológiai kezelést (főleg TNF-α blokádot) adunk hozzá.
Prognózis
A prognózis változó, a betegség jellemzően átmeneti exacerbációkkal és különböző hosszúságú remissziókkal jár. A prognózis szempontjából a legsúlyosabb a gerinc érintettsége.
Melléklet: képek
1. kép
Palmoplantáris pustulózis CRMO-ban szenvedő páciensnél

2. kép
A csontlerakódások eloszlásának összehasonlítása MR-felvételeken CRMO-ban és szeptikus osteomyelitisben szenvedő gyermekeknél (Schnabel et al., 2016 alapján)
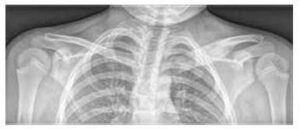
3. kép
A bal kulcscsont mediális végének kiterjedése és osteolitikus léziói, valamint a lágy szövetek ödémája RTG-n
Szeptikus ízületi gyulladás és osteomyelitis
Bevezetés
A szeptikus ízületi gyulladás és az osteomyelitis AKUT ÁLLAPOTOK a gyermekreumatológiában, mivel szeptikus szövődmények és visszafordíthatatlan ízületi vagy csontkárosodás kockázatával járnak. Ezek élő baktériumok jelenlétét jelentik az ízületi üregben (szeptikus ízületi gyulladás) vagy a csontban (osteomyelitis). Önállóan vagy együttesen is előfordulhatnak. A klinikai kép a gyermek életkorától és a mikroorganizmus virulenciájától függ.
Epidemiológia és etiopatogenezis
Leggyakrabban a 2–5 éves kisgyermekeket érinti. Az összesített incidencia 10–20 eset / 100 ezer gyermek / év. Leggyakrabban hematogén terjedéssel alakul ki egy másik gócból (légutak, ORL terület, bőrfertőzés) és közvetlen átterjedéssel (pl. mély szúrás, sérülés, műtét).
A gyermekek ízületeinek és csontjainak fertőzését leggyakrabban okozó kórokozók
| Kor | Mikroorganizmus |
| < 12 hónap | Staphylococcus aureus újszülöttek: B csoportú streptococcusok, G-pálcikák |
| 1–5 év | Staphylococcus aureus, A csoportba tartozó streptococcusok, pneumococcus, Haemophilus influenzae, Kingella kingae |
| 5–12 év | Staphylococcus aureus, A csoportba tartozó streptococcusok |
| 12–18 év | Staphylococcus aureus, pneumococcus, A csoportba tartozó streptococcusok, Neisseria gonorrhoeae |
| sarlósejtes vérszegénység, immunhiányos állapotok esetén Salmonella |
A szeptikus ízületi gyulladás 50% -ban két éves korig jelentkezik, és 75% -ban az alsó végtagok ízületeit érinti (térd > csípő > boka) (lásd a 4. ábrát). Az osteomyelitis leggyakrabban a metafízisben lokalizálódik.
A szeptikus ízületi gyulladás klinikai előrejelzésének tényezői (Kocher et al., 1999 alapján módosítva) közé tartozik a láz (> 38,5 °C), a felállás képtelensége vagy fájdalom az ízület passzív mozgatásakor, FW > 40 mm/h és a leukocita szám (> 12 x 109 ). Minél több tényező teljesül, annál nagyobb a betegség valószínűsége.
Klinikai kép – tipikus tünetek
A tipikus klinikai képhez tartozik az akut kezdet és a gyors lefolyás (órák vagy napok) általános tünetekkel (láz, fáradtság).
MINDIG szükséges az általános klinikai vizsgálat (az egész mozgásszervi rendszer). Általában egy hely érintett. Multifokális érintettség esetén immunhiányra kell gondolni, több csigolya érintettsége esetén tuberkulózisra és metasztázisokra kell gyanakodni.
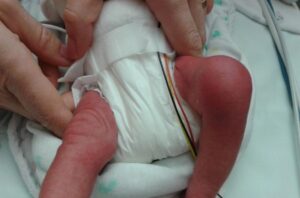
Csont- vagy ízületi fertőzésre gondolunk olyan gyermekeknél, akiknél hirtelen jelentkeznek a következő tünetek: láz, megmagyarázhatatlan sántítás és/vagy abnormális végtag tartás, a végtag használatának megtagadása, mozgáskorlátozottság, izom-csontrendszeri fájdalom ± helyi tapintási fájdalom az ízületben vagy csontban, valamint duzzanat és bőrpír (lásd a 4. ábrát). CAVE: a kisgyermekek pontatlanul lokalizálják a fájdalmat (pl. a csípőből a térd területére áthelyeződő fájdalom).
Klinikai kép – speciális helyzetek
A speciális helyzetek közé tartoznak a újszülöttek és csecsemők fertőzései, speciális fertőzések, szubakut és krónikus osteomyelitis, spondylodiscitis és gennyes sacroileitis.
Újszülötteknél és csecsemőknél általában bármilyen fertőzés általános tünetekkel jár (pl. hőmérséklet-ingadozás, szívfrekvencia-zavarok, vérkeringési zavarok, tachypnoe, általános állapotváltozás stb.), és a helyi tünetek kezdetben gyengék lehetnek (pl. csípőízületi fertőzés esetén csak fájdalmas abdukció lehet tapasztalható pelenkázáskor). Ha a klinikai vizsgálat során ebben a korcsoportban ízületi vagy csontfájdalmat vagy duzzanatot észlelünk, ki kell zárnunk a törést vagy a gennyes gyulladást. 1 év alatti gyermekeknél a reaktív ízületi gyulladás ritka, és gyakran gennyes gyulladásról van szó. A szövetek gyulladásos károsodása kiterjedtebb, mint idősebb gyermekeknél, ezért az osteomyelitis és a szeptikus arthritis is szerepel a kis csecsemők ismeretlen fertőzésének differenciáldiagnózisában.
A specifikus kórokozók közé soroljuk a Mycobacterium tuberculosis-t, illetve a BCG törzset (enyhébb lefolyás). A tünetek fokozatosan jelentkeznek, és a fáradtság, a fogyás és az éjszakai izzadás dominál. Leggyakrabban a gerinc (a gerincvelő kompressziójának destrukciója paraplegiával), a sacroilialis ízület, a csípő, a térd és a boka érintett. Jellemző a paravertebrális tályog és annak a medencébe történő lefolyása. Szükséges a vizsgálat és a kezelés egy speciális intézményben.
Szubakut és krónikus osteomyelitis általában akkor alakul ki, ha a baktériumok virulenciája alacsonyabb, az egyén immunrendszere erősebb, vagy antibiotikumokat szed. A kezelés antibiotikumokkal történő exkholeációban áll.
A spondylodiscitis akut gennyes gyulladás a csigolyák és a porckorongok között. Tünetei közé tartozik a láz, a fáradtság, a hátfájás és gyakran a hasfájás is. Kezelése antibiotikumokkal, immobilizációval és műtéttel történik, ha tályog alakul ki.
A gennyes sacroileitis fájdalmat okoz a hátban, a hasban, a csípőben és a combban. A kezelés megegyezik a spondylodiscitis kezelésével.
Vizsgálatok
Az alapvető vizsgálatok közé tartoznak a laboratóriumi és képalkotó módszerek.
A laboratóriumi vizsgálatok során nem specifikus gyulladásos mutatókat (↑FW, ↑CRP, neutrofil leukocytosis with shift) látunk. A kezelés szempontjából fontos az antibiotikum-kezelés megkezdése ELŐTT az infekciót kiváltó kórokozó azonosítása.
1. ismételt vérkultúra (három egymást követő napon)
2. közvetlen tenyésztés váladékból vagy szövetből (CAVE – a negatív eredmény nem zárja ki a szeptikus eredetet – a szinoviális folyadék gátolja a baktériumok szaporodását a táptalajban),
3. bakteriális DNS kimutatás PCR módszerrel (ún. panbakteriális 16S rRNA)
4. Mikroszkópos vizsgálat: Gram-festés (érzékenység kb. 70%), citológia (> 50 ezer leukocita/μl, > 90% neutrofil), makroszkóposan gennyes
A képalkotó módszerek közé tartozik a natív röntgen, ízületi ultrahang, számítógépes tomográfia, mágneses rezonancia és csontszcintigráfia. A végtagok röntgen- és ultrahangvizsgálatánál általános szabály, hogy az érintett és a megfelelő kontralaterális területet is meg kell jeleníteni az oldalankénti összehasonlítás lehetőségének érdekében. A további képalkotó vizsgálatok indikációja és értelmezése a gyermekortopéd vagy sebész feladata.
Differenciális diagnózis
A szeptikus csont- vagy ízületi folyamat differenciáldiagnózisában szerepelnek más akut arthritisek (parainfekciós és posztinfekciós), Lyme-arthritis, krónikus recidiváló multifokális osteomyelitis, csontdaganatok, akut leukémia és a JIA szisztémás formája.
Kezelés
A kezelés komplex és több szakmát érintő (gyermekgyógyász, ortopéd, mikrobiológus/fertőzésgyógyász, esetleg fizikoterapeuta és protetikus). Kezdetben kórházi kezelésre van szükség sebészeti vagy ortopédiai osztályon.
Az antibiotikumok adagolása a tenyésztésre szánt minták levétele után azonnal megkezdődik, az eredményekre nem kell várni. A kezelés empirikusan kezdődik, figyelembe véve a beteg életkorát és egyéb hátterét, és mindig elsősorban a staphylococcus fertőzésre irányul. A kezelés mindig intravénásan kezdődik (legalább egy hétig), majd a CRP csökkenése, a vérkép normalizálódása és a klinikai tünetek (láz, fájdalom, mozgáskorlátozottság) javulásának jelei után átállnak orális adagolásra.
A kezelés időtartama egyénileg változik, szeptikus ízületi gyulladás esetén általában három-négy hét, osteomyelitis esetén hosszabb.
A kezelés nyugalomban, az érintett ízület immobilizálásával történik. Az akut fertőzés leküzdése után óvatos mobilizáció következik. A teljes terheléshez való visszatérés a betegség súlyosságától függ, általában hetek vagy hónapok kérdése.
Komplikációk és prognózis
A szeptikus gyulladás a mikroorganizmusok élettartamától és virulenciájától függően a porc és a csont károsodásához vezethet, számos maradandó következménnyel, beleértve a növekedési porc destrukcióját és a végtag növekedésének leállását. Rosszabb a prognózis a csípő érintettsége és újszülöttek esetében. A prognózis a korai és megfelelő kezeléstől függ.
Melléklet: képek
4. ábra
Klinikai lelet szeptikus ízületi gyulladás esetén
Malignitások
Bevezetés
Akár kétharmada is lehet a rosszindulatú daganatos betegségben szenvedő gyermekeknek, akiknél a betegség kezdetén izom- és csontfájdalmak, ízületi fájdalmak, ízületi gyulladás vagy csontfájdalmak jelentkeznek. A szisztémás rosszindulatú daganatok ízületi gyulladással jelentkezhetnek, ami téves JIA diagnózishoz vezethet. A glükokortikoidokkal vagy immunszuppresszív szerekkel történő kezelés késleltetheti a helyes diagnózis felállítását, és így ronthatja az általános prognózist, indukálhatja a tumorális bomlás szindróma kialakulását, vagy ronthatja a kemoterápiára adott választ. A diagnózis megerősítéséhez és a kezeléshez mindig szükséges a beteget a lehető leghamarabb átadni egy speciális gyermekhematológiai-onkológiai osztály gondozásába.
A leggyakoribb szisztémás malignitások, amelyek muszkuloskeletális tüneteket okoznak, a leukémia, a limfómák és a neuroblasztóma. A csont- és ízületi daganatok tünetei többnyire lokálisak.
Leukémia
A gyermekek összes rosszindulatú daganatos megbetegedésének 30%-át teszi ki, és az akut limfoblasztos leukémia (ALL) a leggyakoribb, amelynek előfordulása a kisgyermekkorban tetőzik (hasonlóan a JIA-hoz).
A mozgásszervi tüneteket általában nem specifikus alkotmányos panaszok kísérik, mint például emelkedett hőmérséklet vagy láz, fáradtság, étvágytalanság, fogyás. Jellemző az intenzív, folyamatos fájdalom, amely gyakran a hosszú csontok metafízis területére lokalizálódik, és éjszaka is jelentkezhet. Ha ízületi fájdalom jelentkezik, annak mértéke általában jelentősen meghaladja az ízületi gyulladás objektív intenzitását, és reggeli merevség általában nem jelentkezik.
Vizsgálat és diagnosztika:
A diagnózishoz a klinikai tünetek, laboratóriumi vizsgálatok, képalkotó módszerek és csontvelő aspiráció kombinációja szükséges.
A laboratóriumi vizsgálatok során a vérképre és a biokémiai vizsgálatokra koncentrálunk.
- vérkép: progresszív (általában normocitás) anémia, néha thrombocyták és leukocyták csökkenésével
- vérkenet: az ALL kezdetén nem feltétlenül mutat leukémiás sejteket (ún. preleukémiás fázis), és a muszkuloskeletális panaszok megjelenésétől számított hetekig (akár hónapokig) is eltarthat.
- Biokémiai vizsgálat: a sejtforgalom markereinek (LD, húgysav) emelkedése és nem specifikus gyulladásos aktivitás (FW, CRP)
Az abnormális KO és éjszakai fájdalom kombinációjának érzékenysége és specifitása az ALL esetében 85%.
A hosszú csontok egyszerű röntgenfelvételén csíkok láthatók a metafízis területén, periostális reakciók vagy szklerotikus és osteolitikus léziók.
A diagnózist a gyermekhematológus-onkológus csontvelővizsgálat alapján erősíti meg.
Kezelés
A differenciáldiagnosztikai folyamat idején tüneti kezelés analgetikumokkal vagy nem szteroid gyulladáscsökkentőkkel ajánlott. FIGYELEM: ne adjon glükokortikoidokat. ALL gyanúja esetén a beteget a lehető leghamarabb konzultálni kell egy speciális gyermekhematológiai-onkológiai központban. Az ALL megfelelő kezelésének megkezdése után az ízületi gyulladás tünetei általában megszűnnek.
Lymphomas
Ez a leggyakoribb generalizált malignitás serdülőknél. A musculoskeletális (MSK) tünetek ritkábban fordulnak elő, mint az ALL esetében. Csontfájdalom (a limfóma inváziója a kortikálisba és a csontvelőbe, hypertrofikus osteoarthropathia, amely akut fájdalmas periostitishez vezet) jelentkezhet, de ritkábban ízületi gyulladás. A limfóma differenciáldiagnózisában ki kell zárni a szisztémás JIA-t, a ritka csontlimfómákat és a krónikus osteomyelitiszt. A diagnózishoz szükséges a mellkas/mediastinum (RTG/CT), a has (sono/CT) és a nyirokcsomók (jobb az egész nyirokcsomó eltávolítása, mint a biopszia) szövettani vizsgálata.
Neuroblastoma
A neuroblastoma a leggyakoribb szilárd rosszindulatú daganat kisgyermekeknél, korai generalizációval. Ez egy daganat a mellékvese vagy a paravertebrális szimpatikus ganglionokban. A diagnózis idején a gyermekek 75%-ánál metasztázisok vannak, és a leggyakoribb MSK tünetek a csontfájdalmak. A figyelmeztető tünetek közé tartozik a hátfájás kisgyermekeknél/kisgyermekeknél.
A neuroblastoma gyanúja esetén elvégzendő vizsgálatok közé tartozik a has és a mediastinum képalkotása (ultrahang, röntgen, CT, MRI), a csontok röntgenvizsgálata, csontszcintigráfia és laboratóriumi vizsgálatok (FW-emelkedés, neuron-specifikus enolázok, feritin, LD, fokozott katecholamin-metabolitok kiválasztása a vizelettel – különösen vanilmandel- és homovanilmandel-sav).
Elsődleges csont- és ízületi daganatok
A csontdaganatok (rosszindulatúak és jóindulatúak egyaránt) fájdalommal és duzzanattal járhatnak. A rosszindulatú daganatok gyermekkorban ritkák, de életveszélyesek. A korai diagnózis alapvető fontosságú. A gyanús csontelváltozással rendelkező beteget haladéktalanul szakosodott gyermekonkológiai osztályra kell utalni.
A rosszindulatú daganatok figyelmeztető klinikai tünetei közé tartozik az éjszaka súlyosbodó fájdalom, duzzanat (kezdetben a lágy szövetekben, később tapintható csontellenállás), véletlenszerű/patológiás törések a lézió helyén (5–10%), súlycsökkenés, kachexia és tüdőáttétek – légszomj, mellkasi fájdalom és hemoptysis.
A laboratóriumi vizsgálatokban emelkedett gyulladásos paraméterek, ALP, LD mutathatók ki. A egyszerű röntgenfelvétel a legtöbb csontdaganatot kimutatja. A normális röntgenfelvétel azonban nem zárja ki a csonttumor lehetőségét. Az ultrahangvizsgálat a lágyrész-terjedés szűrésére szolgál, és diagnosztizálja a jóindulatú lipómákat, érrendszeri rendellenességeket stb. Az MRI, CT, PET-CT, PET-MRI meghatározza az érintett terület kiterjedését, a lágyrészek érintettségét, a stádiumot és a metasztázisokat, leggyakrabban a tüdőben, ritkábban a nyirokcsomókban. A biopszia fontos forrása a tumor szövettani besorolásának és osztályozásának. A stádium meghatározása a szövettani fokozattól (grade), a kiterjedéstől, a metasztázisok jelenlététől és kiterjedésétől függ, és meghatározza a további eljárást és a prognózist (CAVE: tapasztalt patológus értékelése, esetleg a lelet független „második olvasat” általi felülvizsgálata).
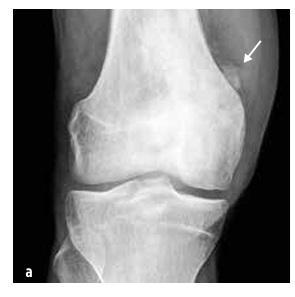
Malignus tumorok
Gyermekkori előfordulása leggyakrabban osteosarcoma (55%, lásd az 5. ábrát) és Ewing-szarkóma (35%, lásd a 6. ábrát), a chondrosarcoma rendkívül ritka. Ebbe a csoportba tartoznak még a lágyrész szarkómák (rabdomioszarkóma és nem-rabdomioszarkómák), a mezenchimális sejtekből származó tumorok, az extraszkeletális Ewing-szarkóma, a szinoviális szarkóma, a fibroszarkóma és az embrionális szarkóma.
Jóindulatú daganatok
Gyermekkorban gyakrabban fordulnak elő, mint a rosszindulatú daganatok, pl. csontdaganatok (osteoid osteoma, osteoblastoma, eozinofil granuloma), kötőszöveti daganatok (fibrózní dysplazie, neosifikující fibrom (lásd a 7. ábrát)), csontciszták, porcdaganatok (osteochondroma, enchondroma, chondroblastoma) és egyéb (synovialis hemangioma és pigmentos vilonoduláris synovitis).
Melléklet: ábrák
5. ábra
Osteosarcoma a distalis femuris
6. ábra
Ewing-szarkóma a medence csontvázában
7. kép
Neosificáló csontfibróma
A szöveget Natálie Sladká Švestková (natalie.sladka@vfn.cz) készítette, főként a Dětská revmatologie v praxi (Gyermekreumatológia a gyakorlatban) című könyv 10. fejezete, Akutní artritidy (Akut ízületi gyulladások) alapján (Andrej Záhornadský: andrej.zahornadsky@nempk.cz) 12. fejezet Muskuloskeletální manifestace nerevmatických onemocnění (Hana Malcová: hana.malcova@fnmotol.cz) és 23. fejezet Autoinflamatorní onemocnění (Kateřina Bouchalová: katerina.bouchalova@fnol.cz)
Az 1., 2., 3., 5., 6. és 7. ábra a Dětská revmatologie v praxi című könyv 10. fejezetéből, Akutní artritidy (Andrej Záhornadský: andrej.zahornadsky@nempk.cz[Gyermekreumatológia a gyakorlatban] című könyv 12. fejezetében, Muskuloskeletální manifestace nerevmatických onemocnění [Nem reumatikus betegségek mozgásszervi megnyilvánulásai] (Hana Malcová: hana.malcova@fnmotol.cz) és a 23. fejezetében, Autoinflamatorní onemocnění [Autoinflammatorikus betegségek] (Kateřina Bouchalová: katerina.bouchalova@fnol.cz).
4. ábra: https://casereports.bmj.com/content/casereports/2016/bcr-2016-215904/F1.large.jpg
DOLEŽALOVÁ, Pavla és DALLOS, Tomáš. Gyermekreumatológia a gyakorlatban. Posztgraduális orvostudományi kiadvány. Prága: Mladá fronta, 2019. ISBN 978-80-204-5540-6









